тромбоз к какому врачу обращаться женщине
Признаки и симптомы тромбоза глубоких вен
Тромбоз глубоких вен (ТГВ) возникает, когда сгусток крови (тромб) образуется в одной или нескольких глубоких венах вашего тела, обычно в ногах. Тромбоз глубоких вен может вызвать боль в ногах или их отек, но может протекать бессимптомно.
ТГВ может быть связан с заболеваниями, которые влияют на процесс свертывания крови. Тромб в ногах также может образоваться, если вы не двигаетесь долгое время, например, после операции или несчастного случая. Но и ходьба на экстремально большие расстояния может приводить к образованию тромбов.
Тромбоз глубоких вен – серьезное заболевание, потому что сгустки крови в ваших венах могут перемещаться по кровотоку и застревать в легких, блокируя кровоток (тромбоэмболия легочной артерии). Однако тромбоэмболия легочной артерии может возникать без признаков ТГВ.
Когда ТГВ и тромбоэмболия легочной артерии возникают одновременно, это называется венозной тромбоэмболией (ВТЭ).
Симптомы
Признаки и симптомы ТГВ:
Тромбоз глубоких вен может протекать без заметных симптомов.
Когда обратиться к врачу
Если у вас признаки или симптомы ТГВ, обратитесь к врачу.
При появлении признаков или симптомов тромбоэмболии легочной артерии (ТЭЛА) – опасного для жизни осложнения тромбоза глубоких вен – обратитесь за неотложной медицинской помощью.
Предупреждающие признаки и симптомы тромбоэмболии легочной артерии включают:
Подозреваете тромбоз глубоких вен? Обратитесь к профессионалам.
Причины
Все, что препятствует нормальному течению или свертыванию крови, может вызвать образование тромбов.
Основными причинами ТГВ являются: повреждение вены в результате хирургического вмешательства или травмы, а также в связи воспалением от инфекции или травмы.
Факторы риска
Многие факторы могут увеличить риск развития ТГВ, которые включают:
Осложнения
Осложнения ТГВ могут включать:
Профилактика
Меры по предотвращению тромбоза глубоких вен включают следующее:
Тромбоз: причины, симптомы, диагностика, лечение
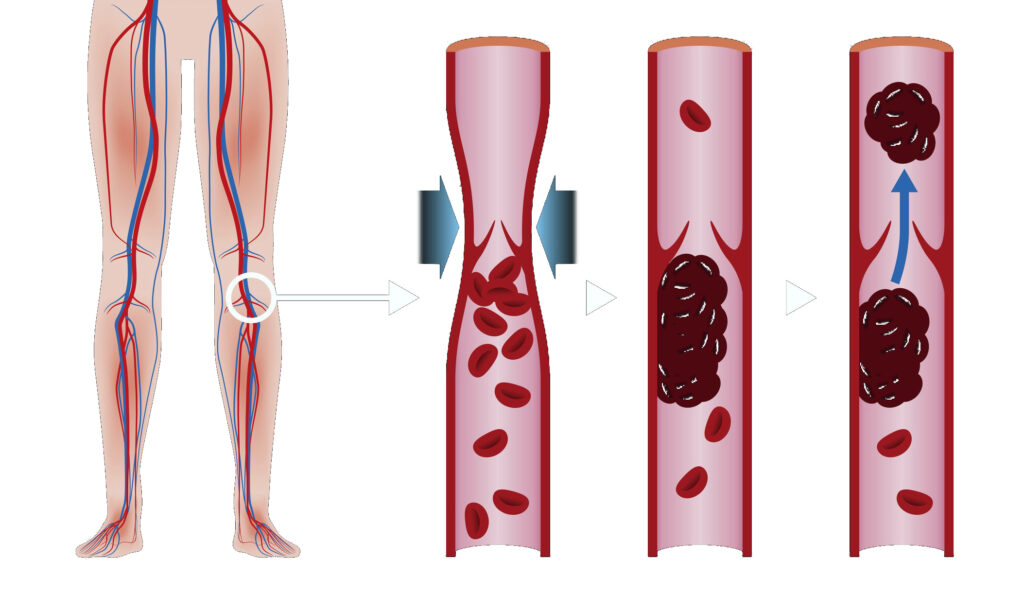
Тромбоз – полная или частичная закупорка просвета сосуда пристеночным или подвижным тромбом. Тромб – это плотный сгусток крови, появляющийся вследствие изменения ее текучести. В норме тромбообразование – защитный механизм. Повреждение сосудистой стенки влечет замедление кровотока, накапливание тромбоцитов вокруг повреждения. Тромб буквально «штопает» стенку сосуда.
Классические причины тромбообразования описываются триадой Вихрова: повреждение сосудистой стенки, замедление кровотока и изменение свойств крови [3]. Некоторые тромбы (их называют эмболами) способны передвигаться до более узких участков сосуда, которые и закупоривает полностью или частично. Ежегодно около 25 млн человек погибают от тромбозов, еще больше сталкиваются с нарушениями трофики, вызванными тромбами [3].
Типы сосудистых тромбозов
Наиболее распространены тромбозы нижних конечностей, однако наибольшую опасность представляют собой тромбоэмболия легочной артерии – ТЭЛА – и синдром диссеминированной внутрисосудистой свертываемости – ДВС-синдром.
Тромбоз артерий развивается при закупорке ее просвета тромбом или эмболом. Клинические признаки определяются местом, где произошла такая закупорка, органом или тканью, плохо снабжающемуся кровью или не снабжающемуся ею вовсе. Если закупорка с нарушением проходимости сосуда происходит медленно, открываются «запасные», коллатеральные, сосуды, что смягчает клинические симптомы артериального тромбоза [3]. Тромбозы артерий чаще возникают у мужчин среднего и пожилого возрастов [7].
Тромбоз вен различается в зависимости от локализации поражения на тромбоз глубоких или поверхностных вен и тромбоэмболию легочной артерии. Среди всех сердечно-сосудистых патологий венозные тромбозы по частоте встречаемости занимают третье место, уступая лишь ИБС и атеросклерозам. Третье место в структуре причин смертности занимает ТЭЛА. Начиная с 40 лет, риск развития венозных тромбозов увеличивается вдвое каждые 10 лет [5].
Описывают два варианта поражения вен нижних конечностей: флеботромбоз (первичный тромбоз, тромб непрочно фиксирован) и тромбофлебит (вторичный тромбоз на фоне воспаления стенки сосуда, тромб фиксирован прочно) [6]. Тромбофлебиты чаще ассоциируются с тромбозом вен поверхностных [2]. Чем более крупная вена пострадала от тромбоза, тем ярче его клинические проявления. Окружающие ткани сдавливаются застоем крови, так как к месту окклюзии кровь пребывает, а по направлению к сердцу не движется. Венозные тромбы склонны отрываться и разноситься с током крови (тромбоэмболы). При их попадании в жизненно важные органы развиваются жизнеугрожающие состояния [3].
Причины тромбоза
Факторы риска образования тромбозов
Клиника тромбоза
Симптомы тромбоза могут быть общими независимо от локализации или специфичными. Общие симптомы включают боль при движении и в покое, ограничение подвижности и снижение функционирования пострадавшего органа или ткани.
Диагностика тромбоза
Первичная диагностика основана на подробном анамнезе и антропометрии (окружность голени или бедра). Используются шкалы Уэллса для диагностики острого тромбоза и диагностики ТЭЛА [8,9].
Инструментальная диагностика включает компрессионное или дуплексное сканирование вен, допплерографию с компрессией вен, импедансную плетизмографию, пульмоноангиографию, рентгеноконтрастную или МРТ-флебографию [6,9], КТ и МРТ-ангиографию [7,9].
Для диагностики артериальных тромбозов применяют физические тесты (тест 6-минутной ходьбы, тредмил тест), определение пульсации поверхностно расположенных артерий (артерии тыла стопы), дуплексное сканирование артерий конечностей, ангиографию (рентгеновский снимок сосуда, заполненного рентгенконтрастным веществом) и измерение транскутанного напряжения кислорода [7].
Анализы при тромбозе
Значительную роль в своевременной диагностике тромбозов играют лабораторные показатели. Так, методические рекомендации по ведению пациентов с новой коронавирусной инфекцией предусматривают стратификацию риска коагулопатии у пациентов с СOVID-19 на основе простых лабораторных тестов: D-димер, протромбиновое время, количество тромбоцитов, уровень фибриногена [1,9].
Клинический анализ крови позволяет выявить воспаление. Он же определяет уровень тромбоцитов, то есть самого субстрата тромбоза.
Дополнительно об уровне воспаления в крови и риске тромбоза свидетельствует повышенный уровень С-реактивного белка.
Биохимический анализ в первую очередь демонстрирует уровень глюкозы крови. По ней можно судить о наличии диабета, одного из серьезнейших факторов риска тромбозов.
Также биохимический анализ способен определить уровень протеина С, что также характеризует выраженность риска тромбоза.
Повышенный уровень гомоцистеина в крови также является доказанным на сегодняшний день риском тромбозов, приводящим к невынашиванию беременности и сердечно-сосудистым событиям (инфарктам и инсультам).
D-димер – лабораторный маркер фибринообразования [8]. Он же говорит о наличии воспаления, как и С-реактивный протеин. Уровень D-димера является контрольным показателем COVID-19 и его осложнений, в том числе связанных с тромбозами.
Можно сдать анализы по комплексной программе «Тромбоз», включающей определение уровней Антитромбин-III, D-димера и генетических факторов кардиологических заболеваний и уровень тромбоцитов. Эта программа позволяет определить факт свершившегося тромбоза где-то в организме, а также определить генетическую предрасположенность к нему. Такую программу, как и прочие анализы, предлагает сеть клиник СИТИЛАБ.
Дополнительное определение уровня гомоцистеина, С-реактивного белка поможет определить биохимический риск тромбоза.
Лечение и профилактика тромбозов
Лечение тромбоза включает антикоагулянтную и антиагрегантную, тромболитическую терапию, установку кава-фильтра нижней полой вены, хирургическое удаление тромба [5]. Необходимо иметь в виду осложнения антикоагулянтной терапии: большое кровотечение, гепарин-индуцируемую тромбоцитопению и варфарин-индуцируемый некроз кожи [5]. Для снижения риска продолжения тромбообразования применяют НПВС [2]. С целью вторичной профилактики назначают небольшие дозы гепарина.
Также назначают немедикаментозные методы лечения – эластичное бинтование, компрессионный трикотаж, локальную гипотермию и ЛФК [2, 4].
Профилактика тромбоза включает ряд мероприятий, применяемых в ситуациях повышенного риска тромбообразования.
Тромбоз вен
Что такое?
Тромбоз вен – острое патологическое состояние, при котором просвет сосуда закупоривается сгустком крови. Такая патология развивается вследствие замедления венозного оттока, нарушений коагуляции или в результате повреждения венозных стенок.
Тромбоз вен – распространенное заболевание. Чаще развивается как осложнение на фоне хронической венозной недостаточности. Клинические проявления яркие – это боли распирающего характера и выраженный отек конечности. Наиболее опасным вариантом заболевания является флотирующий тромбоз. В этом случае сгусток крови может легко оторваться и мигрировать в другие области. Это чревато тромбоэмболией легочной артерии, развитием инфаркта легкого и летальным исходом. Для пациентов с тромбозом вен повышается риск инвалидизации в результате посттромботического синдрома (остаточные изменения после устранения самого тромбоза).
Лечение проходит в стационарных условиях. Терапию выбирают, исходя из клинических проявлений, результатов лабораторной и инструментальной диагностики. Возможно комплексное консервативное лечение. При острых нарушениях тока крови тромб удаляют хирургическим путем.
Виды тромбоза
Исходя из локализации кровяного сгустка, выделяют тромбоз:
Ориентируясь на связь тромба с венозной стенкой, тромбоз может быть:
Сгусток может образоваться в системе нижней или верхней полой вены, а также в синусах более мелких сосудов.
Симптомы тромбоза
Тромбофлебит поверхностных вен проявляется болезненностью участков в области сгустка и утолщением сосуда. Вблизи места окклюзии быстро развивается гиперемия и отек. При нажатии пальцем на тромбированную вену пациент чувствует боль.
О нарушении проходимости глубоких вен может говорить внезапно возникшая боль в конечности, которая усиливается при физической нагрузке. Спустя некоторое время области, расположенные ниже тромба, отекают, кожа приобретает синеватый оттенок. Ее поверхность становится блестящей. Пациент жалуется на боли в пораженной ноге. При касании обнаруживается локальная гипертермия – повышение температурных показателей кожи в области окклюзии на 1,5-2°С. Примерно на 2-3-и сутки хорошо просматривается сеть расширенных венозных сосудов, по которым осуществляется частичный отток крови.
У некоторых пациентов тромбоз протекает бессимптомно, поскольку кровь отходит через коммуникативные сосуды. На перенесенную окклюзию глубокой вены может указывать сеть расширенных вен на животе или в зоне тазобедренных суставов, бедер, голеней.
Причины тромбоза
Формирование тромбов провоцируют:
Сгустки формируются при стечении этих обстоятельств. Например, при условиях повышенной вязкости крови пусковым механизмом может быть даже небольшая травма эндотелия, развивающаяся на фоне простуды. Нарушения проходимости вены способствуют увеличению тромба и более быстрому развитию воспаления венозной стенки. Окклюзия глубоких вен тромбом чаще развивается на фоне малоактивного образа жизни, в сочетании с вредными привычками и хроническими заболеваниями. Провокаторами тромбообразования в венах являются:
Риск тромбоза вен выше для пациентов старшего возраста с диагностированной венозной недостаточностью. В зоне риска также находятся пациенты, которые в силу основного заболевания или его лечения вынуждены длительно соблюдать постельный режим.
Получить консультацию
Почему «СМ-Клиника»?
Диагностика тромбоза
Диагноз зачастую ставит врач-флеболог, опираясь на данные анамнеза, осмотра, лабораторных и инструментальных методов обследования. Специфическими для окклюзии вен являются симптомы:
Врач проводит жгутовую и маршевую пробы. Сохранение отека и выраженности периферических сосудов указывает на наличие тромба. Задачами дальнейшего обследования выступают:
Лабораторная диагностика включает общий и биохимический анализы крови, исследование мочи. Косвенным признаком тромбоза является повышение уровня продуктов распада фибрина.
«Золотым стандартом» инструментальной диагностики признано ультразвуковое обследование кровотока с цветным картированием. Метод позволяет обнаружить тромб, его размеры, точную локализацию, состояние окружающих тканей. У тучных людей, беременных женщин, а также при поражении илеокавального сегмента УЗДГ малоинформативно. Тогда проводят КТ или МРТ с контрастированием, реже прибегают к ретроградной илиокаваграфии (инвазивная методика).
Мнение эксперта
Врачи-флебологи утверждают, что для развития тромбоза не обязательно иметь предрасполагающую патологию. Западная медицина использует понятие «синдром экономического класса» для тех пациентов, у которых закупорка глубоких вен выступает следствием длительного перелета. «Телевизионным синдромом» называют тромбоз вен у пожилых людей, которые большую часть дня проводят, сидя у телевизора. Поскольку венозный отток обеспечивается сокращением икроножных мышц, при длительном пребывании в положении сидя возникают благоприятные условия для нарушений кровообращения.
Поражаться могут вены не только нижних конечностей, но и верхних. Такой риск имеют пациенты, которым на несколько дней устанавливают внутривенный катетер. Тромбы могут формироваться в результате имплантации водителей сердечного ритма, роста опухолей вблизи крупных сосудов. Тромбоз вен встречается даже у спортсменов, руки которых постоянно подвергаются большим нагрузкам. В данном случае причиной становится перетренированность мышц, которые сдавливают сосуды, в результате чего возникает застой крови.
Гон Игорь Александрович,врач-хирург, врач-флеболог, врач высшей категории, к.м.н.
Методы лечения
Терапия тромбоза направлена на ликвидацию тромба, снижение риска эмболизации сосудов, устранение причин развития патологии и восстановление нормального кровообращения в пораженной области. При неэмболоопасных тромбах назначают консервативное лечение. При высоком риске миграции сгустка проводят хирургическую операцию.
Консервативное лечение
Пациентам показан режим, который включает дозированную ходьбу и специальные упражнения для улучшения венозного оттока. Эластическая компрессия подразумевает ежедневное бинтование всей голени до середины или верхней части бедра. Медикаментозное лечение включает применение:
При тромбозе септического происхождения проводят антибиотикотерапию в условиях стационара.
Хирургическое лечение
Хирургическое лечение Если консервативное лечение провести невозможно, или у пациента имеется высокий риск отрыва тромба, прибегают к инвазивным способам лечения. основными являются следующие:
Чем отличается флеболог от сосудистого хирурга
Тем, кто столкнулся с заболеванием вен, часто бывает непонятно, чем отличается флеболог от сосудистого хирурга. Ведь оба этих специалиста работают с разными формами венозных болезней и осложнений. У каждого из них имеется специфика, которая фактически и разделила профильность этих врачей.
Флеболог и сосудистый хирург – одно и тоже?
Сразу стоит отметить, что сосудистый хирург и флеболог – это разные специалисты. Они занимаются схожими заболеваниями, но с разной спецификой протекания болезни и методами лечения. Поэтому в ряде случаев пациентов с заболеваниями сосудов отправляют к флебологу, в некоторых ситуациях к ангионологу, а в редких случаях сразу к сосудистому хирургу. Чтобы понять различие в этих медицинских специальностях, нужно понимать, что флебология является частью сосудистой хирургии, самой сложной, когда пациенту нужно срочно заниматься здоровьем.
У хирурга этого направления специфическая “сфера ответственности” – это все вены, сосуды, артерии, которые требуют оперативного вмешательства. Во всех остальных случаях, независимо от того, каков характер патологии, даже если это приобретенная болезнь, сосуды лечатся терапевтическим путем. Если же без хирургического вмешательства никак не обойтись, то пациент направляется сразу к сосудистому хирургу.
А все же, флеболог и сосудистый хирург, в чем разница? Для этого давайте рассмотрим подробнее специфику работы каждого из них.
Что лечит флеболог?
К этому специалисту отправляют пациентов с проблемами вен нижних конечностей. Это и есть основное отличие. К нему рекомендуют обращать при появлении таких симптомов, как:
Часто врач-флеболог сталкивается с варикозным расширением вен, для которого разработано несколько методов лечения. Также он занимается вопросами:
Записаться на консультацию нужно не только когда болезнь уже проявила себя, но и для получения консультации о профилактике образования этого опасного и распространенного заболевания. Пациентам старше 35 лет рекомендуют регулярно проходит диагностику на предмет образования болезней, связанных с венами и сосудами.
Что лечит сосудистый хирург?
Несмотря на то, что речь идет об одних и тех же заболевания сосудов, говорить о том, что флеболог – это сосудистый хирург, будет неправильно. Этого специалиста по научному еще называют ангиохирургом. У каждого из этих врачей особая область работы. Разница заключается в том, что в сосудистой хирургии оперируются абсолютно все сосуды в теле человека: вены, артерии и т. д.
Поэтому в сферу работы ангиолога входят:
Хирурги этого профиля занимаются любыми заболеваниями сосудов, которые препятствуют нормальному кровотоку в организме. Их основной задачей является безопасное профессиональное удаление поврежденного участка вены и его правильное последующее скрепление, которое может восстановить нормальный кровоток в организме. Бывают случаи, когда вследствие травм необходимо скрепить поврежденные части одного сосуда или вены.
Флебология же отвечает за терапевтическое лечение заболеваний только вен в нижних конечностях. Их основной задачей является лечить, а не удалять. Можно сказать, что к ангиохирургам отправляют пациентов, которым стандартные методы терапии уже не помогут и требуется только оперативное вмешательство.
Когда врач проводит прием, осуществляется полный визуальный осмотр на наличие симптомов этих заболеваний, а также применяется действенная система диагностики, которая выявляет скрытые признаки развития патологий.
Эти различия говорят, что ангиохирурги (сосудистые) и флебологи – это одно и тоже. Существует даже целый раздел флебологических методик, который изучает заболевания вен, причины их образования и ищет эффективные методики лечения. Данный раздел науки развивается и сегодня, что позволяет создавать новое оборудование и медикаменты, помогающие людям с такими заболеваниями.
Из изложенного выше и следует основное различие между этими специалистами. Обобщенно можно сказать, что ангиохирург – это специалист по оперативному вмешательству, а флеболог – терапевт для вен. Именно по сфере изучения и методикам лечения и отличаются эти специалисты.
14 важных вопросов флебологу Евгению Илюхину о тромбозе и варикозе
Поговорили с Евгением Илюхиным — флебологом, кандидатом медицинских наук, вице-президентом Ассоциации флебологов России.
Врач рассказал, что лечит флеболог, как предотвратить заболевания вен, бывают ли тромбы после коронавируса или прививки и когда нужно пройти обследование.
Что вы узнаете
Сходите к врачу
Наши статьи написаны с любовью к доказательной медицине. Мы ссылаемся на авторитетные источники и ходим за комментариями к докторам с хорошей репутацией. Но помните: ответственность за ваше здоровье лежит на вас и на лечащем враче. Мы не выписываем рецептов, мы даем рекомендации. Полагаться на нашу точку зрения или нет — решать вам.
Что лечит флеболог?
Флебологи занимаются острыми и хроническими заболеваниями вен, преимущественно на ногах. Острые заболевания — это тромбоз поверхностных или глубоких вен, хронические — в основном варикозное расширение поверхностных вен.
Варикоз. При нем вены расширяются, нарушается ток крови в них, со временем развивается венозная недостаточность. То есть вены уже не могут выполнять свою функцию — возвращать кровь к сердцу.
Варикозное расширение вен — Национальная служба здравоохранения Великобритании
В норме кровь течет по венам ног только вверх, в частности благодаря наличию в них клапанов. При варикозном расширении венозные клапаны поверхностных вен уже не могут сдерживать ток крови вниз под действием силы земного притяжения.
Еще бывает, что расширяются внутрикожные поверхностные вены. Тогда на коже появляются сосудистые «сеточки» или «звездочки» — так такие изменения называют в народе.
Медицинское название — телеангиоэктазии и ретикулярные вены. Это не заболевание, не стадия настоящего варикоза, а просто косметический дефект. Однако от него многие хотят избавиться. И есть методики, позволяющие это сделать, поэтому сейчас активно развивается направление эстетической флебологии.
Телеангиоэктазии — статья в справочнике DermNet Nz
Тромбоз вен развивается, когда в них образуется сгусток крови, то есть тромб, мешающий кровотоку. Чаще всего такое случается в нижних конечностях. Тромбоз поверхностных или глубоких вен на руках тоже бывает, но значительно реже, чем на ногах. Лечением таких болезней занимаются те же врачи, которые работают с тромбозами вен нижних конечностей.
Варикозного расширения вен верхних конечностей как самостоятельной болезни практически не бывает. Вторичное варикозное расширение вен рук может развиться после тромбоза основных вен конечности.
Крайне редко в венах рук выявляют врожденные аномалии, например ангиодисплазии — упрощенно говоря, это неправильное развитие сосудов, их чрезмерное расширение и рост. Ими занимаются отдельные врачи, а не рядовые флебологи.
Как победить выгорание
Почему появляется варикоз?
Медицина до сих пор до конца не знает, почему развивается варикозное расширение вен. Я склоняюсь к одной модели, объясняющей все научно доказанные закономерности по факторам риска.
Венозная патофизиология — статья в журнале «Интервенционная радиология»
Патогенез варикозного расширения вен — статья в Европейском журнале сосудистой и эндоваскулярной хирургии
Согласно ей, варикоз развивается в венах, в которых с рождения есть дефекты венозной стенки — врожденные, но не обязательно унаследованные от родителей. То есть такая вена структурно слабее, чем должна быть. В течение жизни она расширяется, так как не может эффективно противостоять нагрузке.
Чем выраженнее врожденный дефект венозной стенки, тем быстрее и легче развивается варикозное расширение вен. Иногда мы можем видеть его даже в подростковом возрасте. А когда исходного дефекта венозной стенки нет, вена выдерживает значительные нагрузки, поэтому некоторые люди не сталкиваются с варикозом, несмотря на факторы риска.
Такая теория также объясняет то, что варикозное расширение вен часто проявляется во время беременности. Просто венозная стенка с дефектом выдерживала повседневные нагрузки, а увеличение нагрузок в период вынашивания ребенка уже не выдержала.
Варикозное расширение вен в России встречается примерно у 10—20% населения. Наследственность в развитии заболевания играет роль, но не слишком большую. Доказанное влияние имеет только варикоз у ближайших родственников — родителей. Заболевания вен у бабушек, дедушек и так далее ничего не значат.
Как предотвратить варикоз и можно ли это сделать с помощью образа жизни или лекарств?
Основные факторы риска варикозного расширения вен — пол, ожирение, беременность, возраст, наследственность. Но так как самая вероятная причина болезни — это врожденный дефект венозной стенки, то он проявится и без факторов риска. Просто без них варикоз разовьется позже.
Сегодня нет работающих средств профилактики варикозного расширения вен. Ни таблетки для вен, ни компрессионный трикотаж не помогают его избежать, остановить прогрессирование заболевания или развитие осложнений. Причина в том, что все эти средства не устраняют дефект венозной стенки.
Единственное назначение веноактивных препаратов — их еще называют венопротекторные средства, флеботропные средства или венотоники — симптоматическое лечение. По некоторым данным, они снимают симптомы, которые встречаются при варикозе: чувство тяжести в ногах, отечность, утомляемость ног, неприятные ощущения в них.
Самое интересное, что такие проявления могут быть и не связаны с заболеваниями вен: нет достоверных данных, что их вызывает варикозное расширение. Однако препараты для вен могут помочь, поэтому их назначают, чтобы облегчить состояние человека. Механизм развития симптомов тут не важен.
Помогают ли при варикозном расширении вен кремы, БАДы, пиявки?
Пациенты часто используют гели, кремы и мази, чтобы снять симптомы варикозного расширения вен. У наружных средств может быть разный состав, но в основном применяют две разрекламированные группы:
Все наружные средства субъективно улучшают состояние, но вряд ли из-за того, что содержат активные соединения. Эффект, скорее всего, достигается за счет самомассажа, ухода за ногами, охлаждения — в состав таких средств часто входят эфирные масла, которые быстро испаряются. Я не рекомендую их использовать — можно взять любой обычный косметический крем, а ощущения будут те же самые.
Также для лечения варикозного расширения вен не стоит принимать биологически активные добавки. Иногда они содержат те же флавоноиды, что и лекарственные препараты, но в отличие от последних, не проходят строгих проверок на безопасность. Иногда в них другие компоненты, обычно растительные, об эффективности которых нет достоверных данных.
В некоторых случаях недобросовестные производители добавляют в БАДы настоящие лекарственные средства, иногда очень агрессивные.
Для лечения варикозной болезни вен иногда советуют методы альтернативной медицины, в частности гирудотерапию.
В основе гирудотерапии лежит логичная идея. Пиявки выделяют гирудин — это антикоагулянт, он может препятствовать образованию тромбов, улучшать кровоток.
Большинство антикоагулянтов, которые официальная медицина использует для профилактики и лечения тромбоза, — вещества природного происхождения. Только их очистили, подготовили и дозировали, а еще проверили, какой эффект какая дозировка дает — из-за этого принимать медицинские препараты максимально безопасно. А вот когда человека кусает пиявка, непонятно, сколько антикоагулянта он получит и какой будет результат.
Поэтому я категорически против гирудотерапии. В лучшем случае она не поможет, в худшем нанесет вред здоровью. Могут быть кровотечения, инфицирование раны, присоединение рожистого воспаления — это хроническое воспалительное заболевание кожи, когда затрагиваются лимфатические сосуды.
Нет достоверных доказательств, что гирудотерапия эффективна для лечения заболеваний вен: она не предотвращает тромбоз и не улучшает состояние при варикозном расширении.
Когда нужна операция при варикозе?
Операцию при варикозном расширении вен стоит сделать чем раньше, тем лучше. У варикоза всегда есть видимые объективные признаки, так называемые варикозные узлы, и у них всегда есть источник. Обычно это одна вена, которая неправильно работает, поверхностная или перфорантная, то есть соединяющая глубокие и поверхностные вены нижних конечностей. Основная стратегия лечения болезни — устранить это структурное нарушение.
Варикозное расширение вен — рекомендации Американского общества сосудистой хирургии
Раньше варикозные вены и источник варикоза флебологи только удаляли, выполняя операции с разрезами, которые иногда требовали значительных ограничений. В современной флебологии при небольшом варикозе часто используют склеротерапию — запечатывание вены с помощью специальных препаратов, вводимых внутрь нее.
В большинстве случаев основой лечения сегодня будет радиочастотная или лазерная абляция: когда внутрь вены вводят источник излучения, ее стенки как бы склеиваются, кровь по сосуду больше не проходит. Потом больная вена постепенно бесследно рассасывается.
Без операции варикозное расширение вен будет прогрессировать дальше — у разных людей с разной скоростью. Если долго откладывать лечение, объем вмешательства будет больше, поэтому лучше убрать варикоз на ранней стадии. Кроме того, чем дальше, тем выше риск осложнений, в частности тромбофлебита — воспаления пораженной вены и образования в ней тромбов.
Почему возникает венозный тромбоз и как его предупредить?
Венозный тромбоз в основном возникает во время беременности и родов, после травм и операций, когда человек долгое время находится в обездвиженном состоянии, например при длительных перелетах, и при некоторых тяжелых заболеваниях, таких как злокачественные опухоли.
Тромбоз глубоких вен — Национальная служба здравоохранения Великобритании
Венозный тромбоз — Американский центр по профилактике и контролю заболеваний, CDC
Для конкретного человека риск тромбоза вен оценивают с учетом возраста, состояния здоровья и других факторов. Для некоторых ситуаций риск тромбозов рассчитывают по специальным шкалам. Например, перед плановой хирургической операцией используют шкалу Каприни. Если этот риск повышен, нужна профилактика образования тромбов.
Профилактику тромбоза вен назначают так: перед потенциально опасным событием, например, при планировании операции, человек обращается к врачу, а тот оценивает риски и говорит, что делать.
Одному человеку для профилактики будет достаточно компрессионного трикотажа и ранней активности после операции — начать вставать в первые сутки, а другому понадобятся специальные препараты.
Также риск образования тромбов оценивают перед назначением комбинированных оральных контрацептивов. Они увеличивают вероятность тромбоза вен — ненамного, но людям в группе риска их не назначают.
При высоком риске венозного тромбоза для профилактики назначают антикоагулянты, самые известные — гепарин и варфарин.
Популярный в народе аспирин предупреждает артериальный тромбоз, то есть инфаркт и инсульт, но плохо работает против венозного тромбоза, поэтому не рекомендуется во флебологической практике.
У всех антикоагулянтов есть серьезные побочные эффекты, аспирин тоже небезопасное лекарство, поэтому назначать их должен только врач с учетом всех рисков.
Существует ли генетическая предрасположенность к тромбозу вен?
Случаи тромбоза вен у ближайших родственников считаются фактором риска. Встречаются наследственные тромбофилии, когда человек носит вариант гена, увеличивающего риск образования тромбов. Это называют генный полиморфизм — за один признак отвечают разные варианты гена, все они считаются нормой, но некоторые увеличивают риск заболевания, в этом случае тромбоза.
После открытия наследственных тромбофилий врачи стали часто назначать генетические анализы. Казалось, что найденные генетические особенности могут объяснить и предсказать возникновение тромбоза вен.
Потом стало ясно, что роль тромбофилий сильно переоценили. Они не всегда дают такой высокий риск, чтобы назначать профилактику образования тромбов, да и сами встречаются редко.
Бояться наследственных тромбофилий в большинстве случаев не стоит.
Сделать генетическое тестирование рекомендуют при планировании беременности. Но если у женщины ранее был венозный тромбоз или есть близкие родственники с венозным тромбозом, то врачи должны будут отнести ее к группе повышенного риска без всяких анализов и принять максимальные меры профилактики.
При высоком риске тромбозов врач может назначить профилактический прием антикоагулянтов на время всей беременности и после родов.
Также такой скрининг может быть целесообразен при принятии решения о приеме КОК. Однако если в прошлом у женщины был тромбоз вен, такая контрацепция ей не подходит в любом случае, обследование не нужно.
Одна из проблем скрининга на тромбофилии в России — то, что к тромбофилиям часто относят варианты генов, которые совершенно не повышают риск тромбозов. Правильнее исследовать не все гены гемостаза, а только те, что действительно связаны с повышением риска тромбоза.
Генетических тромбофилий всего две — это полиморфизм V фактора свертывания крови, так называемая лейденовская мутация, и полиморфизм II фактора — протромбина. Другие врожденные и приобретенные тромбофилии диагностируют негенетическими тестами.
Повышает ли варикозное расширение вен риск венозного тромбоза?
Вены разделяют на поверхностные и глубокие, тромбы могут образоваться и в тех и в других. Варикозное расширение поверхностных вен часто приводит к их тромбозу, так как есть повреждение стенки сосуда и нарушение кровотока, его замедление. При этом тромбоз поверхностных вен может привести к появлению тромбов в глубоких венах, так как они связаны друг с другом.
Вместе с тромбами в вене всегда наблюдается воспалительный процесс — флебит. В поверхностных венах, в отличие от глубоких, он хорошо заметен, поэтому такое состояние называют тромбофлебитом.
Нельзя сказать, что у человека с варикозом в 100% случаев будет тромбофлебит и образуются тромбы в поверхностных венах, просто вероятность этого выше. Такой риск полностью управляем — можно избавиться от варикоза и сразу снизить его.
Тромбоз глубоких вен опаснее тем, что чаще приводит к тромбоэмболии легочной артерии, или ТЭЛА. Это тяжелое осложнение, возникающее при отрыве тромба и его попадании в кровоток. При тромбозе поверхностных вен ТЭЛА тоже возможна, но встречается реже и только при поражении крупных венозных сосудов, например большой или малой подкожной вены.
Может ли прививка от коронавируса спровоцировать тромбоз?
При легкой форме коронавирусной инфекции, когда человек лечится дома, частота венозных тромбозов увеличивается ненамного.
Тромбозы вен часто возникают при тяжелых формах коронавируса, когда человек лечится в стационаре. Это может объясняться не только воздействием инфекции, но и самим фактом госпитализации и долгой малоподвижности.
Вероятность образования тромбов зависит от тяжести заболевания и состояния человека. У людей с факторами риска вроде тромбозов вен в прошлом или пожилого возраста она выше.
Если человек заболел COVID-19 и попал в стационар, ему назначают антикоагулянтную терапию для профилактики тромбозов вен. У людей из группы риска она может быть продолжена после выписки.
Тем, кто лечился дома, такая профилактика не нужна — бояться тромбоза вен и пить антикоагулянты во время или после болезни им не стоит. Надо знать, что прием антикоагулянтов может привести к осложнениям, например кровотечениям, поэтому их не применяют без серьезных причин.
Венозный тромбоз после вакцинации от коронавируса вызван иммунной тромботической тромбоцитопенией, ассоциированной с вакциной от COVID-19. Похожие тромбоцитопении крайне редко возникают и на фоне приема других лекарств — например, тех же антикоагулянтов для лечения тромбоза.
Известный пример — гепарин-индуцированная тромбоцитопения, при которой увеличивается риск венозного и артериального тромбоза. Она изредка развивается на фоне приема гепарина.
Такой тромбоз — индивидуальная реакция иммунной системы. Организм парадоксально реагирует на препарат — вырабатывает антитела против собственных тромбоцитов. При этом не просто уменьшается количество тромбоцитов, но и происходит их активация, вследствие чего и образуются тромбы.
Риск тромбоза вен после тяжелой формы коронавирусной инфекции на порядок выше, чем после вакцинации: он возникает примерно у 20% тяжело болеющих. Защищая людей от тяжелого течения инфекции с помощью вакцины, мы многократно снижаем риск развития таких осложнений.
Перед вакцинацией от коронавируса не нужна профилактика тромбоза вен — даже людям с повышенным риском. Вероятность образования тромбов слишком мала, она ниже, чем вероятность побочных эффектов от приема антикоагулянтов.
Как определить венозный тромбоз и есть ли скрининговые обследования?
Явный признак венозного тромбоза — отек только одной конечности. Не локальная припухлость, а именно отек всей ноги или реже — руки. Иногда такое бывает и при лимфатических отеках, возникающих из-за нарушения оттока лимфы. Однако когда отек развился быстро, в первую очередь стоит думать о тромбозе вен. Такой симптом — повод срочно обратиться к врачу, можно даже вызвать скорую, откладывать ни на день нельзя.
Тромбоз глубоких вен — Национальная служба здравоохранения Великобритании
Не существует скринингов, которые могут выявить тромбоз вен заранее. Кровь свертывается в среднем за 5—10 минут. За это время и образуется тромб, поэтому смысла в скрининге нет — сейчас ничего не обнаружили, но уже через 10 минут тромбоз может возникнуть.
Есть ли способы профилактики тромбоза и варикозного расширения вен для беременных?
Российские клинические рекомендации по диагностике и лечению хронических заболеваний венPDF, 1,15 МБ
Есть отдельная шкала оценки риска тромботических осложнений у беременных. Когда врач по ней видит высокий риск, женщина всю беременность и шесть недель после родов получает антикоагулянтную терапию.
Для беременных с низким риском подходят только неспецифические меры профилактики тромбоза вен — это подвижность. Когда мышцы работают, кровь в венах не застаивается, ниже риск тромбообразования.
При варикозном расширении вен может быть несколько сценариев:
Флеботонические препараты я беременным женщинам не назначаю. Проводили несколько исследований их безопасности, негативных последствий приема не обнаружили, но по этим данным нельзя гарантировать стопроцентную безопасность. Польза от таких препаратов не так велика — они только снимают симптомы, поэтому не думаю, что их стоит принимать во время беременности.
Для лечения варикозного расширения вен у беременных можно обойтись компрессионным трикотажем, который точно никак не повредит. Гольфы с легкой степенью компрессии можно рекомендовать даже беременным женщинам без варикоза — такие гольфы помогут снять неприятные ощущения в ногах, уменьшить отеки.
Надевать компрессионные чулки во время родов не нужно: они требуются при операциях, таких как кесарево сечение, но не в процессе естественных активных родов.
Помогает ли компрессионное белье при варикозе?
Компрессионный трикотаж — это симптоматическое средство, которое помогает убрать неприятные ощущения в ногах и предупреждает отеки. Для этого его можно посоветовать даже здоровым людям. Например, тем, у кого ноги отекают от долгого стояния или во время длительных перелетов.
При этом компрессионный трикотаж плохо защищает от тромбоза глубоких вен или тромбофлебита при варикозном расширении вен. Правда, есть данные, что он снижает риск бессимптомных, то есть не тяжелых, тромбозов при длительных авиаперелетах — длиннее четырех часов. Однако при высоком риске тяжелого тромбоза в качестве профилактики эффективнее специальные препараты, разжижающие кровь, — антикоагулянты в таблетках или инъекциях.
Всегда ли отеки на ногах говорят о проблемах с венами?
У отеков нижних конечностей может быть множество причин: сердечная недостаточность, заболевания почек, цирроз печени и многие другие состояния. Двусторонние отеки на ногах часто не имеют отношения к заболеваниям вен.
Флебологи часто видят такие ситуации: у человека серьезный варикоз, огромные варикозные узлы, а отеков нет и ничего не беспокоит. Отеки при болезнях вен чаще возникают уже при хронической венозной недостаточности, когда поверхностные и глубокие вены совсем перестают справляться с отводом крови от нижних конечностей.
Тем, кого беспокоят отеки ног, можно дать такой универсальный совет:
Когда нужно идти к флебологу и надо ли это делать для профилактики?
Обратиться к врачу стоит, когда есть вопросы или жалобы. Не бывает скрытых заболеваний вен, поэтому не нужны профилактические осмотры или скрининги для их выявления. Варикозные узлы или сильные отеки пациент заметит сам быстрее врача — тогда и надо обращаться за помощью.
Я негативно отношусь к лишним посещениям флебологов и обследованиям. Бывает так, что назначают УЗИ сосудов, видят какие-то индивидуальные особенности строения вен, в итоге прописывают ненужное лечение. Иногда даже делают операцию, хотя человек себя отлично чувствует и никаких проблем у него нет.