укол при аллергии гормональный делают какой
Терапия острых аллергических состояний на догоспитальном этапе
К острым аллергическим заболеваниям относят анафилактический шок, обострение (приступ) бронхиальной астмы, острый стеноз гортани, отек Квинке, крапивницу, обострение аллергического конъюнктивита и/или аллергического ринита. Считается, что аллергическими
К острым аллергическим заболеваниям относят анафилактический шок, обострение (приступ) бронхиальной астмы, острый стеноз гортани, отек Квинке, крапивницу, обострение аллергического конъюнктивита и/или аллергического ринита. Считается, что аллергическими заболеваниями страдает в среднем около 10% населения земного шара. Особую тревогу вызывают данные ННПО скорой медицинской помощи, согласно которым за последние 3 года число вызовов по поводу острых аллергических заболеваний в целом по РФ возросло на 18%.
Основные причины возникновения и патогенез
Патогенез аллергических реакций на сегодняшний день достаточно полно изучен и подробно описан во многих отечественных и зарубежных монографиях по аллергологии и клинической иммунологии. Центральная роль в реализации иммунопатологических реакций принадлежит иммуноглобулинам класса Е (IgE), связывание которых с антигеном приводит к выбросу из тучных клеток медиаторов аллергии (гистамина, серотонина, цитокинов и др.).
Наиболее часто аллергические реакции развиваются при воздействии ингаляционных аллергенов жилищ, эпидермальных, пыльцевых, пищевых аллергенов, лекарственных средств, антигенов паразитов, а также при укусах насекомых. Лекарственная аллергия чаще всего развивается при применении анальгетиков, сульфаниламидов и антибиотиков из группы пенициллинов, реже цефалоспоринов (при этом следует учитывать риск перекрестной сенсибилизации к пенициллину и цефалоспоринам, составляющий от 2 до 25%). Кроме того, в настоящее время возросло число случаев развития латексной аллергии.
Клиническая картина, классификация и диагностические критерии
С точки зрения определения объема необходимой лекарственной терапии на догоспитальном этапе оказания помощи и оценки прогноза острые аллергические заболевания можно подразделить на легкие (аллергический ринит — круглогодичный или сезонный, аллергический конъюнктивит — круглогодичный или сезонный, крапивница), средней тяжести и тяжелые (генерализованная крапивница, отек Квинке, острый стеноз гортани, среднетяжелое обострение бронхиальной астмы, анафилактический шок). Классификация и клиническая картина острых аллергических заболеваний представлены в табл. 1.
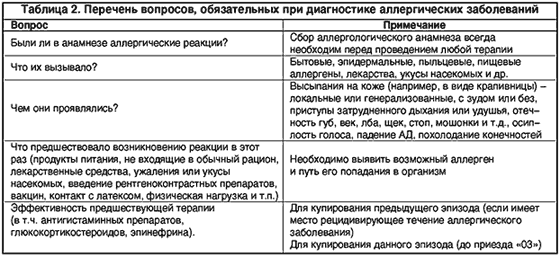
При анализе клинической картины аллергической реакции врач СМП должен получить ответы на следующие вопросы (табл. 2).
При начальном осмотре на догоспитальном этапе следует оценить наличие стридора, диспноэ, свистящего дыхания, одышки или апноэ; гипотензии или синкопе; изменений на коже (высыпаний по типу крапивницы, отека Квинке, гиперемии, зуда); гастроинтестинальных проявлений (тошноты, болей в животе, диареи); изменений сознания. Если у больного отмечаются стридор, выраженная одышка, гипотензия, аритмия, судороги, потеря сознания или шок, то данное состояние рассматривается как угрожающее жизни.
Лечение острых аллергических заболеваний
При острых аллергических заболеваниях на догоспитальном этапе неотложная терапия строится по следующим направлениям:
Прекращение дальнейшего поступления в организм предполагаемого аллергена.
Например, в случае реакции на лекарственный препарат, введенный парентерально, или при укусах насекомых — наложение жгута выше места инъекции (или укуса) на 25 мин (каждые 10 мин необходимо ослаблять жгут на 1-2 мин); к месту инъекции или укуса прикладывается лед или грелка с холодной водой на 15 мин; обкалывание в 5-6 точках и инфильтрация места инъекции или укуса 0,3-0,5 мл 0,1%-ного раствора адреналина с 4,5 мл изотонического раствора хлорида натрия.
Противоаллергическая терапия (антигистаминными препаратами или глюкокортикостероидами).
Введение антигистаминных препаратов (блокаторов Н1-гистаминовых рецепторов) показано при аллергическом рините, аллергическом конъюнктивите, крапивнице. Выделяют классические антигистаминные препараты (например, супрастин, димедрол) и препараты нового поколения (семпрекс, телфаст, кларотадин и др.). Необходимо отметить, что для классических антигистаминных препаратов в отличие от препаратов нового поколения характерно короткое время воздействия при относительно быстром наступлении клинического эффекта; многие из этих средств выпускаются в парентеральных формах. Антигистаминные препараты нового поколения лишены кардиотоксического действия, конкурентно влияют на гистамин, не метаболизируются печенью (например, фармакокинетика семпрекса не меняется даже у больных с нарушенными функциями печени и почек) и не вызывают тахифилаксии. Эти препараты обладают длительным воздействием и предназначаются для приема внутрь.
При анафилактическом шоке и при отеке Квинке (в последнем случае — препарат выбора) внутривенно вводится преднизолон (взрослым — 60-150 мг, детям — из расчета 2 мг на 1 кг массы тела). При генерализованной крапивнице или при сочетании крапивницы с отеком Квинке высокоэффективен бетаметазон (дипроспан в дозе 1-2 мл внутримышечно), состоящий из динатрия фосфата (обеспечивает быстрое достижение эффекта) и дипропионата бетаметазона (обусловливает пролонгированное действие). Для лечения бронхиальной астмы, аллергического ринита, аллергического конъюнктивита разработаны топические формы глюкокортикостероидов (флутиказон, будесонид). При отеке Квинке для предупреждения влияния на ткани гистамина необходимо комбинировать антигистаминные препараты нового поколения (семпрекс, кларитин, кларотадин) с глюкокортикостероидами (ГКС).
Побочные эффекты системных ГКС — артериальная гипертензия, повышенное возбуждение, аритмия, язвенные кровотечения. Побочные эффекты топических ГКС — осиплость голоса, нарушение микрофлоры с дальнейшим развитием кандидоза слизистых, при применении высоких доз — атрофия кожи, гинекомастия, прибавка массы тела и др. Противопоказания: язвенная болезнь желудка и 12-перстной кишки, тяжелая форма артериальной гипертензии, почечная недостаточность, повышенная чувствительность к глюкокортикоидам в анамнезе.
Симптоматическая терапия.
При развитии бронхоспазма показано ингаляционное введение b2-агонистов и других бронхолитических и противовоспалительных препаратов (беродуала, атровента, вентолина, пульмикорта) через небулайзер. Коррекцию артериальной гипотонии и восполнение объема циркулирующей крови проводят с помощью введения солевых и коллоидных растворов (изотонического раствора хлорида натрия — 500-1000 мл, стабизола — 500 мл, полиглюкина — 400 мл). Применение вазопрессорных аминов (допамина — 400 мг на 500 мл 5%-ной глюкозы, норадреналина — 0,2-2 мл на 500 мл 5%-ного раствора глюкозы, доза титруется до достижения уровня систолического давления 90 мм рт. ст.) возможно только после восполнения ОЦК. При брадикардии допускается введение атропина в дозе 0,3-0,5 мг подкожно (при необходимости инъекцию повторяют каждые 10 мин). При наличии цианоза, диспноэ, сухих хрипов показана также кислородотерапия.
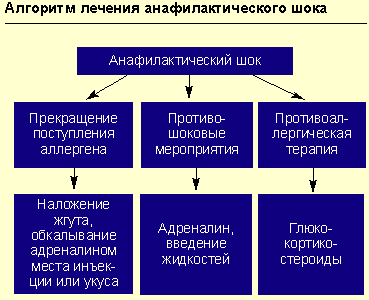
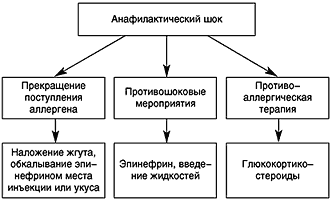
Противошоковые мероприятия (см. рисунок).
При анафилактическом шоке больного следует уложить (голова ниже ног), повернуть голову в сторону (во избежание аспирации рвотных масс), выдвинуть нижнюю челюсть (при наличии съемных зубных протезов их нужно удалить).
Адреналин вводят подкожно в дозе 0,1-0,5 мл 0,1%-ного раствора (препарат выбора), при необходимости инъекции повторяют каждые 20 мин в течение часа под контролем уровня АД. При нестабильной гемодинамике с развитием непосредственной угрозы для жизни возможно внутривенное введение адреналина. При этом 1 мл 0,1%-ного раствора адреналина разводится в 100 мл изотонического раствора хлорида натрия и вводится с начальной скоростью 1 мкг/мин (1 мл в минуту). При необходимости скорость может быть увеличена до 2-10 мкг/мин. Внутривенное введение адреналина проводится под контролем частоты сердечных сокращений, дыхания, уровня артериального давления (систолическое артериальное давление необходимо поддерживать на уровне более 100 мм рт. ст. у взрослых и более 50 мм рт. ст. у детей).
Побочные эффекты адреналина — головокружение, тремор, слабость; сильное сердцебиение, тахикардия, различные аритмии (в том числе желудочковые), появление болей в области сердца; затруднение дыхания; увеличение потливости; чрезмерное повышение артериального давления; задержка мочи у мужчин, страдающих аденомой предстательной железы; повышение уровня сахара в крови у больных сахарным диабетом. Описаны также случаи развития некрозов тканей при повторном подкожном введении адреналина в одно и то же место вследствие местного сужения сосудов. Противопоказания — артериальная гипертензия; выраженный церебральный атеросклероз либо органическое поражение головного мозга; ишемическая болезнь сердца; гипертиреоз; закрытоугольная глаукома; сахарный диабет; гипертрофия предстательной железы; неанафилактический шок; беременность. Однако даже при этих заболеваниях возможно назначение адреналина при анафилактическом шоке по жизненным показаниям и под строгим врачебным контролем.
Типичные ошибки, допускаемые на догоспитальном этапе
Изолированное назначение Н1-гистаминовых блокаторов при тяжелых аллергических реакциях, равно как и при бронхообструктивном синдроме, не имеет самостоятельного значения, и на догоспитальном этапе это лишь приводит к неоправданной потере времени; использование дипразина (пипольфена) опасно усугублением гипотонии. Использование таких препаратов, как глюконат кальция, хлористый кальций, вообще не показано при острых аллергических заболеваниях. Ошибочным следует считать также позднее назначение ГКС, необоснованное применение малых доз ГКС, отказ от использования топических ГКС и b2-агонистов при аллергическом стенозе гортани и бронхоспазме.
Показания к госпитализации
Пациенты с тяжелыми аллергическими заболеваниями должны быть обязательно госпитализированы.
А. Л. Верткин, доктор медицинских наук, профессор
А. В. Тополянский, кандидат медицинских наук
Вакцина от аллергии
Что такое АСИТ от аллергии?
Влияние аллергена в обычной жизни происходит бесконтрольно – идя по улице или находясь в помещении, нельзя точно знать, где, когда и в каком объеме может воздействовать опасный фактор. Основной смысл иммунотерапии заключается в своеобразной тренировке организма. Получая со специально обработанными препаратами постепенно увеличивающуюся дозу аллергена, организм привыкает к нему и перестает реагировать тяжелыми симптомами.
Аллергические вакцины сегодня выпускаются в нескольких формах:
Во всех случаях они применяются длительно, не менее 3-х лет.
Вакцина содержит один или несколько экстрактов аллергенов:
Лечение пациентов проводится амбулаторно и в стационаре. В первом случае терапевтический курс продолжается около 6 месяцев, а затем после перерыва повторяется еще несколько раз. Вакцинация в стационаре проводится на протяжении 3-4 недель, после чего пациент еще принимает процедуры 2-3 месяца амбулаторно.
Как работает АСИТ
Принцип действия специфической терапии заключается в том, что при введении небольшого количества аллергена он распознается иммунной системой. При постепенном увеличении дозы организм вырабатывает иммунитет или толерантность к веществу.
Лечение состоит из двух этапов:
Нередко уменьшение симптомов можно заметить уже после нескольких приемов препарата. Но для существенного улучшения состояния требуется не менее года специфической терапии. Продолжается лечение на протяжении 3-5 лет. При этом на протяжении всего периода лечения следует наблюдаться у специалиста и сдавать соответствующие анализы по необходимости.
Когда показана прививка
АСИТ успешно применяется для лечения:
Терапия проводится как взрослым, так и детям старше 5 лет. Врач принимает решение о проведении иммунотерапии, если симптомы в течение года длятся более 3-х месяцев, а симптоматическое лечение не приносит достаточного облегчения.
При всех положительных моментах АСИТ, ее проведение показано не всем. Вакцины от аллергии нельзя вводить при обострениях бронхиальной астмы, инфекционных заболеваниях (вирусном гепатите, туберкулезе), СПИДе, онкологии. Также метод противопоказан пациентам, принимающим бета-блокаторы при заболеваниях сердца.
Иммунотерапия не устраняет причину заболевания, поэтому она не является лечением в полном смысле слова. Но в 80% случаев инъекции приводят к длительному облегчению симптомов. Если же после года лечения не наступило заметного улучшения, врач может предложить дообследование для определения причины неэффективности АСИТ или обсудить другие варианты терапии.
Важно понимать, что борьба с аллергией это комплексное лечение и побороть аллергию каким-то одним методом можно далеко не всегда. Поэтому только врач может назначить правильный курс лечения, который начинается с уменьшения контакта с аллергеном. Кроме того, важно понять и то, какой тип аллергии у конкретного пациента, ведь каждое лечение начинается с диагностики.
Что нужно знать об АСИТ-терапии: препараты, возможности, противопоказания
Под термином АСИТ-терапия подразумевается уникальная методика лечения аллергии. Именно лечения, а не устранения нежелательных симптомов, как это обычно происходит при аллергии.
АСИТ – это аббревиатура, полное название звучит так: Аллерген-Специфическая ИммуноТерапия. Методика появилась еще в начале ХХ столетия (упоминания о первых проведенных процедурах, давших положительный результат, датируются 1911 годом), однако тогда лечение было интуитивным. С тех пор медицина ушла далеко вперед, ученым удалось разобраться в механизме аллергической реакции и выявить особенности аллергического ответа организма, что помогло усовершенствовать метод.
АСИТ от аллергии – что это такое?
На данный момент людям, страдающим от аллергии, в большинстве случаев предлагают симптоматическое лечение, которое позволяет на время устранить или значительно снизить неприятные симптомы. Используя разные лекарственные средства (например, антигистаминные препараты), пациент может временно забыть о нежелательной реакции организма на провоцирующий аллерген.
Аллергией называют повышенную чувствительность организма на разные вещества. Наиболее частые симптомы аллергии – чихание, насморк, кашель, слезящиеся глаза, кожные проявления. Аллергические реакции создают значительный дискомфорт – из-за них человек чувствует постоянную усталость, плохо спит, жалуется на низкую работоспособность, и самое худшее – аллергия может привести к развитию дополнительных проблем со здоровьем.
Метод АСИТ от аллергии подразумевает введение в организм препаратов, содержащих аллерген. Вам это ничего не напоминает? Правильно, данный способ лечения похож на обычную вакцинацию, поэтому аллерген-специфическую иммунотерапию иногда называют вакциной от аллергии. Еще одно название, которое используется среди медиков, – гипосенсибилизирующая терапия.
Основной смысл АСИТ заключается в том, что организм получает постоянно увеличивающуюся дозу аллергена (в виде специально обработанных препаратов), постепенно привыкает к нему и перестает реагировать. В обычной жизни влияние аллергена происходит бесконтрольно (человек никогда не знает, где, когда и в каком объеме на него будет воздействовать опасный фактор). Иммунотерапия, которая, по сути, является лечебно-профилактической процедурой, проводится целенаправленно: врач составляет график и определяет терапевтические дозы – благодаря этому удается достичь положительного результата.
Кому подходит и как работает АСИТ?
АСИТ применяется в случаях, когда аллергенами являются вещества, встречи с которыми невозможно избежать (например, пыльца). Данный способ используется, если диагностировано IgE-зависимое аллергическое заболевание.
Методика помогает при:
Ключевыми участниками аллергической реакции организма являются антитела и иммуноглобулины lgE. При контакте с аллергеном иммуноглобулины вызывают повышенную реакцию, которая проявляется в виде неприятной симптоматики (заложенность носа, чихание, кашель, сыпь и т.д.). Аллергическая вакцинация (АСИТ) позволяет перестроить иммунную систему: такое лечение призвано нормализовать уровень специфических Е-иммуноглобулинов.
Какие есть противопоказания?
Этот метод лечения не является универсальным: у него есть и ограничения, и противопоказания.
Как проводится АСИТ?
Подготовка
Решение о целесообразности проведения специфической иммунотерапии принимается совместно пациентом и врачом. Перед началом лечения человеку, страдающему от аллергии, предстоит пройти подготовку, которая подразумевает проведение исследований – их результаты необходимы для составления индивидуальной схемы лечения.
К обязательным обследованиям относятся анализ крови и мочи, а также аллергопробы. Дополнительно врач может направить на электрокардиограмму и спирографию (перечень необходимых обследований зависит от особенностей заболевания и состояния больного).
За неделю до начала процедуры пациенту нужно отказаться от приема антигистаминных препаратов. В период проведения лечебного курса важно создать такие условия, чтобы избежать контактов с провоцирующим аллергеном (или хотя бы свести их к минимуму).
Варианты проведения
Иммунотерапия аллергенами может осуществляться амбулаторно или стационарно. В первом случае один лечебный курс длится до полугода (такие курсы повторяются на протяжении нескольких лет подряд). Если пациент находится в стационаре, вакцинация проводится 3–4 недели, после чего еще 2–3 месяца процедуры проводятся в амбулаторных условиях.
Схемы
Существует несколько схем гипосенсибилизирующей терапии. Оптимальный вариант – классическая схема, которая подходит для разных форм аллергии – и на ранней стадии, и при длительно протекающей болезни. В качестве альтернативы пациенту могут предложить сокращенный вариант, который занимает меньше времени. Ускоренные курсы несут в себе больше рисков, поэтому проводить их можно только при легких формах и в условиях стационара, под постоянным врачебным контролем.
Все без исключения схемы состоят из двух этапов:
Способы введения
Чтобы доставить аллерген в организм, в АСИТ-терапии предусмотрены инъекционные и неинъекционные способы введения:
Наиболее удобный и безопасный способ – сублингвальное введение, которое может использоваться как у взрослых пациентов, так и у детей.
Лечение по АСИТ – препараты
Больному могут быть предложены разные формы препаратов. Изначально терапия по данной методике подразумевала применение водно-солевых экстрактов (например, водно-солевой препарат пыльцы березы).
Позже, помимо естественных аллергенов, встречающихся в природе, появились модифицированные полимеризованные аналоги – аллергоиды для инъекций и рассасывания.
В арсенале отечественных аллергологов есть препараты российского и импортного производства (хорошо зарекомендовали себя лечебные аллергены Сталлержен, Алюсталь, Оралейр, Сталораль и др.).
Наиболее эффективными и безопасными являются препараты-депо (пролонгированные аллерговакцины). Их особенность заключается в том, что высвобождение аллергена происходит непосредственно в организме (это снижает риск возникновения побочных явлений), и действие препарата продолжается более длительное время, благодаря чему нужно меньшее количество процедур.
Периодичность и частота лечения
В зависимости от особенностей аллергии пациенту может быть рекомендована круглогодичная или сезонная иммунотерапия.
Продолжительность лечения (и количество необходимых курсов) у каждого пациента – своя.
Как понять, что АСИТ-терапия помогает?
Доказательством того, что иммунотерапия дает положительный результат, является ослабление аллергических симптомов после очередного курса, а также улучшение общего самочувствия пациента. Люди, проходящие такое лечение, отмечают, что проявления аллергии постепенно уменьшаются, снижается необходимость в приеме противоаллергических препаратов (в том числе в период между курсами). Объективно оценить эффективность терапии позволяют лабораторные анализы, в частности, анализ крови на иммуноглобулин Е (показатель lgE в сыворотке крови после лечения снижается).
Чтобы обеспечить максимальную эффективность терапии, важно:
Какие есть побочные эффекты у аллерговакцинации?
Методику АСИТ применяют при лечении миллионов больных разного возраста. При условии грамотного расчета оптимальной дозы и корректного проведения процедуры лечение переносится достаточно хорошо. Однако никто не застрахован от побочных эффектов.
Если речь идет о подкожном введении аллергенов, у многих пациентов появляются такие явления, как покраснение, небольшая отечность и зуд в месте укола. Это временная реакция, которая проходит за 1–3 дня. При рассасывании препарата под языком также иногда могут иметь место схожие симптомы (жжение, зуд, отечность полости рта), но они случаются намного реже.
Помимо местных побочных эффектов, некоторые пациенты жалуются на более серьезные системные проявления: головную боль, заложенность носа, крапивницу, отеки (отек Квинке). Такая реакция в большинстве случаев говорит о неправильном проведении лечения.
Ответная реакция обычно проявляется в течение 30–60 минут, поэтому это время необходимо провести в поликлинике (больнице), где смогут вовремя оказать профессиональную помощь.
Преимущества и недостатки метода
Гипосенсибилизирующая терапия позволяет изменить естественное течение аллергического заболевания и предупреждает его развитие и переход в более тяжелую форму. Данный подход рассчитан на длительное время – речь идет о 3–5 годах непрерывного лечения. АСИТ дает лучшие результаты на начальных стадиях (при легких формах) аллергии.
Окончательный результат терапии зависит от нескольких факторов – начиная от индивидуальных особенностей организма и заканчивая ответственностью специалиста и самого пациента. Лечение должно проводиться под контролем опытного аллерголога.
АСИТ позволяет устранить неприятную симптоматику и максимально уменьшить дозы принимаемых антигистаминных средств. В идеале удается добиться длительной ремиссии до 10–20 лет, а иногда и полностью избавиться от аллергии (примерно в 5% случаев аллергия проходит полностью, еще в 80% удается достичь заметного улучшения).
Среди минусов методики:
Оказание скорой медицинской помощи при острых аллергических заболеваниях
*Пятилетний импакт фактор РИНЦ за 2020 г.
Читайте в новом номере
к.м.н. И.В. Сидоренко, профессор И.С. Элькис,
к.м.н. А.В. Тополянский, профессор А.Л. Верткин
Научный Центр здоровья детей РАМН, Москва
ММА имени И.М. Сеченова
МГМСУ им. Н.А. Семашко
Станция скорой и неотложной медицинской помощи, Москва
Национальное научно-практическое общество скорой медицинской помощи, Москва
П о данным Национального научно–практического общества скорой медицинской помощи, за последние 3 года число вызовов по поводу острых аллергических заболеваний в целом по РФ возросло на 18%. При этом их частота в разных регионах составляет от 1 до 5% всех случаев выездов бригад скорой медицинской помощи.
Основные причины возникновения и патогенез
Патогенез аллергических реакций изучен на сегодняшний день достаточно полно и подробно описан во многих отечественных и зарубежных монографиях по аллергологии и клинической иммунологии. В любом случае в ткани шокового органа или органа–«мишени», которым могут быть кожа, бронхи, желудочно–кишечный тракт и т.д., появляются признаки аллергического воспаления. Центральная роль в реализации этих иммунопатологических реакций принадлежит иммуноглобулинам класса Е (IgE), связывание которых с антигеном приводит к выбросу из тучных клеток медиаторов аллергии (гистамина, серотонина, цитокинов и др.).
Наиболее часто аллергические реакции развиваются при воздействии ингаляционных аллергенов жилищ, эпидермальных, пыльцевых, пищевых аллергенов, лекарственных средств, антигенов паразитов, а также при ужалении и укусах насекомых. Лекарственная аллергия наиболее часто развивается при применении анальгетиков, сульфаниламидов и антибиотиков из группы пенициллинов, реже цефалоспоринов. Кроме того, высока частота развития латексной аллергии.
Клиническая картина, классификация и диагностические критерии
С точки зрения оказания помощи и оценки прогноза острые аллергические заболевания можно классифицировать следующим образом (табл. 1):
Легкие – аллергический ринит (круглогодичный или сезонный), аллергический конъюнктивит (круглогодичный или сезонный), крапивница.
Средней тяжести и тяжелые – генерализованная крапивница, отек Квинке, острый стеноз гортани, среднетяжелое обострение бронхиальной астмы, анафилактический шок.
Наибольшую настороженность при оказании медицинской помощи на догоспитальном этапе должны вызывать прогностически неблагоприятные случаи развития у пациентов жизнеугрожающих состояний: тяжелый приступ астмы (status asthmaticus), анафилактический шок, отек Квинке в области гортани, острый стеноз гортани.
При анализе клинической картины аллергической реакции врач скорой медицинской помощи должен получить ответы на вопросы, представленные в таблице 2.
При начальном осмотре следует оценить наличие: стридора, диспноэ, свистящего дыхания, одышки или апноэ; гипотензии или синкопе; изменений на коже (высыпаний по типу крапивницы, отеков Квинке, гиперемии, зуда); гастроинтестинальных проявлений (тошноты, болей в животе, диареи); изменений сознания. Если у больного стридор, выраженная одышка, гипотензия, аритмия, судороги, потеря сознания или шок, то данное состояние рассматривается как жизнеугрожающее.
Лечение острых аллергических заболеваний
При острых аллергических заболеваниях на догоспитальном этапе неотложная терапия строится по направлениям:
Прекращение дальнейшего поступления в организм предполагаемого аллергена. Например, в случае реакции на лекарственный препарат, введенный парентерально или при укусе/ужалении насекомых – наложение жгута выше места инъекции или укуса на 25 мин (каждые 10 минут необходимо ослаблять жгут на 1–2 минуты); к месту инъекции или укуса – лед или грелка с холодной водой на 15 мин; обкалывание в 5–6 точках и инфильтрация места инъекции или укуса 0,3 – 0,5 мл 0,1% раствором эпинефрина с 4,5 мл изотонического раствора хлорида натрия.
Противоаллергическая терапия (антигистаминные препараты или глюкортикостероиды). Введение антигистаминных препаратов показано при аллергическом рините, аллергическом конъюнктивите, крапивинице. Терапию глюкокортикоидами (ГКС) проводят при анафилактическом шоке и при отеке Квинке (в последнем случае – препарат выбора): внутривенно вводят преднизолон (взрослым – 60–150 мг, детям – из расчета 2 мг на 1 кг массы тела). При генерализованной крапивнице или при сочетании крапивницы с отеком Квинке высокоэффективен бетаметазон 1–2 мл внутримышечно. При отеке Квинке для предупреждения влияния на ткани гистамина необходимо комбинировать антигистаминные препараты нового поколения (лоратадин) с глюкокортикоидами.
Симптоматическая терапия. При развитии бронхоспазма – показано ингаляционное введение b 2–агонистов и других бронхолитических и противовоспалительных препаратов через небулайзер. Коррекцию артериальной гипотонии и восполнение объема циркулирующей крови проводят с помощью введения солевых и коллоидных растворов (изотонического раствора хлорида натрия 500–1000 мл, гидроксиэтилированного крахмала 500 мл, полиглюкина 400 мл). Применять вазопрессорные амины (допамин 400 мг на 500 мл 5% глюкозы, норадреналин 0,2 – 2 мл на 500 мл 5% раствора глюкозы; доза титруется до достижения уровня систолического давления 90 мм рт.ст.) можно только после восполнения объема циркулирующей крови. При брадикардии возможно введение атропина в дозе 0,3–0,5 мг подкожно (при необходимости введение повторяют каждые 10 минут). При наличии цианоза, диспноэ, сухих хрипов показана также кислородотерапия.
Противошоковые мероприятия (рис. 1). При анафилактическом шоке больного следует уложить (голова ниже ног), повернуть голову в сторону (во избежание аспирации рвотных масс), выдвинуть нижнюю челюсть, удалить съемные зубные протезы. Подкожно вводят эпинефрин в дозе 0,1 – 0,5 мл 0,1% раствора (препарат выбора), при необходимости инъекции повторяют каждые 20 минут в течение часа под контролем уровня АД. При нестабильной гемодинамике с развитием непосредственной угрозы для жизни возможно внутривенное введение эпинефрина. При этом 1 мл 0,1% раствора эпинефрина разводится в 100 мл изотонического раствора хлорида натрия и вводится с начальной скоростью 1 мкг/мин (1 мл в мин). При необходимости скорость может быть увеличена до 2–10 мкг/мин. Внутривенное введение эпинефрина проводится под контролем частоты сердечных сокращений, дыхания, уровня АД (систолическое артериальное давление необходимо поддерживать на уровне более 100 мм рт.ст. у взрослых и > 50 мм рт.ст. у детей). Лекарственные средства, применяемые при аллергических заболеваниях различной степени тяжести и их эффективность представлены в таблице 3.
Рис. 1. Алгоритм лечения анафилактического шока
Клиническая фармакология лекарственных средств, применяемых для лечения острых аллергических заболеваний
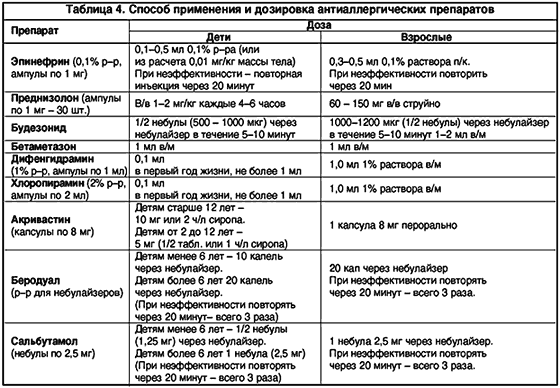
Способ применения и дозировка антиаллергических препаратов представлены в таблице 4.
Эпинефрин является прямым стимулятором a – и b –адренорецепторов, что обусловливает все его фармакодинамические эффекты. Механизм противоаллергического действия реализуется:
Способ применения и дозировка антиаллергических препаратов представлены в таблице 4.Эпинефрин является прямым стимулятором – и –адренорецепторов, что обусловливает все его фармакодинамические эффекты. Механизм противоаллергического действия реализуется:
• стимуляцией a –адренорецепторов, сужением сосудов органов брюшной полости, кожи, слизистых оболочек, повышением артериального давления;
• положительным инотропным действием (увеличивается сила сердечных сокращений за счет стимуляции b 1–адренорецепторов сердца);
• стимуляцией b 2–адренорецепторов бронхов (купирование бронхоспазма);
• подавлением дегрануляции тучных клеток и базофилов (за счет стимуляции внутриклеточной цАМФ).
При парентеральном введении препарат действует непродолжительно (при внутривенном – 5 мин, при подкожном – до 30 мин), так как быстро метаболизируется в окончаниях симпатических нервов, в печени и других тканях с участием моноаминооксидазы (МАО) и катехол–О–метилтрансферазы (КОМТ).
Побочные эффекты: головокружение, тремор, слабость; сильное сердцебиение, тахикардия, различные аритмии (в том числе желудочковые), появление болей в области сердца; затруднение дыхания; увеличение потливости; чрезмерное повышение артериального давления; задержка мочи у мужчин, страдающих аденомой предстательной железы; повышение уровня сахара в крови у больных сахарным диабетом. Описаны также некрозы тканей при повторном подкожном введении в одно и то же место вследствие местного сужения сосудов.
Противопоказания: артериальная гипертензия; выраженный церебральный атеросклероз либо органическое поражение головного мозга; ишемическая болезнь сердца; гипертиреоз; закрытоугольная глаукома; сахарный диабет; гипертрофия предстательной железы; беременность. Однако даже при этих заболеваниях возможно назначение эпинефрина при анафилактическом шоке по жизненным показаниям и под строгим врачебным контролем.
Механизм противоаллергического действия глюкокортикоидов основан на следующих эффектах:
• иммунодепрессивное свойство (подавление роста и дифференцировки иммунных клеток – лимфоцитов, плазмоцитов, уменьшение продукции антител);
• предупреждение дегрануляции тучных клеток и выделения из них медиаторов аллергии;
• уменьшение проницаемости сосудов, повышение артериального давления, улучшение бронхиальной проходимости.
Для парентерального введения при проведении неотложной терапии на догоспитальном этапе применяется преднизолон. Для лечения бронхиальной астмы, аллергического ринита, аллергического конъюнктивита разработаны топические формы глюкокортикостероидов (флутиказон, будезонид). Побочные эффекты системных ГКС: артериальная гипертензия, возбуждение, аритмия, язвенные кровотечения. Побочные эффекты топических ГКС: осиплость голоса, нарушение микрофлоры с дальнейшим развитием кандидоза слизистых, при применении высоких доз – атрофия кожи, гинекомастия, прибавка массы тела и др. Противопоказания: язвенная болезнь желудка и 12–перстной кишки, тяжелая форма артериальной гипертензии, почечная недостаточность, повышенная чувствительность к глюкокортикоидам в анамнезе.
Бетаметазон – глюкокортикостероидный препарат, состоит из 2 мг динатрия фосфата и 5 мг дипропионата бетаметазона. Бетаметазона динатрия фосфат обеспечивает быстроту наступления эффекта. Пролонгированное действие обеспечивается за счет бетаметазона дипропионата. Препарат оказывает иммунодепрессивное, противоаллергическое, десенсибилизирующее и противошоковое действие. Бетаметазон биотрансформируется в печени. Доза препарата зависит от степени тяжести заболевания и клинической картины течения. Применяется для лечения острых аллергических заболеваний в виде внутримышечных инъекций по 1–2 мл. При однократном введении существенных побочных действий не отмечено.
Антигистаминные средства (блокаторы Н1–гистаминовых рецепторов)
Существует несколько классификаций антигистаминных препаратов. Согласно одной их них, выделяют препараты первого, второго и третьего поколения (при этом до сих пор дискутируется вопрос о принадлежности разных препаратов ко 2–му или 3–му поколению). В другой, более популярной среди клиницистов классификации, выделяют классические антигистаминные препараты, например, хлоропирамин, и препараты нового поколения (акривастин, фексофенадин, лоратадин и др.)
Необходимо отметить, что для классических антигистаминных препаратов, в отличие от препаратов нового поколения, характерной является короткая продолжительность действия при относительно быстром наступлении клинического эффекта. Многие из них имеются в парентеральных формах. Все это определяет широкое использование классических антигистаминных средств и в настоящее время.
Хлоропирамин – один из широко применяемых классических антигистаминных препаратов. Обладает значительной антигистаминной активностью, периферическим антихолинергическим и умеренным спазмолитическим действием. При приеме внутрь быстро и полностью абсорбируется из ЖКТ. Максимальная концентрация в крови достигается в течение первых 2 часов, терапевтический уровень концентрации сохраняется 4–6 часов. Эффективен в большинстве случаев для лечения сезонного и круглогодичного аллергического ринита и конъюнктивита, крапивницы, атопического дерматита, экземы; в парентеральной форме – для лечения острых аллергических заболеваний, требующих неотложной помощи. Обладает широким диапазоном используемых терапевтических доз. Не накапливается в сыворотке крови, поэтому не вызывает передозировки при длительном применении. Для препарата характерно быстрое наступление эффекта и небольшая продолжительность (в том числе и побочного) действия. Может комбинироваться с другими Н1–блокаторами с целью увеличения продолжительности противоаллергического действия. Выпускается в таблетках и в ампулах для внутримышечного и внутривенного введения.
Антигистаминные препараты нового поколения лишены кардиотоксического действия, конкурентно влияют на гистамин, не метаболизируются печенью (например, фармакокинетика акривастина не меняется даже у больных с нарушенными функциями печени и почек) и не вызывают тахифилаксии.
Акривастин – препарат с высокой антигистаминной активностью при минимально выраженном седативном и антихолинергическом действии. Особенностью его фармакокинетики является низкий уровень метаболизма и отсутствие кумуляции и привыкания. Акривастин предпочтителен в случае, когда нет необходимости постоянного противоаллергического лечения. Желатиновая капсула быстро всасывается в желудке, обеспечивая быстрое наступление эффекта. Препарат обладает коротким периодом действия, что позволяет использовать гибкий режим дозирования. Нет кардиотоксического действия. Селективно влияя на Н1–рецепторы, не раздражает слизистую желудка. Нет воздействия на Н2–рецепторы.
Лоратадин – антигистаминный препарат нового поколения безрецептурного отпуска.
Показания к применению: аллергический ринит (сезонный и круглогодичный), аллергический конъюнктивит, крапивница, генерализованная крапивница, отек Квинке, аллергические реакции на укусы насекомых, зудящие дерматозы (контактные аллергодерматиты, хронические экземы).
У препарата отсутствуют такие побочные эффекты, как сонливость, сухость во рту, головная боль, головокружение.
Бронхоспазмолитики: b 2–агонисты короткого действия и холинолитики
Беродуал – комбинированный бронхоспазмолитический препарат, содержащий два бронхорасширяющих вещества: фенотерол ( b 2–агонист) и ипратропиум бромид (холинолитик). Одна доза беродуала содержит 0,05 мг фенотерола и 0,02 мг ипратропиума бромида.
Сальбутамол – селективный агонист b 2– адренорецепторов. Бронхорасширяющий эффект сальбутамола наступает через 4–5 минут. Действие препарата постепенно возрастает до своего максимума к 40–60 минуте. Период полувыведения 3–4 часа, продолжительность действия – 4–5 часов.
Способ применения: с помощью небулайзера; небулы по 2,5 мл, содержащая 2,5 мг сальбутамола в физиологическом растворе. Назначаются 1–2 небулы (2,5–5,0 мг) на ингаляцию в неразбавленном виде. Если улучшения не наступает, проводят повторные ингаляции по 2,5 мг каждые 20 мин. в течение часа.
Типичные ошибки в применении лекарственных средств при лечении острых аллергических заболеваний на догоспитальном этапе
• Изолированное назначение Н1–гистаминовых блокаторов при тяжелых аллергических реакциях, равно как и при бронхообструктивном синдроме, не имеет самостоятельного значения и на догоспитальном этапе лишь приводит к неоправданной потере времени.
• Использование дипразина опасно еще и усугублением гипотонии.
• Позднее назначение ГКС; необоснованное применение малых доз ГКС.
• Использование отдельных препаратов, не показанных для лечения аллергических заболеваний (глюконата кальция, хлористого кальция и пр.).
• Наличие в табеле оснащения бригад скорой помощи препаратов однонаправленного действия экономически неоправданно.
• Неиспользование топических ГКС и b 2–агонистов при аллергическом стенозе гортани и бронхоспазме.
Больные с тяжелыми аллергическими заболеваниями должны быть обязательно госпитализированы. При легких аллергических заболеваниях вопрос о госпитализации решается в каждом случае индивидуально.
ПРИЛОЖЕНИЕ
Аллергический стеноз верхних дыхательных путей у детей
Основные причины возникновения и патогенез
Синдром обструкции верхних дыхательных путей (круп, острый стенозирующий ларинготрахеит) у детей – одна из частых причин обращения за неотложной помощью. Выделяют острый аллергический стеноз гортани и стеноз, развивающийся на фоне ОРВИ.
Основной причиной развития аллергического стеноза верхних дыхательных путей с преимущественной локализацией процесса в области гортани является сенсибилизация организма к пищевым и лекарственным аллергенам, а также к аллергенам микроклещей домашней пыли (Dermatophagoides pteronyssinus и Dermatophagoides farinae), животных и др.
Острый аллергический стеноз верхних дыхательных путей чаще наблюдается у детей с наследственным предрасположением к аллергии. Развитию крупа нередко предшествует появление симптомов кожной и респираторной аллергии. Благоприятствуют возникновению аллергического стеноза гортани и такие анатомические особенности этого органа у детей, как мягкость хрящевого скелета, короткое и узкое преддверье и высоко расположенная гортань, наличие нежной, богатой клеточными элементами слизистой оболочки и рыхлого, с обильной сосудистой сетью и большим количеством тучных клеток подслизистого слоя. Указанные особенности строения слизистой и подслизистой оболочек особенно характерны для окруженного плотным перстневидным хрящом участка гортани. Эта область проецируется на подсвязочное пространство, в ней и развивается у детей максимально выраженный отек. Чаще круп развивается у детей в возрасте от 6 месяцев до 3 лет, при этом мальчики страдают им в 3–4 раза чаще, чем девочки.
Патогенетическую основу аллергического стеноза верхних дыхательных путей составляют IgЕ–опосредуемые аллергические реакции, вызывающие развитие в слизистой оболочке гортани воспаления в виде отека, гиперсекреции слизи, спазма гладкой мускулатуры верхних дыхательных путей; у отдельных больных возникает также бронхоспазм. Развитие острого стенозирующего ларинготрахеита может быть связано и с воздействием вирусной инфекции, химических поллютантов, изменением метеоситуации.
Клиническая картина, классификация и диагностические критерии
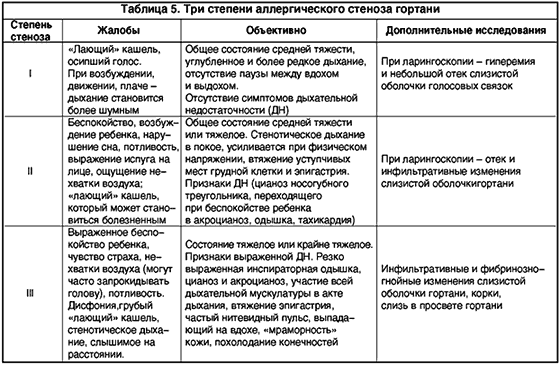
Острый стеноз гортани является причиной развития дыхательной недостаточности и нарушения общего состояния ребенка. Различают три степени стеноза в зависимости от выраженности сужения гортани:
I степень стеноза гортани – компенсированный стеноз;
II степень – субкомпенсированный стеноз;
III степень – декомпенсированный стеноз (табл. 5).
У детей с аллергическим стенозом гортани обычно выявляют отягощенную аллергическими реакциями и заболеваниями наследственность, нередко у них отмечаются также проявления атопического дерматита, пищевой и лекарственной аллергии. Для этого варианта крупа характерно внезапное развитие стеноза «на фоне полного здоровья», при отсутствии катаральных явлений, нормальной температуре тела, а также сравнительно быстрое купирование симптомов болезни при назначении адекватной терапии. У ряда детей одновременно с проявлениями аллергического стеноза гортани развивается бронхообструктивный синдром.
Острый стеноз гортани, развивающийся на фоне острой респираторной инфекции, характеризуется более постепенным началом болезни, возникновением стеноза на фоне катаральных явлений со стороны верхних дыхательных путей, повышением температуры, развитием симптомов интоксикации, воспалительных изменений в общем анализе крови.
Стеноз гортани необходимо дифференцировать с дифтерией гортани, инородным телом дыхательных путей, обструктивным бронхитом, заглоточным абсцессом, бронхиальной астмой, коклюшем, пневмонией с проявлениями дыхательной недостаточности.
Лечение острого стеноза гортани
Дети с острым стенозом гортани подлежат обязательной госпитализации. Проводимая при остром стенозе гортани терапия должны быть патогенетической и направленной на восстановление воздушной проходимости верхних дыхательных путей. Лечение проводится с учетом выраженности стеноза гортани, начинается бригадами СМП на вызове, продолжается по пути следования в стационар. Время оказания догоспитальной помощи больному не должно превышать 60 минут.
Для лечения острого стеноза гортани в компенсированной стадии (I степень) на догоспитальном этапе используются ингаляции глюкокортикостероидов (будезонида через небулайзер в дозе 0,25 мг, при неэффективности или отсутствии небулайзеров применяются антигистаминные препараты: в/м (хлоропирамин, 2%–ный раствор, 0,1 мл в первый год жизни) или перорально (для детей от 12 лет – акривастин (7 мг, капсула) или лоратадин 10 мг (1 табл. или 2 чайных ложки сиропа).
Терапия острого стеноза гортани в стадии неполной компенсации (II степень) начинается с ингаляций глюкокортикостероидов через небулайзер в дозе 0,5 мг. При неэффективности проводят повторные ингаляции будезонида в той же дозе через небулайзер с интервалом в 20 минут (максимально 3 раза).
При отсутствии небулайзеров применяются антигистаминные препараты (хлоропирамин в/м), системные глюкокортикостероиды (преднизолон из расчета 2 мг/кг). При недостаточном эффекте дополнительно назначается подкожное введение 0,1 % раствора эпинефрина из расчета 0,01 мг/кг массы тела.
Стеноз гортани III степени протекает с проявлениями дыхательной и сердечно–сосудистой недостаточности, нарушением метаболических процессов, признаками токсикоза, что обусловливает необходимость немедленной госпитализации. На догоспитальном этапе лечение стеноза гортани III степени также начинается с ингаляций глюкокортикостероидов через небулайзер в дозе 1 мг.
При возникновении бронхообструктивного синдрома лечение проводится растворами b 2–агонистов короткого действия (беродуала по 10–20 капель детям до 6 лет или сальбутамола – 1/2–1 небула детям старше 6 лет) через небулайзер.