В чем заключается отличие конъюгированных и субъединичных вакцин ответ на тесты
ВАКЦИНОПРОФИЛАКТИКА
ВАКЦИНАЦИЯ – ЗАЛОГ ЗДОРОВОГО БУДУЩЕГО
Ежегодно в мире от инфекционных заболеваний погибают около 12 миллионов детей. Третья часть из них (4 миллиона) умирают от болезней, которые можно было предотвратить с помощью прививки. В XIX веке диагноз «корь», «дифтерия», «бешенство», «столбняк», считались смертным приговором. Начиная с XX века, благодаря достижениям в области микробиологии, вирусологии и фармакологии заболеваемость этими инфекциями сведена практически к нулю. Целью иммунизации является формирование специфического иммунитета к инфекционному заболеванию посредством искусственного создания инфекционного процесса, который в большинстве случаев протекает бессимптомно или в легкой форме (у непривитого человека течение этих болезней несет тяжелейший характер, иногда с летальным исходом).
МЕХАНИЗМ ДЕЙСТВИЯ ВАКЦИНЫ
В ответ на вакцинацию в организме возникает цепочка иммунологических реакций, подразделяющихся на три периода. Первый период (латентный, или «лаг-фаза») продолжается с момента введения вакцины до появления первых антител в крови. Длительность первого, латентного, периода варьирует от нескольких дней до 2 недель и зависит от вида вакцины, способа ее введения и особенностей иммунной системы организма. Второй период характеризуется повышением концентрации специфических антител в крови. После введения некоторых вакцин специфические антитела появляются очень быстро, содержание их в крови стремительно повышается, что позволяет использовать эти вакцинные препараты для экстренной профилактики при контакте с больными корью, полиомиелитом, эпидемическим паротитом и другими инфекциями. Второй период продолжается от 4 дней до 4 недель. Третий период наступает после достижения максимального уровня специфических антител, когда их количество начинает уменьшаться — вначале быстро, затем медленно. Такое уменьшение происходит в течение нескольких лет. При повторной встрече с антигеном (при ревакцинации или инфицировании привитого ребенка) «лаг-фаза» отсутствует, так как активируются В-клетки памяти и специфический иммунный ответ возникает быстрее и отличается большей интенсивностью.
ПОМНИТЕ, ПРИВИВКИ СПАСАЮТ ВАШЕ ЗДОРОВЬЕ И ЖИЗНЬ!
2. Все вакцины обладают определенной степенью реактогенности, которая лимитирована нормативной документацией на препараты.
3. В соответствии с Законом Российской Федерации “О лекарственных средствах”, утвержденным 22 июня 1998 г, производство лекарственных средств, к которым относятся и иммунобиологические препараты, осуществляется предприятиями-производителями лекарственных средств, имеющими лицензию на их производство”.
4. В России на 16 предприятиях производится 50 видов вакцин против 28 инфекционных заболеваний. Практически все вакцины соответствуют по основным показателям безопасности и эффективности требованиям.
Вакцинацию можно проводить следующими способами:
— накожно (скарификационная вакцинация) оптимальна при иммунизации живыми вакцинами против особо опасных инфекций (чумы, туляремии и др.). Вакцины наносят на наружную поверхность плеча, а затем сухим оспопрививочным пером делают насечки через каплю.;
ОДНОВРЕМЕННОЕ ВВЕДЕНИЕ НЕСКОЛЬКИХ ВАКЦИН
Различные типы вакцин против COVID-19
Данная статья входит в серию публикаций, посвященных разработке и распределению вакцин. Узнайте больше о вакцинах, о принципах их действия и о том, как обеспечивается их безопасность и справедливое распределение, в серии публикаций ВОЗ «Все о вакцинах».
По состоянию на декабрь 2020 г. разрабатывается более 200 вакцин-кандидатов против COVID-19. Из них по меньшей мере 52 вакцины-кандидата проходят исследования с участием людей. Несколько других вакцин в настоящее время находятся на этапах I/II и в ближайшие месяцы перейдут на этап III (для получения дополнительной информации об этапах клинических исследований см. третью часть нашего обзора Как разрабатывают вакцины?).
Зачем разрабатывать так много вакцин?
Как правило, все многочисленные вакцины-кандидаты, прежде чем какие-либо из них будут признаны безопасными и эффективными, должны пройти тщательные клинические исследования. Например, из всех вакцин, которые исследуются в лабораториях и испытываются на лабораторных животных, достаточно эффективными и безопасными для того, чтобы перейти к их клиническим исследованиям с участием людей, будут признаны примерно семь из ста. Из вакцин, которые достигают стадии клинических исследований, успешной оказывается только одна из пяти. Наличие большого количества различных вакцин в разработке повышает вероятность того, что одна или несколько вакцин будут признаны безопасными и эффективными для иммунизации приоритетных групп населения.
Различные типы вакцин
Различают три основных подхода к разработке вакцин в зависимости от того, что используют для иммунизации: цельный вирус или бактерию; фрагменты микроорганизма, вызывающие иммунный ответ; только генетический материал, содержащий код для синтеза конкретных белков, а не цельный вирус.
Инактивированная вакцина
В первом способе создания вакцины используются болезнетворные вирус или бактерия, или очень похожие на них микроорганизмы, которые инактивируют (убивают) с помощью химических реагентов, тепла или радиации. Этот метод основывается на технологиях, которые, как было доказано, эффективно защищают человека, – они применяются для изготовления вакцин против гриппа и полиомиелита – и позволяет наладить достаточно масштабное производство вакцин.
Однако для его применения требуются специальные лабораторные помещения, в которых можно безопасно выращивать вирус или бактерию, цикл производства может быть относительно длительным, а для иммунизации, скорее всего, потребуется введение двух или трех доз.
Живая ослабленная вакцина
В живой вакцине используется ослабленный или очень похожий вирус. Примеры вакцин этого типа – вакцина против кори, эпидемического паротита и краснухи (КПК) и вакцина против ветряной оспы и опоясывающего лишая. В этом способе используется технология, аналогичная получению инактивированной вакцины, и он может применяться для массового производства. Однако вакцины этого типа могут оказаться неприемлемыми для людей с ослабленной иммунной системой.
Вирусная векторная вакцина
В этом виде вакцины используется безопасный вирус, который доставляет специфические субэлементы (белки) соответствующего микроорганизма, благодаря чему вакцина способна активировать иммунный ответ, не вызывая болезни. С этой целью в безопасный вирус вводится код для формирования определенных частей соответствующего патогена. Такой безопасный вирус затем используется в качестве платформы или вектора для доставки в клетки организма белка, который активирует иммунный ответ. Примером этого типа вакцин, которые могут быть разработаны в короткие сроки, является вакцина против Эболы.
Субъединичные вакцины
В субъединичных вакцинах используются только специфические фрагменты (субъединицы) вируса или бактерии, которые иммунная система должна распознать. Они не содержат цельных микроорганизмов или безопасных вирусов в качестве вектора. В качестве субъединиц могут использоваться белки или сахара. Большинство вакцин, применяемых в календаре детских прививок, являются субъединичными и защищают от таких болезней, как коклюш, столбняк, дифтерия и менингококковый менингит.
Вакцины на основе генетического материала (нуклеиновых кислот)
В отличие от вакцин на основе ослабленных или нежизнеспособных цельных микроорганизмов или их фрагментов, в вакцине на основе нуклеиновых кислот используется участок генетической структуры, содержащий программу для генерации специфических белков, а не цельный микроорганизм. ДНК и РНК содержат код, который используется клетками нашего организма для выработки белков. При этом ДНК сначала превращается в информационную РНК, которая затем используется в качестве программы для продуцирования специфических белков.
Вакцина на основе нуклеиновой кислоты доставляет в клетки нашего организма определенный набор инструкций в виде ДНК или мРНК, побуждая их синтезировать нужный специфический белок, который иммунная система нашего организма должна распознать и дать на него иммунный ответ.
Технология с использованием генетического материала представляет собой новый способ получения вакцин. До пандемии COVID-19 ни одна из них еще не прошла через все стадии процесса одобрения для введения людям, хотя некоторые ДНК-вакцины, в том числе для определенных видов рака, проходили исследования с участием людей. Из-за пандемии исследования в этой области продвигались очень быстро, и на некоторые вакцины против COVID-19 на основе мРНК выдаются разрешения для использования в чрезвычайных ситуациях; а это означает, что теперь они могут вводиться людям, а не только использоваться в клинических исследованиях.
Виды вакцин
Открытие метода вакцинации дало старт новой эре борьбы с болезнями.
В состав прививочного материала входят убитые или сильно ослабленные микроорганизмы либо их компоненты (части). Они служат своеобразным муляжом, обучающим иммунную систему давать правильный ответ инфекционным атакам. Вещества, входящие в состав вакцины (прививки), не способны вызвать полноценное заболевание, но могут дать возможность иммунитету запомнить характерные признаки микробов и при встрече с настоящим возбудителем быстро его определить и уничтожить.
Производство вакцин получило массовые масштабы в начале ХХ века, после того как фармацевты научились обезвреживать токсины бактерий. Процесс ослабления потенциальных возбудителей инфекций получил название аттенуации.
Сегодня медицина располагает более, чем 100 видами вакцин от десятков инфекций.
Препараты для иммунизации по основным характеристикам делятся на три основных класса.
В последние годы появился еще один вид вакцин — молекулярные. Материалом для них становятся рекомбинантные белки или их фрагменты, синтезированные в лабораториях путем применения методов генной инженерии (рекомбининтная вакцина против вирусного гепатита В).
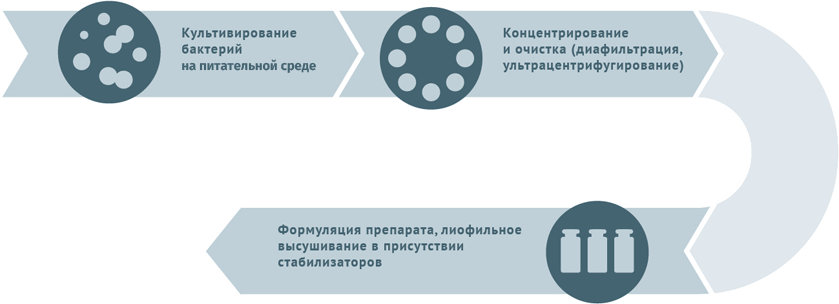
Схемы изготовления некоторых видов вакцин
Живые бактериальные
Схема подходит для вакцины БЦЖ, БЦЖ-М.
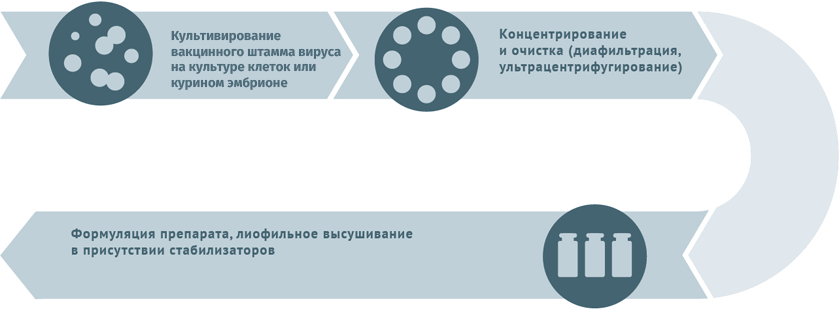
Живые противовирусные
Схема подходит для производства вакцин от гриппа, ротавируса, герпеса I и II степеней, краснухи, ветряной оспы.
Субстратами для выращивания вирусных штаммов при производстве вакцин могут становиться:
Первичный сырьевой материал очищают от клеточного дебриса в центрифугах и с помощью сложных фильтров.
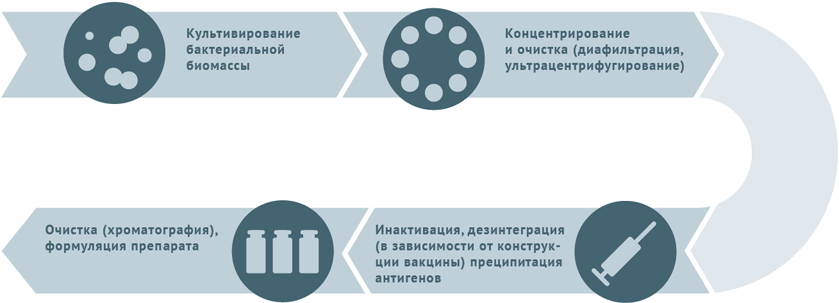
Инактивированные антибактериальные вакцины
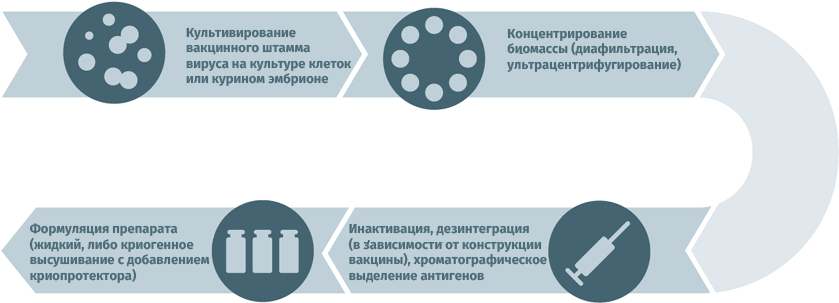
Инактивированные противовирусные вакцины
Схема подходит для производства прививочного материала против гепатита А, желтой лихорадки, бешенства, гриппа, полиомиелита, клещевого и японского энцефалитов.
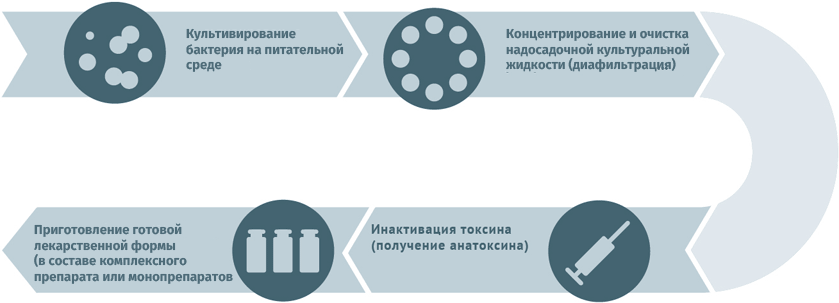
Анатоксины
Для дезактивации вредного воздействия токсинов используют методы:
Схема подходит для производства вакцин против столбняка и дифтерии.
По данным Всемирной Организации Здравоохранения (ВОЗ), на долю инфекционных заболеваний приходится 25 % от общего количества смертей на планете ежегодно. То есть инфекции до сих пор остаются в списке главных причин, обрывающих жизнь человека.
Одним из факторов, способствующих распространению инфекционных и вирусных заболеваний, являются миграция потоков населения и туризм. Перемещение человеческих масс по планете влияет на уровень здоровья нации даже в таких высокоразвитых странах, как США, ОАЭ и государства Евросоюза.
По материалам: «Наука и жизнь» № 3, 2006, «Вакцины: от Дженнера и Пастера до наших дней», академик РАМН В. В. Зверев, директор НИИ вакцин и сывороток им. И. И. Мечникова РАМН.
Задать вопрос специалисту
Вопрос экспертам вакцинопрофилактики
Вопросы и ответы
Я много лет вакцинируюсь от гриппа вакциной французского производителя. В этом году терапевт предложила мне сделать прививку российской вакциной. Я ничего не знаю об отечественных вакцинах, какая из них качественная?
Отвечает Полибин Роман Владимирович
Российские препараты, которыми проводится вакцинацию в рамках ОМС, эффективны и безопасны. Для массовой иммунизации населения Минздравом используются вакцины Совигрипп (НПО «Микроген»), Ультрикс (ООО ФОРТ), УльтриксКвадри (ООО «ФОРТ» иФлю-М (СПбНИИВС ФМБА России). Препараты доказали высокий профиль безопасности и эффективности в ходе полного объема обязательных доклинических и клинических исследований, проведенных в соответствии с требованиями, предъявляемыми регуляторными органами РФ и Европы, а также длительного опыта успешного применения в России и динамики снижения заболеваемости. Подробнее о вакцинах можно узнать на официальных сайтах разработчиков.
Вакцина «Менюгейт» зарегистрирована в России? С какого возраста разрешена к применению?
Отвечает Харит Сусанна Михайловна
Да, зарегистрирована, вакцина – от менингококка С, сейчас также есть вакцина конъюгированная, но уже против 4 типов менингококков – А, С, Y, W135 – Менактра. Прививки проводят с 9 мес.жизни.
Муж транспортировал вакцину РотаТек в другой город.Покупая ее в аптеке мужу посоветовали купить охлаждающий контейнер,и перед поездкой его заморозить в морозильной камере,потом привязать вакцину и так ее транспортировать. Время в пути заняло 5 часов. Можно ли вводить такую вакцину ребенку? Мне кажется,что если привязать вакцину к замороженному контейнеру, то вакцина замерзнет!
Отвечает Харит Сусанна Михайловна
Моему сыну сейчас 7 месяцев.
В 3 месяца у него случился отек Квинке на молочную смесь Малютка.
Прививку от гепатита сделали в роддоме, вторую в два месяца и третью вчера в семь месяцев. Реакция нормальная, даже без температуры.
Но вот на прививку АКДС нам устно дали медотвод.
Я за прививки!! И хочу сделать прививку АКДС. Но хочу сделать ИНФАНРИКС ГЕКСА. Живем в Крыму. В крыму ее нигде нет. Посоветуйте как поступить в такой ситуации. Может есть зарубежный аналог? Бесплатную делать категорически не хочу. Хочу качественную очищеную, что бы как монжно меньше риска.
Отвечает Полибин Роман Владимирович
В Инфанрикс Гекса содержится компонент против гепатита В. Ребенок полностью привит против гепатита. Поэтому в качестве зарубежного аналога АКДС можно сделать вакцину Пентаксим. Кроме того, следует сказать, что отек Квинке на молочную смесь не является противопоказанием к вакцине АКДС.
Подскажите, пожалуйста, на ком и как тестируют вакцины?
Отвечает Полибин Роман Владимирович
Как и все лекарственные препараты вакцины проходят доклинические исследования (в лаборатории, на животных), а затем клинические на добровольцах (на взрослых, а далее на подростках, детях с разрешения и согласия их родителей). Прежде чем разрешить применение в национальном календаре прививок исследования проводят на большом числе добровольцев, например вакцина против ротавирусной инфекции испытывалась почти на 70 000 в разных странах мира.
Почему на сайте не представлен состав вакцин? Почему до сих пор проводится ежегодная реакция Манту (зачастую не информативна), а не делается анализ по крови, например, квантифероновый тест? Как можно утверждать реакции иммунитета на введенную вакцину, если еще ни кому не известно в принципе, что такое иммунитет и как он работает, особенно если рассматривать каждого отдельно взятого человека?
Отвечает Полибин Роман Владимирович
Состав вакцин изложен в инструкциях к препаратам.
Реакция Манту. По Приказу № 109 «О совершенствовании противотуберкулезных мероприятий в Российской Федерациии» и Санитарным правилам СП 3.1.2.3114-13 «Профилактика туберкулеза», несмотря на наличие новых тестов, детям необходимо ежегодно делать реакцию Манту, но так как этот тест может давать ложноположительные результаты, то при подозрении на тубинфицирование и активную туберкулезную инфекцию проводят Диаскин-тест. Диаскин-тест является высоко чувствительным (эффективным) для выявления активной туберкулезной инфекции (когда идет размножение микобактерий). Однако полностью перейти на Диаскин-тест и не делать реакцию Манту фтизиатры не рекомендуют, так как, он не «улавливает» раннее инфицирование, а это важно, особенно для детей, поскольку профилактика развития локальных форм туберкулеза эффективна именно в раннем периоде инфицирования. Кроме того, инфицирование микобактерией туберкулеза необходимо определять для решения вопроса о ревакцинации БЦЖ. К сожалению, нет ни одного теста, который бы со 100% точностью ответил на вопрос, есть инфицирование микобактерией или заболевание. Квантифероновый тест также выявляет только активные формы туберкулеза. Поэтому при подозрении на инфицирование или заболевание (положительная реакция Манту, контакт с больным, наличие жалоб и пр.) используются комплексные методы (диаскин-тест, квантифероновый тест, рентгенография и др.).
Ребёнку 1 год и 8 месяцев, все прививки ставились в соответствии с календарем прививок. В том числе 3 пентаксима и ревакцинация в полтора года тоже пентаксим. В 20 месяцев надо ставить от полиомиелита. Очень всегда переживаю и отношусь тщательно к выбору нужных прививок, вот и сейчас перерыла весь интернет, но так и не могу решить. Мы ставили всегда инъекцию (в пентаксиме). А теперь говорят капли. Но капли-живая вакцина, я боюсь различных побочек и считаю, что лучше перестраховаться. Но вот читала, что капли от полиомиелита вырабатывают больше антител, в том числе и в желудке, то есть более эффективные, чем инъекция. Я запуталась. Поясните, инъекция менее эффективна (имовакс-полио, например)? Отчего ведутся такие разговоры? У каплей боюсь хоть и минимальный, но риск осложнения в виде болезни.
Отвечает Полибин Роман Владимирович
В настоящее время Национальный календарь прививок России предполагает комбинированную схему вакцинации против полиомиелита, т.е. только 2 первых введения инактивированной вакциной и остальные – оральной полиовакциной. Это связано с тем, чтобы полностью исключить риск развития вакциноассоциированного полиомиелита, который возможен только на первое и в минимальном проценте случаев на второе введение. Соответственно, при наличии 2-х и более прививок от полиомиелита инактивированной вакциной, осложнения на живую полиовакцину исключены. Действительно, считалось и признается некоторыми специалистами, что оральная вакцина имеет преимущества, так как формирует местный иммунитет на слизистых кишечника в отличие от ИПВ. Однако сейчас стало известно, что инактивированная вакцина в меньшей степени, но также формирует местный иммунитет. Кроме того, 5 введений вакцины против полиомиелита как оральной живой, так и инактивированной вне зависимости от уровня местного иммунитета на слизистых оболочках кишечника, полностью защищают ребенка от паралитических форм полиомиелита. В связи с вышесказанным вашему ребенку необходимо сделать пятую прививку ОПВ или ИПВ.
Следует также сказать, что на сегодняшний день идет реализация глобального плана Всемирной организации здравоохранения по ликвидации полиомиелита в мире, которая предполагает полный переход всех стран к 2019 году на инактивированную вакцину.
Ответы на тест НМО «Вакцины как иммунобиологические препараты»
1. Абсцесс в месте введения вакцины может развиться в срок до
1) 3-5 недель;
2) 2 недель;
3) 1 месяца;
4) 7 дней;+
5) 12 дней.
2. Адьювант в составе инактивированных вакцин
1) активирует Т-лимфоциты;
2) усиливает напряженность иммунитета;+
3) моделирует инфекционный процесс;
4) активирует В-лимфоциты;
5) способствует снижению числа нежелательных явлений вакцинации.
3. Анафилактический шок как осложнение вакцинации НЕ возникает после введения вакцины
1) против краснухи;
2) противопаротитной;
3) АКДС;
4) противокоревой;
5) БЦЖ и ОПВ.+
4. Больным гемофилией внутримышечное введение вакцин следует заменить на
1) оральное;
2) аэрозольное;
3) накожное;
4) подкожное;+
5) внутрикожное.
5. В Российской Федерации зарегистрирована полисахаридная неконъюгированная вакцина против пневмококка, содержащая число антигенов
1) 10;
2) 23;+
3) 7;
4) 13;
5) 15.
6. В план профилактических прививок взрослому населению включают
1) военнослужащих срочной службы;
2) неработающее взрослое население;+
3) лиц, работающих на предприятиях и в учреждениях;+
4) учащихся 7-9 классов общеобразовательных школ;
5) студентов средних и высших учебных заведений.+
7. В прививочном кабинете должен быть
1) 0,1% раствор адреналина, мезатона или норадреналина;+
2) 1% раствор тавегила и 2,5% раствор супрастина;+
3) 2,4% раствор эуфиллина и 0,9% раствор хлористого натрия;+
4) преднизолон, дексаметазон или гидрокортизон;+
5) 5% раствор эфедрина.+
8. В состав какой вакцины НЕ входят анатоксины?
1) Трианатоксин;
2) Бубо-Кок;
3) Гриппол плюс;+
4) АКДС;
5) АДС-М.
9. Вакцинальный период после введения живых вакцин характеризуется
1) длительным периодом лихорадки;
2) выделением во внешнюю среду вакцинного микроорганизма при развитии клинических проявлений;
3) развитием вакцин-ассоциированного заболевания при реверсии вакцинного штамма;+
4) клиническим проявлением инфекционного процесса, возникающим на 2-3 день от момента вакцинации;
5) отсутствием клинических проявлений инфекционного процесса через временной период, совпадающий с инкубационным для вакцинного микроорганизма.
10. Вакциноассоциированный полиомиелит может развиться после вакцинации здорового привитого до
1) 30 суток;+
2) 14 суток;
3) 4 суток;
4) 10 суток;
5) 20 суток.
11. Вакциноассоциированный полиомиелит может развиться после вакцинации контактного непривитого до
1) 60 суток;+
2) 10 суток;
3) 15 суток;
4) 30 суток;
5) 5 суток.
12. Вакцины, предназначенные для защиты путешественников и предупреждения распространения болезней внутри страны и между странами:
1) против клещевого энцефалита;+
2) против менингококковой инфекции;+
3) против гепатита A;+
4) против вируса папилломы человека;
5) против японского энцефалита.+
13. Вакцины, содержащие адъюванты вводятся
1) внутрикожно;
2) внутримышечно;+
3) подкожно;
4) орально;
5) накожно.
14. Вакцины, содержащие анатоксины, не предотвращают
1) токсические проявления инфекции, против которой привит ребенок;
2) синтез антитоксических антител;
3) заболевание;
4) формирование антитоксического иммунитета;
5) бактерионосительство.+
15. Включение адьюванта в состав вакцины НЕ обеспечивает эффект
1) увеличения скорости развития иммунного ответа;
2) снижения содержания антигенов;
3) усиления иммунного ответа;
4) повышения безопасности вакцины;
5) моделирования инфекционного процесса.+
16. Внутримышечное введение вакцин производится
1) под углом 45° к поверхности кожи;
2) под углом 90° к поверхности кожи;+
3) у взрослых преимущественно в дельтовидную мышцу;+
4) у детей до 3 лет преимущественно в среднюю треть переднебоковой поверхности бедра;+
5) в разные анатомические места, если применяется несколько вакцин.+
17. Действия врача/фельдшера при установлении диагноза поствакцинального осложнения (ПВО), подозрении на ПВО, а также необычной вакцинальной реакции:
1) немедленно информировать главного врача ЛПУ;+
2) все данные о больном занести в соответствующую медицинскую документацию;+
3) зарегистрировать данный случай в специальной учётной форме или в журнале учёта инфекционных заболеваний (ф.060/у) на специально выделенных листах журнала;+
4) подать экстренное извещение в городской (районный) центр;
5) оказать больному медицинскую помощь, при необходимости — госпитализация для оказания специализированной медицинской помощи.+
18. Длительность хранения вакцины не должна превышать
1) 6 месяцев;
2) 2 недели;
3) 1 год;
4) 1 месяц;+
5) 3 недели.
19. Для безопасности и минимизации риска при вакцинации
1) разные вакцины не должны смешиваться в одном шприце, если это не лицензировано производителем;+
2) ношение перчаток при проведении вакцинации обязательно;
3) руки медицинского персонала должны быть обработаны безводными антисептиками или вымыты водой с мылом;+
4) перемена игл между набором вакцины из флакона и инъекцией обязательна;
5) неиспользованные заполненные шприцы выбрасываются в конце вакцинальной сессии.+
20. Для расщепленных (сплит) вакцин НЕ характерно
1) низкая иммуногенность сравнимая с цельновирионными вакцинами;
2) высокая иммуногенность по сравнению с цельновирионными вакцинами;+
3) включение в состав набора внутренних антигенов разрушенных микроорганизмов (вирусов);
4) низкий риск побочных реакций.
21. Для химических вакцин характерно
1) включение в состав отдельных антигенов или набора антигенов микроорганизма;+
2) хорошая стандартизация;+
3) строгое соблюдение «холодовой» цепи;
4) получение антигенов из микроорганизмов химическим методом;+
5) слабая реактогенность.+
22. Документация прививочного кабинета включает
1) инструктивно-методические документы по иммунизации;+
2) журнал учёта и расходования вакцин и других препаратов;+
3) журнал регистрации сделанных прививок;+
4) инструкции по применению всех препаратов;+
5) журнал регистрации температурного режима работы холодильника.+
23. Живые вакцины состоят из
1) белков среды, на которых выращивались микроорганизмы;
2) поверхностных генов микроорганизмов;
3) инактивированных микроорганизмов;
4) живых микроорганизмов;
5) живых аттенуированных микроорганизмов.+
24. Защищенными от полиомиелита считаются лица с защитным титром антител
1) не менее 1:32;
2) не менее 1:64;
3) 1:2 и выше;
4) 1:8 и выше;+
5) 1:4 и выше.
25. Иммунный ответ на живые вакцины
1) формируется только за счет синтеза специфических иммуноглобулинов;
2) вызывается только за счет специфических CD4+ и CD8+ клеток;
3) возникает за счет активации всех звеньев иммунной системы;+
4) формируется только после введения повторных доз;
5) вызывается только на системном уровне.
26. Иммунный ответ на инактивированные вакцины характеризуется
1) формируется преимущественно клеточный иммунитет;
2) формированием протективного уровня после введения первой дозы вакцины;
3) формированием протективного уровня при полном комплексе вакцинации и ревакцинации;+
4) формируется клеточный и гуморальный иммунитет;
5) формируется клеточный и местный иммунитет.
27. Инактивированные вакцины состоят из
1) инактивированных вирулентных штаммов микроорганизмов, обладающих полным набором антигенов;+
2) комплексов полисахаридов;
3) поверхностных антигенов микроорганизмов;
4) живых аттенуированных микроорганизмов;
5) отдельных антигенов.
28. К иммунобиологическим лекарственным препаратам, производство которых осуществляется на всех стадиях технологического процесса на территории Российской Федерации, которые в целях проведения профилактических прививок включенны в национальный календарь профилактических прививок, относятся:
1) анатоксины дифтерийно-столбнячные;+
2) вакцины для профилактики дифтерии, коклюша и столбняка;+
3) вакцины для профилактики паротита;+
4) вакцины для профилактики менингококковой и пневмококковой инфекций;
5) вакцины для профилактики туберкулеза.+
29. К иммунобиологическим препаратам для создания активного иммунитета относятся
1) антитела к фактору некроза опухоли-альфа;
2) интерфероны;
3) бактериофаги;
4) внутривенные иммуноглобулины;
5) вакцины.+
30. К методам исследования сывороток, применяемым в Российской Федерации при скрининге иммунологической эффективности вакцинации, относят
1) биохимический анализ крови;
2) иммуноферментный анализ для определения концентрации общего IgG;
3) иммуноферментный анализ для определения концентрации специфических IgE;
4) иммуноферментный анализ для определения концентрации специфических антител;+
5) иммуноблоттинг.
31. К поствакцинальным осложнениям относятся
1) отёк, гиперемия в месте инъекции вакцины 8°С;
3) повторное введение вакцинных доз;+
4) развитие нежелательных явлений вакцинации через 7 дней от введения вакцины;
5) развитие вакцин-ассоциированных заболеваний у лиц со сниженным иммунитетом.
79. Примером субъединичных вакцин, производимых в Российской Федерации, является
1) Инфлювир;
2) Флюарикс;
3) Ваксигрип;
4) Гриппол плюс;+
5) Инфлювак.
80. Примером химических вакцин являются
1) расщепленные (сплит) вакцины;+
2) живые вакцины;
3) рекомбинантные вакцины;
4) мукозальные вакцины;
5) ДНК-вакцины.
81. Ребёнку 6 лет. Мальчик из группы часто болеющих детей, имеет очаги хронической инфекции (хронический тонзиллит, аденоиды). В анамнезе – инфекционный мононуклеоз, тяжёлая форма 3 месяца назад. Какова тактика обследования ребенка для проведения вакцинации?
1) анализ крови (ПЦР) на герпесвирусы;+
2) анализ крови общий;+
3) консультация оториноларинголога;
4) иммунный статус;
5) мазок из зева на флору.
82. Ревакцинация при иммунизации живой вакциной обусловлена
1) кратковременностью сохранения протективного иммунитета;
2) необходимостью введения бустерных доз;
3) отсутствием синтеза антител у части вакцинированных после введения первой дозы вакцины;+
4) интерференцией между вирусами, входящими в состав вакцины (для ОПВ);
5) низким уровнем протективных антител после введения первой дозы вакцины.
83. Сильно реактогенные вакцины вводятся
1) подкожно;
2) интраназально;
3) внутрикожно;+
4) внутримышечно;
5) накожно.+
84. Состав субъединичных вакцин представлен
1) высокоочищенными поверхностными антигенами;+
2) внешними и внутренними антигенами разрушенных микроорганизмов;
3) антигенами, полученными генно-инженерной технологией;
4) растительными антигенами;
5) живыми аттенуироваными микроорганизмами.
85. Срок развития поствакцинальных осложнений в виде острого миокардита, нефрита, агранулоцитоза, тромбоцитопенической пурпуры, гипопластической анемии, коллагеноза составляет
1) до 5 суток;
2) до 10 суток;
3) до 60 суток;
4) до 30 суток;+
5) до 14 суток.
86. Терапия местных аллергических реакций при развитии аллергических поствакцинальных осложнений допускает применение
1) местное физиотерапевтическое лечение;+
2) физическое охлаждение;
3) антигистаминных препаратов;+
4) антипиретиков-анальгетиков;
5) наружных кортикостероидов на место инъекции вакцины.
87. Техника накожного введения вакцины включает
1) нанесение насечек на кожу до аппликации вакцины;
2) использование иглы;
3) нанесение насечек на кожу после аппликации вакцины;+
4) использование скальпеля;
5) использование оспопрививательного пера.+
88. Традиционным местом для внутрикожного введения вакцин является
1) внутренняя поверхность плеча;
2) подлопаточная область;
3) середина предплечья;+
4) наружная поверхность плеча;+
5) ягодичная область.
89. У иммунокомпрометированных пациентов
1) вакцинация членов семей не проводится;
2) введение живых вакцин может быть отложено до улучшения иммунной функции;+
3) вакцинация членов семей проводится в соответствии с календарем профилактических прививок;+
4) возможен более низкий иммунный ответ;+
5) инактивированные вакцины могут нуждаться в повторном введении после улучшения иммунной функции.+
90. У кормящих грудью матерей
1) грудное вскармливание является абсолютным противопоказанием для вакцинации матерей от оспы;+
2) инактивированные вакцины не применяются;
3) живые вакцины не применяются;
4) грудное вскармливание является абсолютным противопоказанием для вакцинации матерей от желтой лихорадки;
5) все вакцинные штаммы выделяются с грудным молоком.
91. Укажите вакцины, которые входят в состав Национальной программы по иммунизации детей в РФ:
1) против гепатита B;+
2) против гемофильной инфекции;+
3) против пневмококка;+
4) против гепатита А;
5) против гриппа (сезонного).+
92. Характерной поствакцинальной реакцией на введение противокоревой вакцины является
1) диарейный синдром;
2) фебрильные судороги;+
3) кореподобная экзантема;+
4) гипертермия.+
93. Хранение иммунобиологических препаратов осуществляется
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.