Ампутация и резекция в чем отличие
Ампутация нижних конечностей
Причины и показания к ампутации нижних конечностей
Преимущественно операция назначается в ситуациях, когда существует реальная угроза для жизни пациента, а другие методы лечения не дали результата.
Вот когда проводить процедуру обязательно:
Иногда ампутация необязательна, но может быть оптимальным решением по мнению лечащего врача. Например:
Удаление ноги, потерявшей дееспособность, позволяет установить протез. Благодаря этому больной снова получает возможность самостоятельно передвигаться.
Хирургическое усечение ног: основные типы
По времени выполнения различают:
Ниже подробно описан каждый из перечисленных видов частичного или полного удаления ног.
При осложнении хронической патологии
Наиболее распространенные заболевания, вызывающие необратимые процессы в тканях:
Каждая из этих проблем может вызвать сначала ишемию, затем трофические нарушения, некроз и, наконец, гангрену. Хирургия помогает отделить здоровую часть конечности от очага заражения, тем самым препятствуя дальнейшему распространению токсинов.
Первичная
Реампутация
Этим термином называют повторную ампутацию ноги, назначаемую специально для исправления врачебной ошибки или с целью подготовки к ранее незапланированному протезированию. Реампутация обязательна, когда на поверхности культи появляются трофические язвы, а также если форма конечности, образованная после первой хирургии, препятствует установке протеза. Кроме того, из-за некачественного усечения может наблюдаться сильное выступление кости под натянутой кожей, что также служит 100% основанием для повторного удаления фрагмента органа опорно-двигательной системы.
Вторичная
В отличие от реампутации, этот вид хирургии предназначен не для исправления непредвиденных ошибок и связанных с ними последствий, а для устранения ожидаемых результатов прогрессирования болезни или появления новых травм. Например, основанием для вторичного усечения ноги могут служить обширное инфицирование, приводящее к разложению тканей, воспалительные процессы, вызванные ранами, продолжительным сдавливанием сосудов, ожогами и обморожениями.
Этапы проведения операции

Реабилитационный период не относится к стадиям выполнения операции, но во многом именно от того, насколько качественный уход будет получать пациент в это время, зависит то, как быстро заживут поврежденные ткани и не будет ли осложнений, воспалений.
Подготовка к хирургии
Для срочной ампутации используется интубационный наркоз, но, когда имеется достаточно времени на подготовку, анестезия подбирается с учетом состояния больного. В таком случае специалисты выбирают между регионарным и общим «наркозом». Усечение ног на уровне бедра сопряжено с болезненным повреждением большого объема чувствительных тканей и сосудов. Поэтому часто в подобных ситуациях используют эпидуральную анестезию, снижающую риск интоксикации и создающую более подходящие для послеоперационного обезболивания условия.
Ключевые принципы выполнения ампутации ног

В развитых странах индивидуальный подбор протезов давно не является проблемой. В хорошо оснащенных частных клиниках сегодня хирург может индивидуально подходить к каждой ампутации ноги: операция проходит не по типовой схеме, а по уникальной, которую он разработает сам после обследования пациента.
По состоянию на 2020 год центр протезирования может предложить десятки моделей протезных конструкций. Технологии позволяют массово производить искусственные замены ног по оригинальным чертежам, до мелочей учитывающим локализацию и рельеф культи. Главный принцип проведения хирургии сейчас заключается в удалении фрагмента ноги таким образом, чтобы максимально сохранялась анатомическая функциональность ноги. Также врач должен предотвратить фантомные боли и правильно сформировать культю.
Техники проведения операции
Существует несколько основных методов рассечения мягких тканей:
Это наиболее краткая, но лаконичная классификация. Она охватывает все наиболее распространенные техники оперирования.
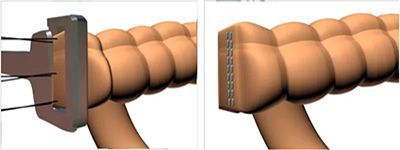
Укрытие культи
Чтобы на протяжении всей жизни после операции пациента не мучили боли, и он смог без лишних сложностей пройти протезирование, врач должен сформировать правильную поверхность на участке среза.
Костная культя обрабатывается одним из следующих способов:
Различают 4 основных метода укрытия культи. Обычно то, какой из них будет использован, определяется еще до хирургии, так как возможность реализации каждого способа укрытия зависит от выбранной техники рассечения мягких тканей на начальном этапе операции. Укрыть культю можно такими методами:
Выбор метода зависит от текущей клинической картины.
Уровни ампутации нижних конечностей
Существует и более подробное разделение уровней, например, даже одна стопа, согласно полной классификации, состоит из 12 уровней. Но глубоко изучать этот вопрос нет смысла тем, кто не планирует вести собственную хирургическую практику.
Возможные осложнения, психологический настрой и инвалидность
После успешного завершения реабилитации человеку присваивается группа инвалидности:
То, к какой группе относится случай, решает соответствующая медицинская комиссия. Учтите: если была выполнена ампутация ноги, инвалидность больной получает не в 100% случаев. Зависит от тяжести увечья.
Выбор метода лечения опухолей, в том числе и хирургического, зависит от множества условий, поэтому наиболее важно определить спектр показаний к проведению вмешательства, определить его место и взаимоотношения с альтернативными методами лечения. Радикальное удаление солидной опухоли (опухоли, развившейся из той же ткани в данном месте) является наиболее важным условием успешности лечения и прогноза заболевания.
Лучевая и химиотерапия иногда предшествуют хирургическому лечению. Как у взрослых пациентов, так и у детей это необходимо для уменьшения размеров опухоли и борьбы с метастазами. Подобное предоперационное лечение существенно улучшает прогноз заболевания и успешность оперативного вмешательства в целом.
В последнее время хирургические методы лечения опухолей претерпевают серьезные изменения. Это касается, прежде всего, разработки методов, которые минимизируют риск «обсеменения» тканей опухолевыми клетками, особенно при неполном иссечении опухоли. Этот принцип «абластичности» обязан бы+ть практически стопроцентным для создания условий дальнейшего лечения другими методами. Другим направлением является разработка радикальных, но малотравматичных операций с использованием современной хирургической техники. Например, лапароскопические операции позволяют при минимальной травматичности проводить максимально эффективную ревизию и иссечение зон возможного опухолевого процесса.
Виды онкологических операций
Типы онкологических операций
Радикальные операции предусматривают радикализм по отношению к первичной опухоли и к регионарным метастазам. Операция выполняется в зоне местного распространения опухоли. К ним относятся:
Иногда для удаления опухоли используют так называемые «методы тканевой деструкции», к ним относятся электрокоагуляция, криодеструкция и лазерная терапия. При воздействии различными тепловыми режимами и лазерным излучением достигается разрушение самой опухоли и части окружающих тканей. Рассчитывать на радикализм в данном случае трудно, а убедиться, насколько полностью разрушена опухоль, нельзя, так как исследованию можно подвергнуть лишь некротические ткани. Чаще всего, эти методы используют при удалении поверхностных опухолей на ранних стадиях.
По мере совершенствования технических и клинических методов исследования в онкологии необходимое представление о диагнозе формируется до начала лечения. Однако в отдельных случаях приходится прибегать к диагностической (эксплоративной) операции вскрытию полости и непосредственному обследованию пораженного органа. При этом можно взять материал для морфологического исследования, чем уточняется и характер заболевания, и степень распространенности процесса. Подтверждение диагноза диктует выполнение радикальной, паллиативной или симптоматической операции. Все эти действия хирург обязан заранее оговорить с пациентом.
Записаться на прием к специалисту по онкологическим заболеваниям в МРНЦ в Обнинске можно прямо здесь по телефону 8 800 555-03-40 или через форму обратной связи.
Задать вопрос доктору можно через форму вопроса врачу.
Резекция кишки
Структура статьи
Резекция (лат.resectio – обрезывание, срезывание) — операция удаления части органа или анатомического образования.
Резекция кишки выполняется с целью удаления пораженного ее участка в пределах здоровых тканей. После удаления пораженного участка кишки остаются два просвета кишки. Один приводящий, другой отводящий. Непрерывность кишечной трубки восстанавливается путем наложениея анастомоза. При этом формирование кишечного шва производится либо с помощью специальных сшивающих аппаратов, либо накладывается ручной кишечный шов.
В зависимости от характера поражения кишки, локализации и размеров очага поражения, резекция может быть секторальной, экономной, расширенной. Кроме того, отдельно выделяют резекции толстой и прямой кишки при опухолевых заболеваниях.
Анатомия кишки
Как анатомическое образование кишечная трубка начинается с двенадцатиперстной кишки, которая расположена забрюшинно, т.е. покрыта париетальной брюшиной (тонкой пленкой, выстилающей изнутри брюшную стенку). Таким образом, она изолирована от свободной брюшной полости и плотно фиксирована в забрюшинном пространстве. Двенадцатиперстная кишка имеет подковообразную форму, конечная ее часть переходит в тощую кишку. При этом место перехода подтянуто связкой Трейца и образует острый угол, который в норме предотвращает обратный заброс кишечного содержимого в двенадцатиперстную кишку. От связки Трейца начинается тонкая кишка. Она находится внутрибрюшинно, имеет достаточно длинную брыжейку, которая обеспечивает значительную ее подвижность. Длина тонкой кишки варьирует от трех до семи метров. Она разделена на два отдела: тощую и подвздошую кишку. Граница условна, поскольку не имеет анатомических ориентиров. Подвздошная кишка переходит в толстую кишку.
Кровоснабжение тонкой кишки происходит из верхней брыжеечной артерии, отходящей от аорты. От нее в брыжейке проходят тонкокишечные артерии (от 12 до 16 ветвей), которые делятся на тощекишечные и подвздошнокишечные ветви. Анастомозируя между собой они образуют аркады первого, второго и выше порядков, калибр которых уменьшается по мере приближения к кишке. У самой стенки они образуют непрерывный сосуд (краевой), от которого к стенке кишки отходят прямые короткие сосуды.
Венозный отток осуществляется обратным порядком по прямым венам, которые образуют широкие аркады, из них собираются вены тощей и подвздошной кишок. Все вены, сливаясь, образуют верхнюю брыжеечную вену. Последняя идет параллельно одноименной артерии, она собирает кровь от тонкой, слепой, восходящей ободочной, части поперечно-ободочной кишки.
Таким образом, благодаря аркадности обеспечивается достаточно богатое кровоснабжение тонкой кишки, что создает благоприятные условия для резекции и наложения анастомоза.
Лимфатическая система тоже развита широко. Основные коллекторы лимфоузлов располагаются в три ряда. Первый ряд лимфоузлов располагается вдоль брыжеечного края кишки, второй проходит на уровне сосудистых аркад, третий — по ходу главных ветвей верхней брыжеечной артерии. Однако некоторые лимфатические сосуды проходят в грудной лимфатический проток, минуя перечисленные заслоны из лимфатических узлов. Этим объясняется случаи быстрого метастазирования злокачественного процесса.
Толстая кишка является конечным отделом пищеварительного тракта и делится на отделы: слепую, ободочную и прямую кишку.
Слепая кишка является начальным отделом, куда из подвздошной кишки поступает кишечный химус. В месте перехода подвздошной кишки в слепую имеется специальный клапан (баугиниева заслонка), который предотвращает обратный заброс (рефлюкс) содержимого толстой кишки в тонкую. Таким образом происходит полная изоляция тонкой и ободочной кишок. Особенностями начального отдела толстой кишки является то, что она расположена ниже места вхождения тонкой кишки и располагается в правой подвздошной области в виде мешка, отчего и название имеет «слепая». Кроме того, здесь же находится рудиментарное продолжение слепой кишки — червеобразный отросток (аппендикс).
Следующий отдел толстой кишки — ободочная кишка. Она в свою очередь делится на восходящую, поперечноободочную и нисходящую части. Уже по названиям понятно, что ободочная кишка П-образно окружает петли тонкой кишки. Восходящая кишка является продолжением слепой, начинается от уровня впадения тонкой кишки, располагается в правой боковой половине живота и на уровне печени после изгиба переходит в поперечноободочную кишку. Поперечно-ободочная кишка располагается под печенью, ниже желудка, проходит горизонтально до левого изгиба, где переходит в нисходящую ободочную кишку. Все отделы покрыты брюшиной и ограничены в подвижности. Сигмовидная кишка, являясь продолжением нисходящей, наоборот, весьма подвижна. Она часто имеет S-образную форму, отчего и получила свое название «сигма». Она располагается в левой подвздошной области, является конечным отделом ободочной кишки. Место впадения сигмовидной кишки в прямую специалисты называют ректосигмоидным отделом.
Толстая кишка кровоснабжается из систем верхней и нижней брыжеечных артерий, отходящих от аорты. Правая половина кровоснабжается от верхней брыжеечной артерии. Он нее к соответствующим оделам кишки (слепая, восходящая и часть поперечно-ободочной кишки) отходят подвздошно-толстокишечная, правая и средняя толстокишечные артерии. Левая половина ободочной кишки, сигмовидная и частично прямая кишка кровоснабжаются соответственно по отделам левой толстокишечной, сигмовидными и верхней прямокишечной артериями, отходящими от нижней брыжеечной артерии.
Радиально отходящие ветви верхней и нижней брыжеечных артерий образуют в брыжейке поперечноободочной кишки артериальную аркаду (дугу Риолана), обеспечивающую сообщение верхнего и нижнего артериальных бассейнов. От дуги непосредственно к стенке кишки подходят прямые сосуды.
Венозная и лимфатическая системы сопровождают артериальную, причем особенность состоит в том, что первый лимфатический барьер находится в непосредственной близости от кишки в периферических сосудистых ветвлениях, а второй и третий – вокруг магистральных сосудов.
Сохранность Риолановой дуги очень важна при выполнении резекции различных отделов кишки.
Прямая кишка располагается в малом тазу, прилежит к крестцу, полностью находится забрюшинно. Длина кишки около 15 см. По форме имеет форму ампулы, имеет три изгиба. Согласно этим особенностям различают верхнеампулярный, среднеампулярный и нижнеампулярный отделы. Это разделение важно при выборе уровня резекции прямой кишки. Заканчивается прямая кишка заднепроходным каналом. Сложный сфинктерный аппарат, состоящий из наружного и внутренних сфинктеров, обеспечивает замыкательную функцию анального канала.
Прямая кишка имеет три основных источника кровоснабжения: верхнюю прямокишечную артерию (продолжение нижней брыжеечной артерии) и парные средние и нижние прямокишечные артерии, входящие в кровеносный бассейн внутренней подвздошной артерии.
Венозный отток осуществляется по одноименным венам. При этом они образуют в стенке кишки венозные сплетения.
Отток лимфы от верхнего отдела ампулы происходит по верхней прямокишечной артерии в лимфоузлы нижней брыжеечной артерии, что следует учитывать при выполнении резекции. От среднего отдела кишки лимфа отходит к лимфоузлам подвздошных артерий. От нижнего отдела — к паховым лимфоузлам. Кроме того, в процессе задействованы лимфоузлы брыжейки прямой кишки, т.н. мезоректума. Через них могут распространяться метастазы вдоль кишки.
Это очень важные знания, поскольку их использование на практике позволяет выполнять расширенные резекции с соблюдением принципов онкологической безопасности, о чем будет сказано ниже.
Показания к резекции тонкой кишки
В экстренной хирургии показаниями к резекции тонкой кишки являются следующие состояния:
В плановом порядке резекция кишки бывает показана при наличии новообразований тонкой кишки.
Доброкачественные образования в зависимости от размера могут быть удалены либо с использованием секторальной, либо экономной резекции с соответствующим восстановлении проходимости. При злокачественных новообразованиях производится расширенная резекция с клиновидной резекцией брыжейки и удалением проходящего в ней артериально-лимфатического комплекса, связанного с пораженным участком кишки.
Показания к резекции толстой кишки
Резекция по экстренным показаниям.
Нижний отдел кишечной трубки, к которому относится толстая и прямая кишка, имееют ряд особенностей. Прежде всего это сегментарное кровоснабжение, не такое обильное, как у тонкой кишки, а также очень агрессивная кишечная флора просвета нижних отделов. В этих условиях экстренная резекция не всегда может быть закончена наложением анастомоза. Слишком велика опасность несостоятельности. В подавляющем большинстве случаев производится так называемая обструктивная резекция кишки, при которой после удаления участка кишки с очагом поражения анастомоз не накладывается. Нижний (отводящий) коней кишки ушивается наглухо. Верхний (приводящий) выводится в виде колостомы на переднюю брюшную стенку.
Операция безопасна тем, что нет слабого звена — «анастомоза». Она выполняется при осложненных заболеваниях толстой кишки: разрывах дивертикула с образованием воспалительного инфильтрата или абсцесса, массивных ранениях кишки, острой обструктивной непроходимости, других ситуациях, сопровождающихся воспалением и некрозом стенки кишки.
Восстановление целостности кишки, наложение анастомоза производят в плановом порядке не ранее чем через четыре и более меяцев после обструктивной резекции.
Плановые операции на толстой кишке.
Следует отметить, что плановая хирургия толстой и прямой кишки является одним из основных направлений хирургической деятельности нашего Центра. Плановые операции выполняются в основном по поводу:
При доброкачественных заболеваниях пораженные участки удаляются методом экономной резекции с анастомозом «конец в конец».
Рак толстой кишки требует более серьезных расширенных резекций. Смысл операции состоит не только в удалении раковой опухоли, но и в профилактике рецидива заболевания в отдаленные сроки. Поэтому резекция должна соблюдать определенные онкологические принципы. В зависимости от локализации раковой опухоли эти резекции дополняются удалением анатомических структур, по которым проходят пути распротранения раковых клеток.
Принципы операции включают широкую мобилизацию брыжейки с сохранением целостности фасции, центральное пересечение магистральных сосудов, питающих резецируемый сегмент кишки, с удалением всех коллекторов лимфооттока, тесно связанных с сосудистым комплексом.
Длина резецируемого участка кишки должна быть достаточной, операция должна включать удаление всех регионарных лимфоузлов, по которым возможно распространение раковых клеток.
Виды операций при раке толстой кишки
При неосложненных формах рака правой половины ободочной кишки производится так называемая правосторонняя гемиколэктомия — удаление всего правого фланга ободочной кишки, включая 20 см подвздошной кишки и треть поперечноободочной кишки. Такой объем резекции объясняется тем, что лимфогенное метастазирование идет по ходу всех трех толстокишечных артерий, которые кровоснабжают именно такой сегмент кишки. Их необходимо перевязывать у места отхождения с обязательным удалением окружающей жировой клетчатки. Операцию заканчивают наложением анастомоза между тонкой и поперечно-ободочной кишкой по типу «конец в бок».
При поражении поперечной части ободочной кишки выполняется резекция поперечно-ободочной кишки вместе с печеночным и селезеночным изгибами. В завершении операции формируется анастомоз между восходящей и нисходящей кишкой «конец в конец». В зависимости от распространенности процесса и локализации опухоли (ближе в печеночному или селезеночному углам) объем резекции может изменяться.
При раке левой трети поперечно-ободочной кишки, левого изгиба и нисходящей ободочной кишки выполняют левостороннюю гемиколэктомию — удаление трети поперечно-ободочной кишки с селезеночным изгибом, всей нисходящей ободочной кишки до начального отдела сигмовидной кишки.
Как было сказано выше, такой массивный объем резекции связан с особенностями кровоснабжения и лимфооттока. Мобилизацию кишки начинают с пересечения нижней брыжеечной артерии у места ее отхождения от аорты, что является профилактикой рецидива заболевания.
При поражении сигмовидной кишки объем вмешательства зависит от локализации злокачественного образования. При опухолях средней трети кишки выполняют ее резекцию. В зависимости от стадии и распространенности процесса возможно расширение резекции с перевязкой и пересечением нижней брыжеечной артерии. После удаления резецированного участка кишки анастомоз накладывается между нисходящей частью ободочной и ампулой прямой кишки.
При раке прямой кишки выбор метода резекции зависит от локализации раковой опухоли. При расположении опухоли в ректосигмоидном отделе или ампуле прямой кишки выполняется так называемая передняя резекция прямой кишки, которая не только позволяет радикально удалить опухоль, но и сопровождается хорошими функциональными результатами. Во время операции производится удаление верхних отделов прямой кишки и нижней части сигмовидной. Анастомоз накладывается между сигмовидной и оставшейся частью прямой кишки.
При поражении средней и нижней части прямой кишки, выполняется низкая передняя резекция. Операция включает удаление практически всей прямой кишки, ее брыжейки (мезоректума) вплоть до мышц анального сфинктера. Тотальная мезоректумэктомия в настоящее время является стандартом лечения опухолей прямой кишки, которые располагаются в ее нижнем отделе. При этом методе хирургического лечения частота возврата заболевания (рецидив) минимальна. После удаления части прямой кишки анастомоз накладывается между низведенным концом ободочной кишки и оставшейся самой нижней частью прямой кишки или анальным каналом. Эта операция считается сфинктерсохраняющей, однако, для разгрузки анастомоза и, следовательно, защиты может потребоваться формирование временной илестомы.
Виды анастомозов кишки
Способ восстановления целостности кишечной трубки после резекции зависит от анатомических условий и состояния кишки. Рассматривают три вида анастомозов.
По методам выполнения выделяют ручной и аппаратный шов. Разработка и внедрение в хирургическую практику сшивающих аппаратов произвело революционный прорыв в хирургии желудочно-кишечного тракта. Аппараты обеспечивают надежное, прецизионное наложение шва. Исключается зависимость качества наложения анастомоза от квалификации хирурга. Аппаратный анастомоз надежен, прежде всего, за счет трехрядного скобочного шва, создающего герметичное сшивание тканей.
Применение сшивающих аппаратов значительно ускорило и облегчило наложение надежных анастомозов в труднодоступных, неудобных для ручного шва местах и значительно облегчило выполнение сложных операций, в частности, при низких резекциях нисходящей ободочной и прямой кишки.
Сшивающие аппараты делятся на три группы в зависимости от функционального предназначения:
Виды хирургического доступа при резекции кишки
В настоящее время благодаря развитию новых технологий появились современные малоинвазивные способы хирургических вмешательств. В данном случае речь идет о лапароскопической резекции толстой кишки и прямой кишки, выполняемой через небольшие разрезы.
Таким образом, сегодня резекцию толстой кишки выполняют двумя способами: через лапаротомию и лапароскопически. Понятно, что операции через широкий разрез брюшной стенки более травматичны, хотя обеспечивают достаточный обзор и доступ к очагу поражения.
Лапароскопические операции значительно менее травматичны, однако требуют очень дорогого инструментария и оборудования. Кроме того, такие операции весьма специфичны и могут выполняться только обученными специалистами высокой квалификации.
Резекции правых отделов ободочной кишки начинают с пересечения заинтересованных сосудов. После выделения кишки (этап мобилизации) пораженная пется выводится через небольшой разрез передней брюшной стенки. Производится резекция и наложение анастомоза вне брюшной полости (экстракорпорально).
Резекция левых отделов включает те же этапы деваскуляризации и мобилизации. Анастомоз формируется в зависимости от анатомических условий. Если длина петли достаточна, то пораженный участок ее выводится через небольшой разрез передней брюшной стенки наружу, производится резекция и наложение анастомоза внебрюшинно. Если длина кишки не позволяет наружного ее выведения, после резекции пораженного участка внутри брюшной полости и его удаления концы кишки соединяются внутри брюшной полости (интракорпорально) с использованием циркулярного сшивающего аппарата, формирующего надежный анастомоз «конец в конец».
Накопленный опыт сегодня убедительно доказывает, что результаты лапароскопической резекции ничем не отличаются результатов резекций, выполненных открытым доступом. И даже напртив, оставляют за лапароскопической методикой несомненные преимущества:
В многопрофильной клинике ЦЭЛТ накоплен многолетний опыт лапароскопических резекций. Хирургическое отделение оснащено современным лапароскопическим высокотехнологичным оборудованием и инструментарием. Клиника лицензирована на выполнение онкологических операций.
В практическом отношении отработаны основные технические приемы, этапы операций на всех отделах ободочной и прямой кишки. Достигнуты хорошие результаты как в раннем, так и в отдаленном послеоперационном периоде. Проводится постоянный анализ результатов лечения, оперированные больные находятся под постоянным медицинским контролем. Мониторинг позволяет нам оценивать и улучшать достигнутые результаты.