Анацидный гастрит что это такое
Окулова Г. Анацидный гастрит. Что делать?
Анацидный гастрит. Что делать?
Г. Окулова, Российский государственный медицинский университет
Коварные рефлюксы
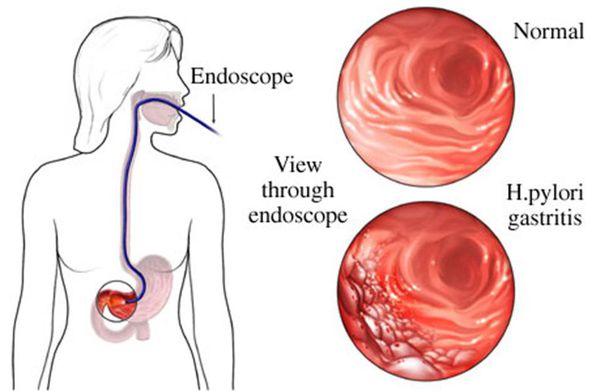
Сегодня уровень кислотности определяется методом внутрижелудочной рН-метрии. Пациенту натощак в желудок вводится тонкий резиновый зонд, на котором находятся миниатюрные электроды. Со слизистой желудка регистрируются показатели кислотного уровня (рН) и высвечиваются в цифрах на экране прибора. По замерам, производимым в течение 30-40 минут, и делается вывод о состоянии внутрижелудочной среды.
Однако в силу разных причин у людей нередко развивается так называемый рефлюкс, когда кислое желудочное содержимое непроизвольно забрасывается в соседние органы. Чем выше кислотность, тем больше возникает предпосылок для развития ряда серьезных заболеваний пищевода и двенадцатиперстной кишки. А поскольку рефлюксы в последнее время стали очень частым явлением, то сегодня медики всего мира обращают внимание на коррекцию повышенного уровня кислотности, предлагая различные методики лечения и препараты, способствующие ее снижению.
Почему не развиваются методики лечения гастрита с пониженной кислотностью? Потому что, к сожалению, причины недостаточной ферментативности желудка мало изучены. Есть мнение, что это является следствием нарушения обмена веществ, обусловленного генетическими факторами. Поэтому врачам всегда важно выяснить, не было ли подобной патологии со стороны желудочного тракта у кого-то из родных больного по прямой линии.
Хотя анацидные гастриты, как правило, протекают вяло, без особо беспокоящих симптомов, пониженная кислотность представляет собой достаточно серьезную проблему. Ведь наличие в желудке кислоты в заданных природой параметрах обеспечивает бактерицидный эффект. При недостаточности ее такая защита значительно ослабевает и в организм вместе с пищей могут беспрепятственно попадать вредные микробы, нарушающие его микрофлору. У людей, страдающих анацидным гастритом, часто бывают расстройства желудка, когда его слизистая воспаляется. На этом фоне чаще развиваются различные патологии, обусловленные действием вирусов, например хеликобактериоз. (Хотя следует заметить, что первым защитным барьером являются ферменты слюны. Вот почему так важно прожевывать пищу не спеша и долго. Некоторые специалисты даже считают, что долгое жевание (не менее 100 раз) само по себе может обеспечить лечебный эффект при различных желудочно-кишечных заболеваниях).
Кроме того, кислота участвует в расщеплении многих элементов пищи, прежде всего белков. Если кислотность снижена, то белки усваиваются не полностью, оставляя после себя в желудке промежуточные продукты распада, которые оказывают на организм токсическое воздействие. Накопление их вместе с другими отходами метаболизма снижает сопротивляемость иммунной системы и способствует возникновению онкологических заболеваний. Вот почему людям с пониженной и особенно нулевой кислотностью в качестве профилактического осмотра рекомендуется ежегодно проходить гастроэндоскопию.
Наконец, при пониженной кислотности снижается моторика верхних и нижних отделов кишечника, что порождает постоянные запоры. Нередко при этом наблюдается дурной запах изо рта. Обычно перистальтика кишечника ухудшается у пожилых людей, что связано с возрастными изменениями процессов обмена веществ и атрофией некоторых клеток, вырабатывающих ферменты. Но если человек в молодом или среднем возрасте, у которого не выявлено заболеваний кишечника, страдает упорными запорами, не поддающимися правильному режиму питания, то причина их, скорее всего, кроется в пониженной кислотности. Измерение уровня кислотности (внутрижелудочная рН-метрия) позволит подтвердить эти предположения.
Хотя существующие на сегодня подходы к ведению больных анацидным гастритом не позволяют вылечить это заболевание полностью, они помогают поддерживать состояние человека на более-менее удовлетворительном уровне. Эффективным бывает и применение фитотерапии. Но сразу подчеркну, что прием препаратов и отваров трав должен быть длительным, а курсы лечения регулярно повторяться.
Приведу примеры из историй болезни некоторых моих пациентов. Кстати, попутно замечу, что можно вывести их типовой портрет: это в основном молодые люди хрупкой конституции, в подавляющем большинстве женщины, которые работают, пребывая в сидячем положении.
По моему совету она стала пить сок подорожника (на тот момент как раз была возможность собирать на даче свежую траву), а в качестве средства, улучшающего моторику кишки, принимать необходимый препарат. Улучшение пациентка почувствовала уже через три недели: прекратилось вздутие кишечника, наладился стул. Когда подорожник закончился, она перешла на отвар капусты, сменила и препарат на более современный. Через три месяца все беспокоящие ее симптомы исчезли.
В качестве средства, улучшающего моторику, я также часто назначаю мотилиум. Пожилые люди любят принимать с этой целью фестал. Сегодня появились очень эффективные и недешевые ферментативные средства. Но я не советую больным покупать их без консультации с врачом, потому что предварительно необходимо провести специальное обследование функций поджелудочной железы. Может быть, панкреатин у вас в норме, а новый «костыль» только ослабит его выделение.
Врач советует народные средства лечения гастрита с пониженной кислотностью (все методы требуют длительного использования, от 6 месяцев до 2-3 лет)
Настой листьев подорожника большого. Столовую ложку сухих измельченных листьев заварить стаканом кипятка, настаивать 10 минут, процедить. Это суточная норма, пить по 1/3 стакана 3 раза перед едой в теплом виде небольшими глотками. Сок листьев подорожника. Листья сорвать с частью черенка, промыть в холодной проточной воде, дать стечь и ошпарить листья кипятком. Пропустить через мясорубку и отжать через плотную ткань. Прокипятить 1-3 минуты. Принимать по 1 ст. ложке 4 раза в день за 15-20 минут до еды. (Если трава не очень сочная, полученный вязкий сок разбавляют водой в пропорции 1: 1).
Отвар травы тысячелистника. Залить 20 г травы 2 стаканами воды, кипятить 15 минут, настаивать 45 минут, процедить. Принимать по 1 ст. ложке 3-4 раза в день за 15-20 минут перед едой.
Гастрит с пониженной кислотностью
Гастрит с пониженной кислотностью – одна из клинических форм хронического гастрита, при которой отмечается снижение выработки соляной кислоты железами желудка. Чаще всего снижение кислотности отмечается при атрофическом и аутоиммунном гастрите. Гипоацидный гастрит проявляется рядом синдромов: болевым, диспепсическим, дискинетическим, дистрофическим, анемическим, астеновегетативным. Ведущую роль в диагностике данной патологии играет ЭГДС с биопсией слизистой желудка и внутрижелудочной рН-метрией. Основными направлениями терапии гастрита с пониженной кислотностью являются предупреждение прогрессирования атрофических процессов, восстановление секреции желудочных желез, нормализация функционирования других органов пищеварительного тракта.
Общие сведения
Гастрит с пониженной кислотностью (гипоацидный гастрит) – хроническое рецидивирующее заболевание, характеризующееся воспалением слизистой оболочки желудка, последующим снижением секреторной и моторной функций этого органа. Диагностике данного состояния придаётся большое значение, так как желудок является начальным звеном пищеварительного тракта, обеспечивающим защиту и нормальную работу всех остальных отделов ЖКТ. При снижении секреции соляной кислоты страдает барьерная функция и защита от инфекций, нарушается пищеварение на всех этапах. Атрофия слизистой провоцирует метаплазию и дисплазию эпителия желудка, что в конечном итоге может привести к язвенной болезни желудка и раку. Хронические гастриты составляют значительную часть заболеваний пищеварительной системы в целом, и желудка в частности. Гипоацидные гастриты встречаются реже других клинических вариантов, но их последствия зачастую гораздо более тяжёлые и серьёзные.
Причины гастрита с пониженной кислотностью
Существует две группы факторов, приводящих к снижению выработки желудочного сока. К экзогенным причинам относятся: инфицирование хеликобактерной инфекцией, нарушение пищевого поведения, вредные привычки, употребление лекарств, повреждающих эпителий желудка, ионизирующее излучение. Эндогенные факторы включают генетические нарушения (в том числе аутоиммунные процессы), заболевания печени и поджелудочной железы, дуодено-гастральный рефлюкс, патологию эндокринной системы и обменных процессов.
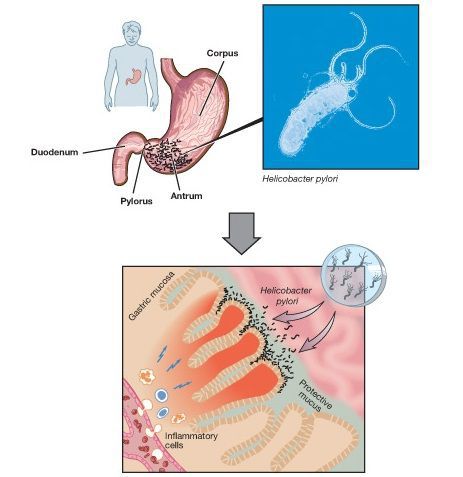
К атрофии слизистой желудка при гастрите с пониженной кислотностью чаще всего приводит длительно персистирующая хеликобактерная инфекция. Микроорганизмы инициируют воспалительный процесс в эпителии, вызывая повреждение обкладочных клеток. Такие же структурные изменения возникают при воздействии на оболочки желудка антител, которые образуются в организме при сбоях в иммунной системе. Изначально этиологические факторы приводят к функциональным перестройкам, но со временем формируются необратимые структурные изменения, в результате которых обкладочные клетки уменьшают выработку соляной кислоты.
Воспалительный процесс при гастрите с пониженной кислотностью имеет ряд особенностей. Антителами и микроорганизмами в первую очередь повреждается фундальный отдел желудка – место наибольшего скопления обкладочных желез. Воспалительный процесс минимален, но атрофия эпителия начинается очень рано, быстро и неуклонно прогрессирует. Для стимуляции выработки соляной кислоты компенсаторно секретируется большое количество гастрина. Выявлена прямая зависимость между уровнем гастринемии и тяжестью деструктивных процессов в слизистой.
Поражённые эпителиальные клетки при гастрите с пониженной кислотностью атрофируются и ослизняются, при биопсии они не поддаются дифференцировке. Регенерация слизистой сменяется процессами избыточной пролиферации, но образовавшиеся клетки не способны вырабатывать гастроинтестинальные гормоны, ферменты, соляную кислоту. Постепенно происходит кишечная метаплазия тканей желудка. В зависимости от выраженности дефицита париетальных клеток различают лёгкую атрофию (регистрируется гибель 10% обкладочных желез), среднюю (10-20%), тяжёлую (более 20%).
Симптомы гастрита с пониженной кислотностью
Из-за значительного нарушения функциональной активности желудка при гастрите с пониженной кислотностью ведущим является диспепсический синдром. Пациенты предъявляют жалобы на чувство тяжести и переполненности в эпигастрии, неприятный запах изо рта, отрыжку тухлым и большим количеством воздуха. Аппетит значительно снижен, вплоть до полного отказа от еды. Беспокоят тошнота, повышенное слюноотделение, чувство горечи во рту.
Болевой синдром при гастрите с пониженной кислотностью может отсутствовать. Боли при гипоацидном гастрите связаны не со спазмом мышечного слоя, а с растяжением желудка. Чаще всего пациенты жалуются на тупые, ноющие боли, которые усиливаются после еды. Выраженность болевого синдрома находится в прямой зависимости от количества и качества пищи – употребление острых, пряных блюд приводит к усилению болезненности. Дискинетический синдром при гастрите с пониженной кислотностью приводит к частой смене запоров и поносов, повышенному газообразованию, демпинг-синдрому.
Атрофия слизистой при гастрите с пониженной кислотностью влечёт за собой нарушение всасывания витаминов и питательных веществ, формирование полигиповитаминоза и белково-энергетической недостаточности, В12- и фолиеводефицитной анемии. Вес прогрессивно снижается; отмечается артериальная гипотония, повышенная утомляемость и депрессия, сухость кожи, кровоточивость сосудов.
При длительном течении заболевания развивается ахилия – полное прекращение выработки соляной кислоты. Помимо диспепсических симптомов, она проявляется глосситом, гингивитом. Язык при этом ярко-красный, лаковый; дёсны воспалённые и рыхлые. Ахилическая диарея связана со значительным снижением функциональной активности желудочных желез и поджелудочной железы, из-за чего в кишечнике активизируются процессы гниения и брожения.
Гастрит с пониженной кислотностью классифицируется по клиническим формам: хронический ригидный, гипертрофический и полипозный гастрит. Ригидному гастриту присуще поражение антрального отдела желудка. Этот вариант гипоацидного гастрита характеризуется повышением тонуса гладкомышечной мускулатуры, спазмами, склерозированием и ригидностью желудочной стенки. В конечном итоге антрум деформируется, приобретает вид узкой плотной трубки. В клинике преобладают болевой синдром, не поддающаяся коррекции диспепсия, ахлоргидрия.
Исследование биоптатов при гипертрофическом гастрите обнаруживает атрофию основных желез желудка, разрастание покровного эпителия, мышечного слоя и соединительной ткани. Полипозный вариант чаще всего является исходом любого гастрита с пониженной кислотностью. При эндоскопическом исследовании в просвете желудка выявляют разрастания эпителия; единственными клиническими проявлениями являются рецидивирующие кровотечения. Полипы желудка очень часто малигнизируются, поэтому прогноз при полипозных разрастаниях серьёзный.
К осложнениям гастрита с пониженной кислотностью относят: изъязвление слизистой при антральном гастрите, малигнизацию у 30% больных полипозом желудка и у 10-40% пациентов с другими вариантами атрофического гастрита. Атрофия желудочного эпителия провоцирует воспалительные изменения в дистальных отделах пищеварительного тракта, дисбактериоз кишечника, панкреатит, холецистит. Нарушение всасывания витаминов и питательных веществ приводит к анемии, полигиповитаминозу, пищевой аллергии. Длительное течение гастрита с пониженной кислотностью, особенно без должного лечения, может привести к стойким нервно-психическим расстройствам.
Диагностика гастрита с пониженной кислотностью
Для диагностики гипоацидного гастрита обязательна консультация гастроэнтеролога, врача-эндоскописта. Показано проведение эзофагогастродуоденоскопии, эндоскопической биопсии. Гастроскопия выявляет значительное истончение слизистой желудка, усиление сосудистого рисунка, сглаженность складок. Цвет эпителия – сероватый или грязно-серый. Атрофированные участки слизистой чередуются с зонами кишечной метаплазии различной распространённости и степени тяжести. Морфологическое исследование позволяет не только подтвердить заключение врача-эндоскописта, но и обнаружить уменьшение количества и разрежение основных желез желудка.
В прежние годы для диагностики различных вариантов хронических гастритов широко использовалась рентгенография желудка с двойным контрастированием. Её результаты в 75% случаев совпадали с морфологическим исследованием биоптатов. Если в клинике отсутствует возможность проведения эндоскопического исследования, гастрография позволяет с большой вероятностью диагностировать гастрит с пониженной кислотностью и атрофией слизистой.
Для выявления атрофического гастрита с пониженной кислотностью важное значение имеет фиксация уровней пепсиногена I и II в крови. Изучается не только общее количество этих предшественников пепсина, но и их соотношение в сыворотке крови. Значительное снижение уровня пепсиногенов в 85% случаев указывает на атрофический процесс. Кроме того, повышается количество гастрина в крови. Наличие антипариетальных антител указывает на аутоиммунный гастрит.
При гастрите с пониженной кислотностью производят диагностику H. pylori с помощью любого доступного метода: ИФА кала, ПЦР-исследования материала, определения антител в крови, дыхательного теста на хеликобактер. Цель всех указанных исследований – установить точный диагноз и провести дифференциальную диагностику с раком желудка, пеллагрой, пернициозной анемией, спру. У пожилых людей ахилия может быть функциональной, структурных изменений слизистой при этом не обнаруживается.
Лечение гастрита с пониженной кислотностью
В стадии обострения гастрита с пониженной кислотностью обязательным является соблюдение постельного режима и лечебного питания. Состав и длительность диеты зависят от функциональной способности желудка, общего состояния пациента, фазы заболевания, переносимости отдельных продуктов питания. Назначение диеты не только должно обеспечить получение всех питательных веществ в объеме физиологической потребности, но и покрыть суточную норму поступления витаминов и микроэлементов. Целью лечебного питания при атрофии слизистой желудка является снижение нагрузки на париетальные железы. Как только симптоматика начинает угасать, питание становится менее щадящим. Общая длительность соблюдения диеты при гастрите с пониженной кислотностью – от 1 месяца до нескольких лет.
Для эрадикации Helicobacter pylori при гастрите с пониженной кислотностью используются не только антибактериальные препараты, но и ингибиторы протонной помпы. ИПП исключаются из схемы лечения только при повышении рН более 6. Исследования в области гастроэнтерологии установили, что полное излечение от хеликобактерной инфекции останавливает прогрессирование атрофических процессов, является профилактикой рака желудка. После окончания курса антихеликобактерной терапии улучшаются процессы регенерации в слизистой.
Заместительное лечение гастрита с пониженной кислотностью включает в себя приём натурального желудочного сока, таблеток ацидин-пепсина, желудочных ферментов. Использование препаратов для стимуляции секреции соляной кислоты на сегодняшний день не даёт достаточного эффекта, однако умеренного положительного влияния можно достигнуть приёмом натуральных стимуляторов: минеральных вод, отвара шиповника, специальных травяных сборов, комбинированного препарата лимонной и янтарной кислот.
В схему лечения гастрита с пониженной кислотностью обязательно включают гастропротекторы, обволакивающие и вяжущие средства, оказывающие противовоспалительный эффект на атрофичную слизистую желудка. С этой целью назначают препараты висмута и алюминия.
Физиотерапевтическое лечение гастрита с пониженной кислотностью не проводят при полипозном и ригидном клинических вариантах, в период обострения. При необходимости физиотерапии применяют озокеритовые и парафиновые аппликации, индуктотермию, УВЧ-облучение, диадинамические токи и гальванизацию, электрофорез с кальцием и новокаином.
Прогноз при гастрите с пониженной кислотностью неблагоприятный при развитии пернициозной анемии, малигнизации – эти состояния могут приводить к смерти пациента. Профилактические мероприятия включают в себя здоровый образ жизни и питание, своевременное лечение хеликобактерной инфекции.
Гастрит с пониженной кислотностью
Симптоматика гастрита с пониженной кислотностью подразделяется на первичную и вторичную. Первичными симптомами заболевания являются: болевые ощущения и тяжесть в подложечной области, вздутие и урчание в полости живота. Также часто наблюдаются симптомы в виде неприятного запаха изо рта, сухости кожного покрова, частных поносов, тошноты, резкого снижения веса, деформации пластин ногтей и выпадения волос. Вторичные симптомы проявляются в виде слабости, учащения сердцебиения, головокружения после еды, непереносимости организмом молока и молочных продуктов, изжоги, привкуса металла во рту, повышенного слюноотделения.
Лечение гастрита с пониженной кислотностью
Терапия гастрита при пониженной кислотности желудка с применением витаминов нормализует обменные процессы в желудке и повышает активность желез его стенок. Для лечения гастрита с пониженной кислотностью также применяется фитотерапия. При любом методе лечения данной формы заболевания требуется соблюдение строгой диеты.
При гастрите с пониженной кислотностью соблюдается диета для того, чтобы стимулировать секрецию желудка, избегая механических раздражений слизистой оболочки. Чтобы достичь этого, в рацион питания следует включать постное мясо, овощи, рыбу с небольшим содержанием жира, соки.
Больному гастритом с пониженной кислотностью запрещено употреблять в пищу цельное молоко, изделия из свежего теста и виноград, вызывающие процесс брожения в желудке, а также сметану, животные жиры и сливки, трудно перевариваемые желудком.
При обострении заболевания следует соблюдать специально предназначенную диету для уменьшения воспалительного процесса. Только после этого можно проводить стимулирование секреции желудочного сока. Согласно диете, еда не должна быть слишком охлажденной или чрезмерно горячей. Также запрещена жареная пища, продукты следует отваривать либо готовить в пароварке. При соблюдении данной диеты следует ограничить количество употребляемой в пищу соли.
При гастрите с пониженной кислотностью исключаются из меню продукты, содержащие клетчатку в большом количестве. Следует отказаться от репы, белокочанной капусты, редьки, ягод с толстой кожурой, изюма, чернослива, консервов. Также нужно избегать употребления жирного мяса, приправ, специй, сладкой выпечки. Курс диеты составляет не менее трех недель.
Терапия диетой избавляет пациента от болевых ощущений и останавливает развитие воспалительного процесса. После этого следует простимулировать выработку соляной кислоты употреблением более крепких мясных бульонов. Также рекомендуется выпивать стакан воды с добавлением сока лимона перед едой.
Что такое гастрит хронический? Причины возникновения, диагностику и методы лечения разберем в статье доктора Аверин А. А., эндоскописта со стажем в 14 лет.
Определение болезни. Причины заболевания
Хронический гастрит (ХГ) — это рецидивирующее, длительно текущее воспаление слизистой оболочки желудка, протекающее с её структурной перестройкой, приводящей к атрофии, дистрофии и дисрегенерации. В результате этих изменений происходит нарушение функции секреции соляной кислоты и пепсина (ферментов пищеварения), а также моторики и синтеза гастроинтестинальных гормонов.
Распространенность ХГ среди взрослого населения, по данным разных авторов, составляет 80-85%. Среди всех форм гастрита преобладает Helicobacter pylori ассоциированный ХГ, который составляет 85-90% всех форм ХГ. Распространенность инфекции Helicobacter pylori в РФ составляет до 80% взрослого населения.
Самой редкой формой ХГ является аутоиммунный гастрит (в три раза чаще встречается у женщин). В его основе лежит выработка антител к париетальным клеткам (продуцирующим ферменты пищеварения) и внутреннему фактору Касла (ферменту, превращающему неактивный B12 в активный).
Этиология
Все причины развития ХГ разделяются на две большие группы: предрасполагающие и причинные факторы.
К предрасполагающим факторам (создающим неблагоприятный фон и высокий риск развития ХГ) относятся:
Причинные факторы делятся на внешние и внутренние.
Внешние причинные факторы хронического гастрита:
Внутренние причинные факторы хронического гастрита:
Предрасполагающие факторы под действием внешних и внутренних причинных факторов приводят к развитию и/или обострению ХГ.
Таким образом, в основе ХГ лежит не только воспалительный процесс, но и дисметаболические, дисрегенераторные, дистрофические и атрофические процессы в слизистой оболочки желудка, которые в итоге приводят к функциональной недостаточности органа.
Симптомы хронического гастрита
Неспецифические симптомы хронического гастрита можно разделить на следующие группы:
Болевой синдром часто играет ведущую роль в клинической картине заболевания. Именно он чаще всего заставляет пациентов обратиться за помощью к врачу.
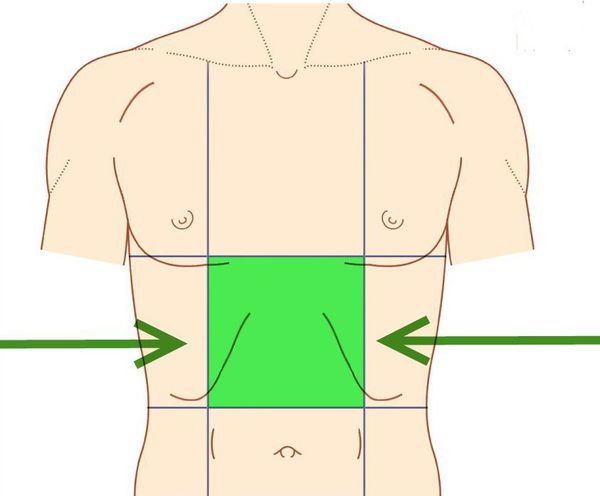
Где болит при гастрите
В большинстве случаев боль локализуется в эпигастрии (области, соответствующей проекции желудка на переднюю брюшную стенку), реже — в других отделах живота.
Признаком хронического гастрита с секреторной недостаточностью является боль сразу после приёма пищи, при ХГ с увеличенной секрецией боль чаще появляется спустя 1-1,5 часа после еды.
Синдром желудочной диспепсии характеризуется нарушением переваривания пищи, что сопровождается следующими симптомами:
Нарушения общего состояния организма в случае неосложнённых форм ХГ значительно не меняется. При нарастании степени воспалительных изменений слизистой желудка оно нарушается довольно часто. Могут наблюдаться:
Очень часто в процесс вовлекаются печень, поджелудочная железа и кишечник. При длительно текущем ХГ появляются отклонения со стороны нервно-психической сферы.
В целом клиническую картину ХГ определяет характер нарушения желудочной секреции и моторно-эвакуаторной функции. Вначале заболевание длительное время протекает бессимптомно. Самым первым, как правило, возникает болевой синдром, далее по мере прогрессирования изменений в слизистой желудка присоединяются синдром диспепсии и общее недомогание. В клинической картине превалировать может любой из перечисленных выше синдромов.
Если не обращать внимания на симптомы заболевания, то ХГ будет прогрессировать, и изменения в слизистой оболочке станут необратимыми (атрофия и/или дисплазия). В финальной стадии заболевания может развиться рак желудка.
Патогенез хронического гастрита
В основе патогенеза ХГ лежит воспаление слизистой оболочки, приводящее к её структурной перестройке. При наличии предрасполагающих факторов и воздействии внешних или внутренних причин запускается процесс длительно текущего воспаления.
В основе хронического воспаления лежит круглоклеточная воспалительная инфильтрация нейтрофилами (видами лейкоцитов крови) и другими клетками иммунной системы слизистой желудка. В результате длительно текущей воспалительной реакции запускаются процессы перестройкой структуры слизистой оболочки желудка и развития в ней дисрегенераторных процессов (нарушенной регенерации) с последующим переходом в дистрофию и атрофию. Это в конечном итоге приводит к нарушению функции желудка, проявляющейся гипо- или ахлоргидрией (снижением или отсутствием соляной кислоты в желудочном соке) и желудочной ахилией.
В настоящее время ведущую роль в развитии ХГ занимает HP-инфекция (гастрит типа В). Патогенез воздействия данного возбудителя на желудок хорошо иллюстрирует каскад Correa, суть которого заключается в том, что хроническая инфекция Helicobacter Pylori вызывает изменения в тканях слизистой желудка.
Эта перестройка слизистой последовательно приводит к атрофии, кишечной метаплазии и дисплазии, с исходом в рак желудка. Развитие желудочной атрофии — это критический шаг перехода ХГ в рак желудка.
Вторым по частоте можно назвать лекарственный гастрит (тип С). При данном типе гастрита наиболее изучено влияние на желудок нестероидных противовоспалительных средств (НПВС). Прямого агрессивного действия они, как кислоты, не вызывают (соляная кислота в десятки раз агрессивнее). В основе патогенеза их действия на слизистую желудка лежит блокирование ферментов циклооксигеназы (изомеры ЦОГ-1 и ЦОГ-2). При блокировании ЦОГ-1 происходит подавление синтеза простогландинов (Е2 и I2), которые обеспечивают качество и прочность слизистого барьера (слизисто-бикарбонатного слоя), защищающего слизистую оболочку от агрессивного действия соляной кислоты и пепсина. Поэтому длительный приём НПВС приводит к истончению защитного слоя слизи и повышению агрессивного действия соляной кислоты на слизистую желудка, приводя к хроническому воспалению.
Самой редкой формой ХГ является аутоиммунный атрофический гастрит (гастрит типа А). До сих пор его этиология не известна. В основе лежит выработка иммунными клетками антител к обкладочным клеткам слизистой оболочки (синтезируют соляную кислоту) и внутреннему фактору Касла (участвует в усвоении железа в кишечнике). В результате этого развиваются воспалительные изменения, очень рано приводящие к атрофии и ахлоргидрии, часто сочетающейся с анемией Аддисона — Бирмера.
Классификация и стадии развития хронического гастрита
В настоящее время нет общепризнанной классификации заболевания. В клинической практике в РФ чаще всего используют рабочую классификацию, созданную на базе классификации С.М. Рысса и Хьюстонской модификации Сиднейской классификации ХГ. Она составлена с включением клинического и функционального разделов, с обозначением их (в духе Сиднейской системы) грамматическими терминами «флексия» (окончание). В группу ХГ типа С включены также лекарственные и профессиональные формы ХГ. [7]
Рабочая классификация ХГ
По этиологии и патогенезу (префикс):
По топографо-морфологическим особенностям (корень или ядро):
По специфическим морфологическим признакам (суффикс):
По клиническим особенностям:
По функциональным критериям (флексия) выделяют следующие формы хронического гастрита:
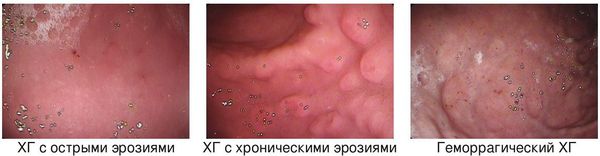
Эндоскопические критерии ХГ:
При формулировке диагноза применяют следующий алгоритм: Префикс (этиология) — Корень (локализация) — Суффикс (морфология) — Флексия (функция) с добавлением эндоскопических критериев.
Пример постановки диагноза: Хронический хеликобактерный гастрит антрального отдела желудка с умеренно выраженным воспалением, средней степени активности, высокой контаминацией пилорическим хеликобактером с сохранённой секрецией.
В связи с большей доступностью морфологической оценки состояния слизистой желудка по результатам исследований биопсийного материала всё чаще применяется классификация ХГ по системе OLGA (Operative Link for Gastritis Assessment). Со временем морфологическая классификация ХГ станет ведущей в мире.
ХГ, как и все хронические заболевания, имеет две стадии: обострения и ремиссии, которые последовательно сменяют друг друга. С каждым обострением в слизистой происходят всё большие структурные изменения. Обострение и ремиссию ХГ можно подтверждать клинически или эндоскопически (наиболее точное подтверждение — по результатам ЭГДС и морфологии биопсийного материала).
Исходя из причины возникновения выделяют следующие виды хронического гастрита: вызванные инфекцией Helicobacter Pylori, лекарственный и аутоиммунный атрофический гастрит.
Вызванный заражением Helicobacter Pylori (HP-инфекция)
Лекарственный гастрит (тип С)
Это вторая по частоте форма гастрита. Наиболее изучено влияние на желудок нестероидных противовоспалительных средств (НПВС). Прямого агрессивного действия они, как кислоты, не вызывают (соляная кислота в десятки раз агрессивнее). В основе патогенеза их действия на слизистую желудка лежит блокирование ферментов циклооксигеназы (изомеры ЦОГ-1 и ЦОГ-2). При блокировании ЦОГ-1 происходит подавление синтеза простогландинов (Е2 и I2), которые обеспечивают качество и прочность слизистого барьера, защищающего слизистую оболочку от агрессивного действия соляной кислоты и пепсина. Поэтому длительный приём НПВС приводит к истончению защитного слоя слизи и повышению агрессивного действия соляной кислоты на слизистую желудка, вызывая хроническое воспаление.
Аутоиммунный атрофический гастрит (гастрит типа А)
Самой редкой формой ХГ является аутоиммунный атрофический гастрит (гастрит типа А). До сих пор его этиология не известна. В основе лежит выработка иммунными клетками антител к обкладочным клеткам слизистой оболочки (синтезируют соляную кислоту) и внутреннему фактору Касла (участвует в усвоении железа в кишечнике). В результате этого развиваются воспалительные изменения, очень рано приводящие к атрофии и ахлоргидрии (состоянию, при котором в желудочном соке отсутствует соляная кислота). Также нарушается обмен витамина В12, усугубляющий течение анемии.
Помимо перечисленных, выделяется группа специфических видов хронического гастрита.
Радиационный гастрит — причинным фактором выступает ионизирующее излучение, которое оказывает как прямое поражающее действие на слизистую оболочку, так и через каскад реакций с образованием свободных радикалов и перекисного окисления липидов клеточных мембран. В результате при длительном воздействие доз ионизирующего излучения, превышающих предельный порог, развивается хронический лучевой гастрит.
Лимфоцитарный гастрит характеризуется специфическим воспалением в слизистой облочке желудка, которое развивается на фоне протекания глютеновой энтеропатии — целиакии (патологического нарушения работы кишечника, при котором наблюдается непереносимость глютена). Происходит поражение собственными антителами слизистой оболочки с развитием хронического воспаления.
Гранулематозный гастрит развивается в результате вовлечения желудка в воспалительный процесс при болезни Крона (хроническом воспалительном заболевании кишечника) и протекает со сходными поражениями слизистой в виде эрозий и язв. В слизистой формируются специфические очаги хронического воспаления — гранулемы.
Эозинофильный хронический гастрит развивается при пищевой аллергии. При несоблюдении диеты, исключающей аллерген, развивается хроническое воспаления в слизистой оболочке желудка. Чем чаще аллергены попадают в желудок, тем ярче проявления гастрита.
Течение хронического гастрита
ХГ — длительно текущее заболевание: до развития выраженной структурной перестройки слизистой желудка в виде атрофии, дистрофии или дисплазии проходит в среднем 18-25 лет. Со временем каждое обострение приводит к распространению воспалительного процесса не только по площади (вширь), но и в глубину слизистой оболочки. При вовлечении в процесс тела и фундального отдела желудка начинает падать продукция соляной кислоты и пепсина, что приводит к нарушению пищеварения.
Осложнения хронического гастрита
Наиболее часто встречаются следующие осложнения ХГ:
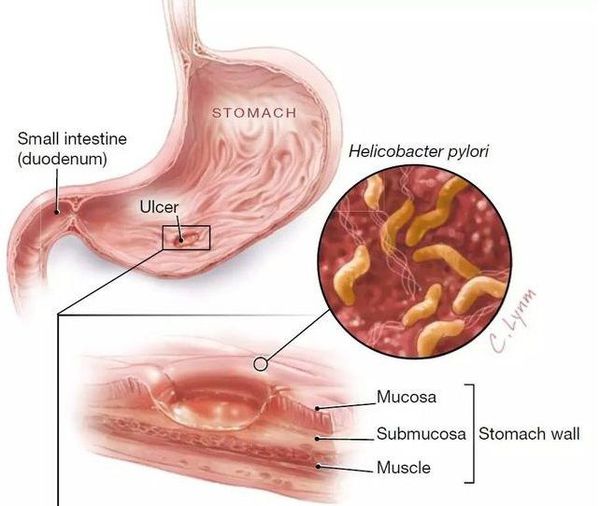
Язва желудка
На данный момент нет чёткого представления, когда гастрит переходит в язвенную болезнь. Чаще всего язва желудка, как осложнение гастрита, возникает в результате длительно протекающей инфекции H. Pylori и/или частого употребления (НПВП) для обезболивания. В качестве первых признаков развития язвы желудка может быть усиление основных симптомов гастрита. Чаще всего симптомы остаются прежними, но не происходит отклика на стандартную терапию. При язве может развиться кровотечение, что приводит к появлению новых симптомов: усилению боли, чёрному стулу, рвоте с примесью крови. При развитии язвы прогноз становится менее благоприятным. Необходима своевременная диагностика (эзофагогастродуоденоскопия) и проведение коррекции схемы лечения при развитии этого осложнения.
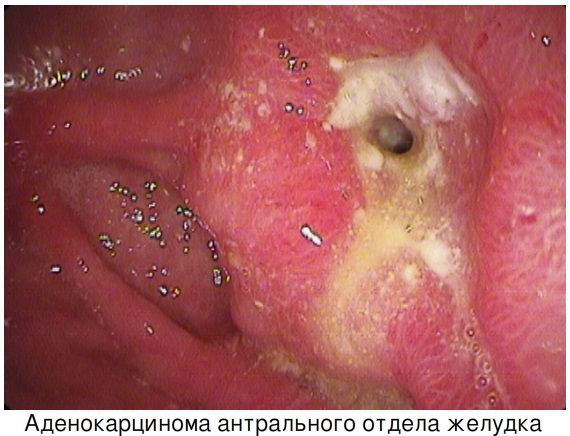
Рак желудка
Самым грозным осложнением длительно протекающего ХГ является рак желудка. Его связь с ХГ до конца не изучена, но и не опровергнута. Инфекция Helicobacter Pylori признана комитетом ВОЗ канцерогеном первого класса. Также доказано, что инфицирование НР приводит к увеличению заболеваемости раком антрального отдела желудка в 4-6 раз. [2] Эрадикация (уничтожение) данного возбудителя снижает риски развития рака желудка. В этом аспекте также изучается наследственная отягощённость по раку желудка (отмечена «семейная сегрегация» рака желудка), наличие онкогенной мутации генов-супрессоров опухолевого роста (АРС,р53, k-ras) и других факторов. К предраковому состоянию относится сочетание атрофии слизистой желудка с дисплазией (II-III степени).
Также онкогенный потенциал несёт аутоиммунный атрофический гастрит тела и свода желудка. В результате агрессии иммунной системы против обкладочных клеток слизистой желудка развивается хроническое воспаление, приводящее к атрофии с последующей дисплазией и метаплазии и в финале – к трансформации в рак желудка.
Наименьший онкогенный потенциала несут химический реактивный и лимфоцитарный гастрит. При химическом гастрите воспаление в слизистой формируется при воздействии агрессивных веществ или обратном токе желчи. При лимфоцитарном ХГ воспалительные изменения слизистой сопровождаются лимфоплазоцитарной инфильтрацией собственной пластинки слизистой с повышенным содержанием зрелых Т-лимфоцитов, при этом часто формируются хронические (полные эрозии) и фовеолярная гиперплазия слизистой. Причины развития лимфоцитарного ХГ неясны. В 40-50% случаев он сочетается с целиакией (спру). [1]
Диагностика хронического гастрита
В основе диагностики ХГ лежат инструментальные и лабораторные способы исследования, сбор анамнеза заболевания и выявление факторов риска.
К какому врачу обратиться при гастрите
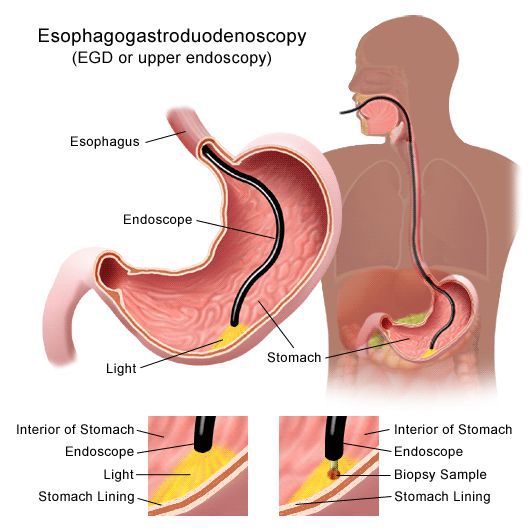
Для диагностики хронического гастрита необходимо обратиться к терапевту/педиатру или гастроэнтерологу. Врач выпишет направления на ЭГДС (эзофагогастродуоденоскопию) и другие виды обследований для постановки диагноза.
Что нужно обследовать
«Золотым стандартом» диагностики является проведение эндоскопического обследования желудка с измерением кислотности (эндоскопической топографической рН-метрией), биопсией для морфологического анализа и выявления инфекции Helicobacter Pylori. Совпадение диагнозов, поставленных в результате эндоскопического и морфологического исследований, не превышает 70%. [1] Это говорит об актуальности забора биопсийного материала при каждой ЭГДС с подозрением на гастрит.
Как проводится обследование при гастрите:
Повышает диагностическую ценность ЭГДС применение окраски слизистой метиленовым синим (окрашивает в сине-голубой цвет участки кишечной метаплазии и опухолевого роста).
Как вспомогательный метод применяется рентгеноскопия желудка, позволяющая оценить микрорельеф слизистой и моторную функцию. Могут выявляться язвенные дефекты и раковые изменения.
Из методов функциональной диагностики применяются рН-метрия и электрогастрография. Измерение кислотности можно проводить как при ЭГДС (топографическая рН-метрия), так и измерять её суточные колебания (суточное рН-мониторирование) при постановке специального трансназального зонда в желудок. Полученные данные отражают степень выработки соляной кислоты и косвенно могут указывать на процессы атрофии слизистой желудка. По результатам электрогастрографии судят о моторно-эвакуаторной функции желудка.
Данные УЗИ брюшной полости, биохимии крови, клинического анализа крови носят вспомогательный характер и помогают проводить дифференциальную диагностику в сложных случаях.
Лечение хронического гастрита
В основе лечения ХГ лежит полное или частичное исключение факторов «агрессии» на слизистую желудка, что позволяет ей восстановиться. Начинается терапия обострения с соблюдения щадящей диеты (вариант диеты с механическим и химическим щажением) — диета №1 и №2 по Певзнеру.
Медикаментозное лечение
Воздействие лекарственных средств направлено на снижение синтеза соляной кислоты, повышение защитных свойств слизисто-бикарбонатного слоя и регенерации слизистой. Из препаратов применяются следующие группы:
Другие лекарственные средства применяются в комплексе лечения сопутствующих заболеваний или осложнений ХГ.
Народные средства для лечения гастрита
Также может использоваться вспомогательное лечение: фитотерапия и желудочные сборы на основе листьев подорожника, корня девясила, душицы, полыни горькой, тысячелистника, девясила и других лекарственных растений. Применяются минеральные воды слабой газации и минерализации в подогретом виде за 60 минут до еды из расчёта 3 мл на 1 кг массы тела. Для этого используют Ессентуки № 4 или № 17, Боржоми, Нарзан или Смирновскую.
Диета при гастрите
В период обострения хронического гастрита применяется щадящая диета с протёртым вариантом готовки блюд. В её основе лежат следующие принципы:
Исключаются продукты, повышающие выработку соляной кислоты желудком. Такие как: солёные приправы, крепкие мясные, рыбные или овощные бульоны, чёрный и мягкий хлеб, выпечка, газированные напитки, крепкий чай, кофе.
Рекомендуются продукты, обладающие средним уровнем стимуляции выработки соляной кислоты: отварное мясо, рыба, большинство ягод и фруктов и слабым уровнем: яйца всмятку, белые сухари или подсушенный хлеб (из муки тонкого помола), каши, сладкие фрукты и овощи.
В щадящей диете с протёртой пищей в ассортимент блюд включают:
Блюда готовят на пару, отваривают, разваривают до мягкости, пюрируют, измельчают, подают в тёплом виде.
Рекомендуемые блюда щадящей диеты с непротёртой пищей те же, что и для варианта, описанного выше. Блюда готовят на пару, отваривают, размельчают до мягкости, но не измельчают, подают в теплом виде 5-6 раз в день.
В период ремиссии рекомендуется придерживаться основных принципов здорового питания. При этом исключаются крепкие мясные и рыбные бульоны, грибной отвар, пряности, острые блюда, маринованные и копчёные продукты, обладающие раздражающим действием на слизистую оболочку и способные повышать образование соляной кислоты в желудке. Ограничивается сдобное тесто, пироги, блины, кофе, минеральные воды и напитки, содержащие углекислоту в большом количестве. Вредным является длительное (свыше 10-15 минут) использование жевательной резинки.
Лечение ХГ подбирается индивидуально в зависимости от причины, вызвавшей заболевание, выраженности симптомов и характера морфологических изменений слизистой. В настоящее время нет общепринятых клинических рекомендаций по лечению.
Хронический гастрит у детей
У детей хронический гастрит встречается редко, частота увеличивается с возрастом. Протекает чаще в стёртой форме, симптомы хронического гастрита у взрослых выражены сильнее. При этом реже возникают осложнения (язва, кровотечения и др.). Прогноз при своевременном лечении более благоприятный. Гастрит реже сочетается с инфекцией H. Pylori.
Лечение гастрита у детей аналогично лечению у взрослых, отличия составляют только ограниченный набор препаратов и их дозировки. Из базовых препаратов у детей разрешены: Омепразол с 1 года жизни, Рабепразол с 6 лет, Эзомепразол с 12 лет (данные из иностранных инструкций по применению действующих веществ). Гастропротекторы: Сукральфат с 4 лет. Антациды: Ренни с 12 лет, Гевискон с 12 лет, Маалокс с 15 лет.
Хронический гастрит у беременных
Хронический гастрит у беременных протекает без каких либо особенностей. В первую очередь требуется соблюдение правил здорового питания и исключение вредных факторов. Заболевание не приводит к высокому риску основных врождённых пороков развития, спонтанных выкидышей и преждевременных родов. Ранитидин и Эзомепразол могут применятся при грудном вскармливании, их приём безопасен для новорождённого. Из препаратов применяются: антациды (Ренни, Гевискон) и гастропротекторы (Сукральфат).
Прогноз. Профилактика
Прогноз ХГ обычно благоприятный. Представлять опасность могут лишь предраковые изменения слизистой желудка (кишечная метаплазия и дисплазия) на фоне атрофического гастрита. Своевременное лечение пернициозной анемии, которая развивается при атрофическом аутоиммунном ХГ, в большинстве случаев позволяет предотвратить нежелательное для пациента развитие событий. Следует помнить, что в случае подтверждённого аутоиммунного ХГ карциноид желудка развивается в 10 раз чаще, чем в контрольной группе.
Для того чтобы предупредить возникновение и прогрессирование ХГ необходимо:
Люди с ХГ, особенно с его диффузными атрофическими формами, которые сопровождаются снижением выделения соляной кислоты, должны находиться под диспансерным наблюдением с проведением эндоскопического контроля 1-2 раз в год, а весной и осенью им следует проходить курсы противорецидивной терапии.