Как инсулин влияет на печень
Как инсулин влияет на печень
Долгосрочные исходы эндоскопической резекции у пациентов с ранней стадией аденокарциномы пищевода
Факторы, определяющие выживаемость у пациентов с протоковой аденокарциномой поджелудочной железы
Как повысить частоту обнаружения аденом правых отделов толстой кишки?
Сравнение различных методов дренирования желчного пузыря при остром холецистите
Частота неполной резекции колоректальных полипов. Результаты систематического обзора и мета-анализа
Пролапс тазовых органов
Пролапс тазовых органов – опущение или выпадение тазовых органов в просвет влагалища или за его пределы.
В настоящее время в структуре гинекологической заболеваемости на долю опущения и выпадения тазовых органов приходится до 28%. Данная патология часто связана с послеродовой деформацией промежности и стенок влагалища. К факторам способствующим развитию пролапса тазовых органов относятся: несостоятельность соединительнотканных структур, травматическое повреждение тазового дна, хронические заболевания, сопровождающиеся нарушением обменных процессов, микроциркуляции, внезапным частым повышением внутрибрюшного давления.
Согласно принятой классификации существуют 4 стадии пролапса:
К наиболее распространенным жалобам пациентов с пролапсом органов тазового дна относятся: ощущение инородного тела во влагалище, тянущие боли внизу живота и поясничной области, нарушения мочеиспускания, запоры.
Лечение пролапса тазовых органов направлено на восстановление нормального анатомического взаимоотношения тазовых органов, восстановление поддерживающего аппарата тазовых органов при помощи собственных тканей или синтетических материалов, устранение проявлений пролапса: болей, сексуального расстройства, недержания мочи.
Существуют два различных подхода к терапии пролапса: консервативный и хирургический. Консервативный метод включает использование пессариев, физические упражнения, физиотерапию, однако, в настоящее время отдельно от хирургического метода применяется редко.
Всероссийская Образовательная Интернет-Сессия
Информация и материалы, представленные на настоящем сайте, носят научный, справочно-информационный и аналитический характер, предназначены исключительно для специалистов здравоохранения, не направлены на продвижение товаров на рынке и не могут быть использованы в качестве советов или рекомендаций пациенту к применению лекарственных средств и методов лечения без консультации с лечащим врачом.
Лекарственные препараты, информация о которых содержится на настоящем сайте, имеют противопоказания, перед их применением необходимо ознакомиться с инструкцией и проконсультироваться со специалистом.
Мнение Администрации может не совпадать с мнением авторов и лекторов. Администрация не дает каких-либо гарантий в отношении cайта и его cодержимого, в том числе, без ограничения, в отношении научной ценности, актуальности, точности, полноты, достоверности научных данных представляемых лекторами или соответствия содержимого международным стандартам надлежащей клинической практики и/или медицины основанной на доказательствах. Сайт не несет никакой ответственности за любые рекомендации или мнения, которые могут содержаться, ни за применимость материалов сайта к конкретным клиническим ситуациям. Вся научная информация предоставляется в исходном виде, без гарантий полноты или своевременности. Администрация прикладывает все усилия, чтобы обеспечить пользователей точной и достоверной информацией, но в то же время не исключает возможности возникновения ошибок.
Сахарный диабет и здоровая печень
Задать вопрос
Ваше сообщение принято!
Печень … К этой части человеческого тела очень подходит эпитет «самый»: самый массивный внутренний орган, самая большая пищеварительная железа, самые разнообразные функции, самая способная к восстановлению … Но бывают ситуации, когда печень «просит о помощи». Почему поражается печень при сахарном диабете, как распознают и лечат ее болезни – на эти и другие вопросы вы найдете ответ в нашей статье.
Природа наделила печень многообразными ролями. Во-первых, это пищеварительная железа, выделяющая желчь. В перерывах между приемами пищи желчь накапливается в желчном пузыре, откуда во время еды выделяется в кишечник и участвует в переваривании жиров. Во-вторых, именно в печени происходят десятки разнообразных биохимических процессов. Не зря ее называют «центральной биохимической лабораторией». Прежде всего, следует упомянуть о роли печени в обмене углеводов. После еды огромные количества глюкозы устремляются из кишечника в печень с кровью по воротной вене. Печень запасает глюкозу в виде резервного вещества гликогена, тем самым препятствует чрезмерному повышению сахара крови после еды. В перерывах между приемами пищи, печень расщепляет гликоген и не дает уровню сахара крови опуститься слишком низко. А при длительном голодании, когда запасы гликогена иссякают, печень начинает вырабатывать глюкозу из веществ неуглеводной природы.
Роль печени в обмене липидов также весьма существенна. Печень служит главным местом синтеза холестерина, который доставляют каждой клетке организма липопротеины низкой плотности (ЛПНП). Избыток холестерина собирают и переносят обратно в печень липопротеины высокой плотности (ЛПВП). От баланса между этими процессами зависит уровень холестерина в крови и связанный с ним риск атеросклероза. Велика роль печени в обмене белков: в ней образуется большинство белков крови, а токсичные продукты распада белков превращаются в безвредную мочевину. И, наконец, в-третьих, следует сказать о барьерной функции печени: вся кровь, оттекающая от кишечника, проходит через печень. С водой и пищей мы получаем не только полезные питательные, но и чужеродные вещества. Некоторые из них крайне токсичны. В большинстве случаев печень превращает эти вещества в менее опасные и способствует их выведению из организма.
Что же происходит с печенью при сахарном диабете? Главное проявление страдания печени при диабете 1 и 2 типа – это избыточное отложение жира в ней – жировой гепатоз. Достаточно сказать, что здоровая печень содержит 1-2% жира, а при жировом гепатозе его содержание достигает 50%. Избыток жира накапливается в печени вследствие нарушения регуляции обмена веществ инсулином. При диабете 1 типа этот процесс развивается при длительной декомпенсации заболевания. А вот при диабете 2 типа, как правило, жировой гепатоз предшествует развитию диабета – у многих тучных пациентов, привыкших к перееданию, эта проблема обнаруживается еще до повышения сахара крови. На стадии жирового гепатоза болезнь, как правило, ничем себя не проявляет – больной не чувствует недомогания и не спешит к врачу. Лишь при осмотре и УЗИ врач обнаружит увеличенную печень. Следует заметить, что если печень увеличивается медленно и незначительно, то это не вызывает боли. Появление боли в правом подреберье чаще всего связано с патологией желчевыводящих путей, которая также часто встречается при ожирении. Нелеченный жировой гепатоз переходит в более тяжелую стадию: к отложению жира присоединяется воспаление печени – стеатогепатит. Эта стадия находит отражение в биохимическом анализе крови, в частности – повышается активность печеночных ферментов – АЛТ и АСТ. Многолетнее существование стеатогепатита грозит разрастанием в печени соединительной ткани и даже развитием цирроза – грубой деформацией печени с утратой всех ее функций.
Вот почему состояние печени у больного диабетом вызывает тревогу у врачей.
Отражается ли жировой гепатоз на течении сахарного диабета? Оказывается, связь между диабетом и жировым гепатозом обоюдная. Избыточное отложение жира в печени нарушает ее способность регулировать обмен углеводов. Поэтому при жировом гепатозе печень может «пропускать» в кровоток больше глюкозы, чем положено после еды и вырабатывать больше глюкозы натощак. Это часто удивляет пациентов: казалось бы, больной всю ночь ничего не ел, и сахар натощак должен быть низким. Но, вопреки ожиданиям, при наличии жирового гепатоза сахар крови натощак стабильно выше 7 ммоль/л и не снижается при самой жесткой диете.
Какие факторы могут усугубить поражение печени при сахарном диабете? На первое место следует поставить алкоголь. Злоупотребление алкоголем само по себе, при отсутствии ожирения и диабета, способно привести к жировому гепатозу, стеатогепатиту и циррозу. К сожалению, эти два поражающих печень фактора нередко сочетаются у одного больного. Несколько реже встречается сочетание жирового гепатоза при диабете с вирусными гепатитами В и С. Наконец, токсические вещества на производстве, в быту, а также некоторые (к счастью, далеко не все!) лекарства обладают способностью поражать печень. Поэтому при обнаружении проблем с печенью у больного диабетом врач-терапевт или эндокринолог обязательно поинтересуется вашим отношением к алкоголю, полным перечнем применяемых вами лекарств, а также тем, сдавались ли ранее анализы крови на маркеры вирусных гепатитов.
Что же делать для сохранения здоровья печени при сахарном диабете? Прежде всего, контролировать сахар крови и гликированный гемоглобин, советоваться с врачом о правильной сахароснижающей терапии. Важнейшим звеном лечения жирового гепатоза служит правильное питание.
Его принципы такие же, как и при сахарном диабете с ожирением: снижение калорийности рациона за счет легкоусвояемых углеводов и животных жиров. Снижение массы тела при ожирении само по себе оказывает благотворное влияние на печень. Но оно не должно быть слишком быстрым – резкое похудание может усугубить поражение печени. Безопасно медленное снижение веса на 5-10 % от исходного за 6 – 12 месяцев.
Если людям со здоровой печенью можно рассуждать о полезности алкоголя в малых дозах, то при поражении печени алкоголь должен быть совершенно исключен.
Наконец, для восстановления печени применяются разнообразные лекарственные препараты. Остановимся на самых главных из них. Прежде всего, это группа эссенциальных (то есть, незаменимых) фосфолипидов – «строительного материала» для клеток. Прием этих препаратов обеспечивает медленное выведение избытка жира из печени и восстановление поврежденных клеток. Другой широко применяемый препарат – адеметионин. Он особенно показан при злоупотреблении алкоголем. Сегодня, при жировом гепатозе, активно используют препараты урсодезоксихолевой кислоты. Они не только лечат жировой гепатоз, но и снижают риск образования желчных камней. Благотворное действие при жировом гепатозе оказывают и некоторые препараты для лечения сахарного диабета и его осложнений. Способствует снижению выраженности гепатоза широко применяемый метформин, и реже назначаемый пиоглитазон, а также препараты тиоктовой кислоты и таурина.
Разумеется, описание возможностей лекарственный препаратов – это не руководство по самолечению: выбор препарата, дозы и длительность курса определяются врачом исходя из особенностей пациента. Если «печеночные показатели» в биохимическом анализе крови сильно повышены, то лечение часто начинают с внутривенного введения препаратов, а затем продолжают прием таблеток. Как правило, лекарственная терапия длится не менее 3 месяцев, непрерывный прием некоторых препаратов достигает 1 года. Медикаментозную терапию жирового гепатоза в большинстве случаев может назначить врач-терапевт или эндокринолог. Консультация специалиста гастроэнтеролога необходима при неясном диагнозе или обнаружении вирусного гепатита. Поэтому, чтобы узнать о состоянии вашей печени, надо спросить у лечащего врача о результатах биохимического анализа крови, в ряде случаев сделать УЗИ органов брюшной полости.
А вот чего для здоровья печени делать не следует, это проводить так называемые «чистки печени», подробным описанием которых пестрит околомедицинская литература. Смысл таких процедур, как правило, сводится к приему лекарственных растений с желчегонным действием. Если моторика желчевыводящих путей и кишечника ослаблена, это может ее улучшить. Для лечения жирового гепатоза или стеатогепатита это совершенно бесполезно. Ну а при наличии камней в желчном пузыре или протоках может привести больного на операционный стол, если «потревоженный» мелкий камень нарушит отток желчи, вызовет острую боль и желтуху!
Итак, если у вас диабет – поинтересуйтесь у врача состоянием вашей печени, правильно питайтесь и при необходимости пройдите курс лечения. Этим вы поможете печени остаться здоровой на долгие годы!
Поговорим про инсулин
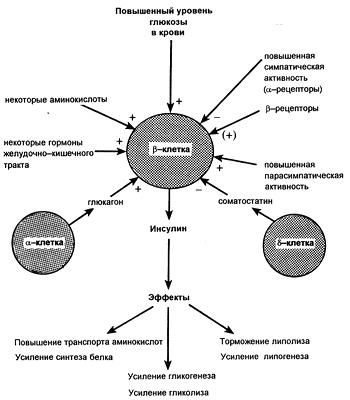
Инсулин — это гормон поджелудочной железы, который главным образом воздействует на обмен веществ, причем в основном — на концентрацию глюкозы в крови. В своих тканях-мишенях он влияет как на мембранные, так и на внутриклеточные процессы. Некоторые из его эффектов перечислены в ниже.
Эффекты инсулина
Мембранные эффекты
Внутриклеточные эффекты
Механизм действия инсулина и влияние его на обмен
Инсулин и глюкоза
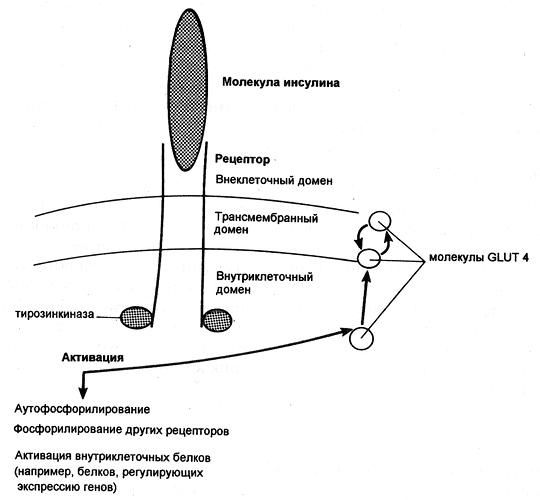
Попав в клетку, глюкоза быстро превращается в глюкозо-6-фосфат, поэтому ее внутриклеточная концентрация остается крайне низкой. Уровень глюкозы в артериальной крови в норме поддерживается в пределах 4-8 ммоль/л (72-144 мг/100 мл), так что по обе стороны клеточной мембраны всегда существует градиент ее концентраций. Несмотря на это, однако, простая диффузия обеспечивает поступление в большинство клеток лишь небольшого количества глюкозы, которого явно недостаточно для удовлетворения их метаболических потребностей (даже при возрастании концентрационного градиента, как это имеет место при высокой гипергликемии). В присутствии же инсулина проникновение декстрозы в клетки резко усиливается. Это действие инсулина проявляется лишь при наличии концентрационного градиента глюкозы, конкурентно ингибируется другими моносахаридами (например, галактозой) и следует кинетике насыщаемого процесса. Таким образом, гормон стимулирует процесс облегченной диффузии декстрозы, который осуществляется при участии чувствительных к гормону белковых транспортеров глюкозы (GLUT), расположенных на клеточной мембране. Эти транспортеры способны переносить глюкозу через клеточную мембрану в обоих направлениях, но ее поток зависит от концентрационного градиента, который направлен из внеклеточного пространства во внутриклеточное. В разных клетках найдены многочисленные GLUT, но инсулинозависимым является только один из этих белков — GLUT4, и именно он присутствует в мембранах клеток скелетных и сердечных мышц, а также жировой ткани.
Димерный рецептор инсулина и последствия инсулиновой активации тирозинкиназы (GLUT — транспортер глюкозы)
Некоторые ткани полностью удовлетворяют свои потребности в глюкозе за счет инсулиннезависимых механизмов. Например, в клетки печени и центральной нервной системы декстроза попадает с помощью инсулиннезависимых GLUT, и поглощение этими тканями зависит только от ее уровня в крови. Кроме того, мембрану эритроцитов, клеток почек и кишечника глюкоза пересекает вместе с ионами натрия, которые поступают в клетки путем пассивной диффузии по градиенту концентрации.
Регуляция продукции инсулина
Инсулин влияет и на внутриклеточные процессы обмена веществ. В печеночных и других клетках он стимулирует синтез гликогена, повышая активность гликогенсинтазы, что ускоряет включение гликозильных остатков в гликоген. Гормон поджелудочной железы повышает также активность печеночной глюкокиназы; этот фермент катализирует фосфорилирование глюкозы (с образованием глюкозо-6-фосфата). Одновременно гормон ингибирует печеночную фосфатазу, которая дефосфорилирует глюкозо-6-фосфат, с образованием свободной глюкозы. Такие изменения активности печеночных ферментов обусловливают снижение продукции декстрозы и наряду со стимуляцией поглощения ее периферическими клетками определяют гипогликемию, возникающее под влиянием инсулина. Возрастающая под действием последнего утилизация глюкозы в тканях обеспечивает сохранение запасов других внутриклеточных энергетических субстратов, таких как жиры и белки.
Белки и инсулин
Инсулин стимулирует не только активный транспорт аминокислот в периферические клетки, но и непосредственно синтез белка. Поскольку эти два эффекта могут не зависеть друг от друга, гормон влияет, очевидно, не только на клеточную мембрану, но и на внутриклеточные процессы. Стимуляции синтеза белка предшествует возрастание активности мРНК. Поскольку гормон с трудом проходит сквозь мембраны клеток, в механизме его ядерного эффекта должен принимать участие второй посредник. Синтез белка под действием инсулина усиливается и вследствие возрастания количества поступающих в клетку аминокислот. С другой стороны, возрастание утилизации глюкозы замедляет распад белка. Ускорение синтеза и замедление распада белка под влиянием гормона приводят к увеличению белковых запасов в интрацеллюлярном секторе.
Все эти эффекты определяют важнейшую роль инсулина в регуляции процессов роста и развития.
Инсулин и жир
Инсулин стимулирует поглощение и окисление глюкозы клетками жировой ткани. Он также стимулирует синтез липопротеиновой липазы в эндотелиальных клетках. Этот фермент катализирует гидролиз триглицеридов, связанных с липопротеинами крови, и способствует поступлению жирных кислот в адипоциты. Наряду с прямой стимуляцией липогенеза в печени и жировой ткани это приводит к увеличению запасов жира. Кроме того, инсулин ингибирует опосредуемый цАМФ липолиз, тормозя гормончувствительную внутриклеточную липопротеиновую липазу.
Инсулин и калий
Присутствие инсулина необходимо для поддержания внутриклеточной концентрации ионов калия; этот эффект, по всей вероятности, является следствием прямого влияния гормона на клеточную мембрану.
Гормон инсулин: действие, норма содержания в крови, инсулинотерапия при сахарном диабете
Инсулин – гормон, вырабатываемый в поджелудочной железе, названной так потому, что она расположена за желудком. Инсулин позволяет нашему организму использовать глюкозу для получения энергии. Глюкоза – это разновидность сахара, моносахарид (простой углевод), который содержится в многих продуктах.
После еды или перекуса в пищеварительном тракте ферменты расщепляют сложные углеводы и превращает их в глюкозу. Затем глюкоза всасывается в кровь через слизистую оболочку тонкой кишки.
Что делает инсулин с глюкозой?
Как только глюкоза попадает в кровоток, начинает работать инсулин. Гормон заставляет клетки нашего тела поглощать сахар и использовать его для производства энергии.
Также инсулин помогает сбалансировать уровень глюкозы в крови. Когда в крови слишком много глюкозы, инсулин сигнализирует организму о том, что нужно сохранить ее избыток в печени. Накопленная в клетках печени глюкоза не высвобождается до тех пор, пока ее уровень в крови не снизится, например, между приемами пищи или когда наше тело испытывает стресс, или нуждается в дополнительной энергии (во время тренировок, напряженной мыслительной работы).
Кроме печени, по «команде» инсулина избыток глюкозы накапливается в жировой (липидной) ткани, также создавая там своеобразные «депо» для быстрой компенсации потраченной энергии.
Второстепенное действие инсулина
Гормон «работает» не только с глюкозой, но и с белками, жирами и микроэлементами:
Немного истории
Выделенный из поджелудочной железы гормон инсулин был впервые успешно применен с лечебными целями канадским врачом, физиологом, Ф.Г. Бантингом. За это в 1923 году, в возрасте 32 лет, он был удостоен Нобелевской премии по физиологии и медицине вместе со своим шотландским коллегой, профессором Маклеодом, в лаборатории которого молодой ученый проводил опыты на собаках. Открытие инсулинотерапии полностью перевернуло подходы к лечению диабета. В честь признания заслуг Бантинга, трагически погибшего в авиакатастрофе во время второй мировой войны, в день его рождения, 14 ноября, отмечают Всемирный день борьбы с диабетом.
Фредерик Грант Бантинг – ученый, впервые получивший экстракт инсулина и успешно использовавший его в лечении диабета. Один из самых молодых лауреатов Нобелевской премии за все время ее присуждения.
Инсулин: норма содержания гормона в крови, способы повышения и снижения
Очень важно, чтобы уровень инсулина в крови всегда находился в пределах нормы. Как пониженный, так и повышенный инсулин – свидетельство нарушения метаболизма (прежде всего, углеводного обмена).
Однако определение количества выделенного в кровь гормона само по себе редко бывает достаточно информативным. Дело в том, что уровень инсулина в крови в норме может колебаться в широких пределах – от 3 до 20 мкЕд/мл у детей и до 25 мкЕд/мл у взрослых. У беременных и женщин после 60-ти лет эти границы смещены, количество гормона в норме у них колеблется от 6 до 27/36 мкЕд/мл.
Поэтому определять уровень инсулина в крови нужно вместе с уровнем глюкозы (сахара) – натощак и через определенное время после приема пищи. На основании этих показателей рассчитываются определенные индексы, которые позволяют врачу обнаружить проблему и принять меры для ее коррекции либо устранения.
Повышенный инсулин натощак при нормальном сахаре может быть следствием онкологического заболевания (аденокарциномы инсулин-продуцирующих клеток поджелудочной железы).
Излишне большое количество инсулина и нормальное количество сахара через 2 часа после приема пищи выявляют у людей с так называемым предиабетом. Обменные процессы у них идут вяло, и организм пытается ускорить метаболизм глюкозы за счет выработки повышенного количества гормона. Такая интенсивная работа со временем приводит к «износу» поджелудочной железы, в результате чего она уже не может производить не только избыточное, но и достаточное количество гормона.
Как понизить инсулин в крови
Отрегулировать норму инсулина в крови при его повышении на фоне приема пищи позволяют:
Кстати, при диагностике предиабета восстановление нормального ночного сна, как правило, становится важнейшим условием для похудения, возможности переносить физические нагрузки, а, главное – для восстановления гормонального обмена и устранения инсулинрезистентности. Это позволяет затормозить переход предиабета в диабет, а в ряде случаев и полностью остановить этот процесс.
Пониженный инсулин при высоком сахаре определяется тогда, когда поджелудочная железа неспособна выработать нужное количество инсулина самостоятельно, т.е. у больного развивается сахарный диабет. Такая картина может наблюдаться как при диабете 1 типа (СД1), так и при инсулиннезависимой форме заболевания. И хотя диабет второго типа (СД2) называется инсулиннезависимым, при снижении функции поджелудочной железы ниже определенных значений таким больным, как и людям с сахарным диабетом 1 типа, показано лечение инсулином.
Инсулин как средство от диабета
Инъекции инсулина могут помочь в лечении обоих типов диабета. Инъекционный инсулин при сахарном диабете действует как замена или дополнение к инсулину вашего организма. При диабете 1-го типа необходимо вводить инсулин для контроля уровня глюкозы в крови.
Многие люди с диабетом 2-го типа могут контролировать уровень глюкозы в крови с помощью приема пероральных препаратов и/или изменения образа жизни. Однако если эти методы лечения не помогают, то, как уже говорилось выше, им тоже может понадобиться инсулин.
Терапия инсулином при диабете 1-го типа
Поскольку в организме больных с данной формой заболевания практически нет собственного инсулина, его запас необходимо пополнять каждый день для поддержания стабильного уровня сахара (глюкозы) в крови. Поэтому основное лечение больных с СД1 заключается в инсулинотерапии. Все виды инсулина дают одинаковый эффект. Они имитируют естественное повышение и понижение уровня инсулина в организме в течение дня. Состав различных типов инсулина влияет на то, как быстро и как долго они работают.
При базально-болюсном режиме терапии вводятся два вида инсулина:
Т.е., базальный инсулин поддерживает уровень сахара на желаемом уровне вне приёмов пищи и в ночные часы, чтобы обеспечить накопление фонового инсулина, а болюсный – перед приемом пищи, чтобы предотвратить скачки уровня сахара в крови после приема пищи.
Введение и дозировка
Инсулин не принимается перорально. Его необходимо водить с помощью шприца, шприц-ручки для инсулина или инсулиновой помпы. Тип инъекции и вид инсулина подбирается лечащим врачом с учетом ваших потребностей и личных предпочтений.