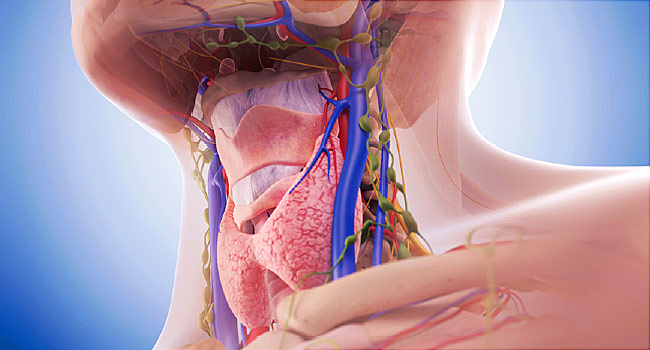
Как йод влияет на гормоны
Йод в организме человека
Йод – очень важный микроэлемент.
Йод участвует в производстве гормона щитовидной железы – тироксина, на создание которого идет до 90 процентов потребляемого с пищей вещества.
Тироксин регулирует обмен веществ: водно-солевой обмен, обмен белков, жиров и углеводов. А еще он регулирует теплообмен в организме, деление и рост клеток, работу печени и сердечно-сосудистой системы. Кроме того, именно от этого гормона зависят состояние нервной системы, эмоциональное состояние человека и его психологическое здоровье.
Если йода не хватает
Если с пищей в организм поступает недостаточно йода, щитовидная железа вырабатывает мало тироксина. Такое состояние называется гипотиреозом или йододефицитом.
Чаще всего первым недостаток йода влияет на работу нервной системы: человек становится забывчивым, у него снижаются внимание и реакция, появляется раздражительность, сонливость. Появляются проблемы с сердцем и сосудами: аритмия, повышение давления, снижение уровня гемоглобина в крови.
Повышается и вес тела – ведь тироксина слишком мало для того, чтобы процесс расхода энергии шел нормальным путем, и она откладывается в виде жировых запасов.
Если дефицит йода не восполняется уже давно, ткани щитовидной железы начинают разрастаться, пытаясь компенсировать недостаток производства тироксина количеством клеток. Такое увеличение щитовидной железы называют зобом.
Всемирная организация здравоохранения рекомендует потреблять от 120 до 150 мкг йода в сутки ежедневно. По данным эндокринологического центра РАМН россиянин потребляет в день 40-80 мкг йода, что в 2-3 раза меньше его суточной потребности!
Проверить, достаточно ли в организме йода, легко при помощи анализа мочи, вместе с которой выводятся его излишки. Распространенный «народный» метод оценки скорости «впитывания» нанесенной на кожу йодной сеточки — не более чем опасное для здоровья заблуждение.
Как восполнить дефицит йода?
Содержание йода в продуктах питания зависит от многих факторов, но главное, что норму йода достаточно просто получить даже вдалеке от моря. Продукты, содержащие йод, будут весьма неожиданными, и найдутся на каждой кухне!
Маленькая кислая ягода содержит в себе огромное количество антиоксидантов, ценных витаминов, элементов и веществ, среди которых — витамин С, витамин К, способствующие лучшему усвоению кальция, клетчатки и йода. В 100 г клюквы содержится примерно 350 мкг йода. Добавляйте клюкву в выпечку, салаты и соусы — и суточная норма йода будет обеспечена.
Вам обязательно стоить взять на заметку: в этой сладкой красной ягоде достаточное количество йода — в одной чашке почти 10% суточной нормы потребления, около 13 мкг. Кроме того, клубника укрепляет иммунитет за счёт витамина C, регулирует кровяное давление, а также, согласно исследованиям, снижает уровень «плохого холестерина».
Только за огромный список важных свойств его однозначно стоит добавить в свой рацион: чернослив препятствует появлению серьёзных болезней (например, рака); регулирует уровень сахара в крови, что может спасти от появления диабета 2 типа и ожирения; снижает холестерин и укрепляет кости. В черносливе также содержится витамин К, а ещё бета-каротин. А всего в пяти штучках чернослива содержится 13 мкг йода.
Большинство морепродуктов отличается высоким содержанием йода, и среди всех обитателей огромного морского мира можно выделить креветки. В 100 г этих ракообразных содержится около 40 мкг йода.
Треска — превосходный источник белка для тех, кто следит за своим питанием: белая рыба имеет мало жиров и калорий, но много витаминов и элементов, включая йод. В одной порции (100 г) содержится примерно 110 мкг йода. Также треска богата кальцием, магнием, калием, фосфором, витамином Е и витаминами группы В, особенно витамином В12, который принимает участие в работе сердечно-сосудистой системы.
Ещё один отличный и здоровый источник йода. Индейку любят все: и спортсмены за большее количество белка, и худеющие за маленький процент жира. Но любить её стоит и за высокую концентрацию полезных веществ: кальция, калия, цинка, железа, фосфора, йода (около 37 мкг на 100 граммов) и витаминов группы В.
Многие стараются оградить себя от потребления картофеля, ведь в нём много крахмала, который может принести лишние килограммы. Но иногда включать в свой рацион картофель всё-таки нужно: он содержит железо, фосфор, кальций и цинк — все вместе они способствуют улучшению здоровья костей; витамин В6, который правильно усваивает белки и жиры и предотвращает нервные расстройства; а также калий, магний и йод. В одной средней картофелине присутствует около 60 мкг йода, что является почти половиной нормы суточного потребления.
Блюда из фасоли не только вкусны и богаты йодом, но ещё и очень полезны: в бобах полно клетчатки, преимущества потребления, которой нам уже хорошо известны. Вместе с тем бобы обладают низким гликемическим индексом, что чрезвычайно важно для диабетиков, так как уровень ГИ способствует повышению/понижению уровня сахара в крови. Помимо клетчатки и белка, белая фасоль богата магнием, медью, цинком, фолиевой кислотой, которая необходима для создания новых клеток в организме и поддержания их в нормальном состоянии, и, конечно же, йодом — в 100 г фасоли его содержится чуть больше 30 мкг.
10. Морская капуста
Было бы настоящим преступлением не включить морскую капусту в этот список, ведь она настоящий рекордсмен по содержанию йода наравне с клюквой — 300 мкг в 100 г, это больше суточной нормы в два раза! Кроме того, в морской капусте всего 25 калорий (на 100 г), почти нет жиров и углеводов — настоящая находка для вечно худеющих. Но покупая в магазине готовые салаты из такой капусты, необходимо обращать внимание на состав — майонезные соусы не оставят от низкокалорийности и следа.
Если Вы не нашли необходимую информацию, попробуйте
зайти на наш старый сайт
Разработка и продвижение сайта – FMF
Почтовый адрес:
Адрес: 350000, г. Краснодар, ул. Рашпилевская, д. 100
Канцелярия +7 (861) 255-11-54
прием посетителей пн., вт., ср., чт. с 10.00 до 16.00
ПТ. и предпраздничные дни с 10.00 до 13.00
перерыв с 13.00 до 13.48
Влияние щитовидной железы на работу организма
Щитовидная железа – орган эндокринной системы. Находится под гортанью перед трахеей. Имеет форму бабочки – две доли с перешейком между ними. Окружена капсулой.
Тиреоидная ткань – ткань щитовидной железы – состоит из фолликулов – пузырьков, заполненных белком тиреоглобулином. Средний размер здорового органа в норме – 5*6*2 см.
За что отвечает щитовидная железа
Щитовидная железа хранит йод и вырабатывает тиреоидные гормоны трийодтиронин Т3 и тиреоидин Т4 (йодированные производные аминокислоты тирозина), а также гормон кальцитонин. Из фолликулов с током крови эти биологически активные вещества поступают к органам и тканям, где воздействуют на рецепторы клеток-мишеней. Так тиреоидные гормоны влияют на обмен веществ, работу сердечно-сосудистой системы, умственное и физическое развитие, состояние костной ткани.
В частности, они регулируют:
Недостаток тиреоидных гормонов во время беременности у матери может стать причиной недостаточного развития мозга у ребенка.
Нарушения работы
Выработку Т3 и Т4 регулирует тиреотропный гормон гипофиза ТТГ. Работа щитовидки чаще нарушается с возрастом или из-за патологий других органов. При снижении выработки тиреоидных гормонов развивается гипотиреоз. При увеличении синтеза Т3 и/или Т4 диагностируют гипертиреоз, или тиреотоксикоз.
В 70-80 % случаев причины гипертиреоза – патологии щитовидной железы:
Болезнь развивается преимущественно в возрасте 20-50 лет, у женщин в 10 раз чаще, чем у мужчин.
При гипотиреозе замедляется обмен веществ. Состояние в 99 % случаев развивается из-за поражения щитовидки – травматического, лучевого, инфекционного или аутоиммунного, а также из-за дефицита йода в организме или приема некоторых лекарств. У 1 % пациентов причина гипотиреоза – поражение гипоталамуса или гипофиза. Поражения гипофиза сопровождаются повышением уровня ТТГ.
Симптомы недостатка и избытка гормонов щитовидной железы
| Гипотиреоз | Гипертиреоз |
|---|---|
| Замедленный пульс меньше 60 ударов в минуту | Учащенный пульс выше 90 ударов в минуту |
| Ломкость, сухость и выпадение волос | Ранняя обильная седина, истончение ногтей и волос |
| Повышенная зябкость конечностей | Усиленное потоотделение, непереносимость жары |
| Лишний вес на фоне нормального питания | Снижение веса при нормальном питании |
| Снижение аппетита | Повышение аппетита |
| Тошнота, рвота, запоры, чрезмерное газообразование | Рвота, поносы или запоры |
| Повышение уровня холестерина | Нарушения ритма сердца |
| Нарушения менструального цикла | Светобоязнь, пучеглазие, чувство песка в глазах |
| Утомляемость, слабость, сонливость | Утомляемость и мышечная слабость |
| Эмоциональная подавленность | Дрожание рук |
| Сухость кожи, желтушность. | Истончение кожи |
| Отечность конечностей и лица | Нарушения сна |
| Заторможенность мышления и речи | Увеличение щитовидки |
| Снижение артериального давления | Повышение артериального давления |
| Головные боли | Обильные и частые мочеиспускания, сильная жажда |
| Хрипота, отечность гортани, затруднение дыхания и нарушения слуха | Снижение потенции у мужчин и нарушения менструального цикла у женщин |
| Прерывистый сон, бессонница, гипотермия | Беспокойств, чувство страха, повышенная возбудимость и раздражительность, повышение температуры тела |
Гипотиреоз у детей может вызывать необратимые нарушения. Если врожденный гипотиреоз не лечить до 2-х лет, развивается умственная отсталость, кретинизм, карликовость.
У взрослых гипотиреоз может провоцировать вторичные патологии – сахарный диабет, ожирение, гипертонию, болезни почек, сердца и сосудов. Гипертиреоз у взрослых сопутствует остеопорозу, умственным нарушениям, заболеваниям ЖКТ и сердечно-сосудистой системы.
Признаки нарушения работы щитовидной железы
Чтобы заподозрить болезни щитовидной железы на ранних стадиях, рекомендуется ежемесячно проводить самоосмотр. Внешне щитовидки не должно быть видно. Даже незначительное увеличение – повод обратиться к врачу эндокринологу.
Бывает, что размер органа не меняется, но наблюдается резкий набор веса или похудение при обычном питании, плаксивость, увеличение глазных яблок, дрожание пальцев рук и потливость, ощущение кома в горле и затрудненное глотание. При перечисленных проблемах также обратитесь за консультацией к специалисту.
Йод: влияние на гормональный фон
Несмотря на это, у большинства жителей нашей страны наблюдается большой недостаток йода, и восполнить его нам в большинстве случаев помогают биологически активные добавки.
Сколько йода нам необходимо?
Суточная норма йода для взрослого человека – 150-200 мкг, а беременным и кормящим мамам нужно потреблять 200-250 мкг в день. Детям до 12 лет нужно 50-100 мкг в сутки.
Стоит отметить: среднестатистический житель России получает всего 40-80 мкг в день, то есть в 3-4 раза меньше рекомендуемой нормы!
Симптомы нехватки йода в организме:
Полезные свойства йода:
Какой йод лучше?
Выбирая йодсодержащий препарат, следует обратить внимание, в каком именно соединении содержится активное вещество.
Эффективнее всего усваиваются органические формы йода, к тому же они, в отличие от неорганических, не провоцируют «передозировку» и не накапливаются в щитовидной железе в избыточном количестве.
Комплексные пищевые добавки «Ай-Норм» и «Ай-Фукус» в таблетках — это инновационные продукты с высокой биодоступностью органически связанного йода. Уникальная структура ковалентной связи атомов йода с сывороточным белком коровьего молока позволяет организму получать только необходимое количество микроэлемента и безопасно выводить его излишки.
Питайтесь правильно, обогащайте рацион йодом и будьте здоровы!
Особенности функционального состояния щитовидной железы после проведения диагностических исследований с примене-ием йодсодержащих рентгеноконтрастных средств
Полный текст:
Аннотация
В последнее десятилетие с диагностической целью широко применяют йодсодержащие рентгеноконтрастные препараты. Абсолютное количество йода, вводимого при этом, в 200 000 — 350 000 раз превышает суточную потребность в элементе. В течение жизни человек потребляет всего около 3—5 г йода, в то время как при проведении коронарной ангиографии доза вводимого парентентерально йода составляет около 25—52 г. В связи с этим при проведении диагностических исследований с использованием рентгеноконтрастных препаратов следует принимать во внимание возможность развития йодиндуцированных состояний, особенно у лиц старшей возрастной группы, среди которых распространенность тиреоидной патологии особенно высока. Наличие автономных образований в щитовидной железе (ЩЖ), часто нераспознанных, может привести к развитию йодиндуцированного тиреотоксикоза (ЙИТ) после введения фармакологических доз йода, что в свою очередь может вызвать ухудшение течения ИБС и развитие аритмических осложнений.
В литературе продолжает обсуждаться вопрос о необходимости введения скрининга на выявление функциональных нарушений ЩЖ и проведения УЗИ ЩЖ до введения йодсодержащих рентгеноконтрастных препаратов. Спорным остается вопрос о необходимости превентивного лечения тиреостатическими препаратами лиц, составляющих группу риска по развитию ЙИТ.
Ключевые слова
Для цитирования:
Егоров А.В., Свириденко Н.Ю., Платонова Н.М. Особенности функционального состояния щитовидной железы после проведения диагностических исследований с примене-ием йодсодержащих рентгеноконтрастных средств. Проблемы Эндокринологии. 2005;51(1):50-52. https://doi.org/10.14341/probl200551150-52
For citation:
Yegorov A.V., Sviridenko N.Yu., Platonova N.M. Thyroid functional features after diagnostic studies with iodine-containing X-ray contrast substances. Problems of Endocrinology. 2005;51(1):50-52. (In Russ.) https://doi.org/10.14341/probl200551150-52
Рентгеноконтрастные средства (РКС), применяемые при ангиокардиографии
Наибольшее количество РКС вводят в организм при проведении коронаровентрикулографии, а также баллонной ангиопластики и стентирования. Частота проведения этих диагностических и лечебных процедур увеличивается год от года.
РКС начали использовать практически сразу после открытия В. К. Рентгеном Х-лучей. За всю историю развития РКС в качестве контрастных атомов были изучены многие химические элементы, в частности висмут, барий, тантал, стронций, йод, бром, фтор и др. Из них оптимальными оказались соединения йода и бария. Йод является универсальным компонентом РКС благодаря сочетанию следующих свойств: высокой плотности, относительно низкой токсичности, прочного ковалентного связывания с ароматическими кольцами, что позволяет получать стабильные соединения (в растворах РКС присутствует не более 0,1% свободного йода или йодидов) [2].
Впервые в 1929 г. R. dos Santos и соавт. использовали РКС для контрастирования артериальной системы. Прижизненная ангиография стала диагностической процедурой.
Отечественная химико-фармацевтическая промышленность выпускает 2 современных трийодированных РКС — триомбраст и йодамид. Применяют их для ангиокардиографии, аортографии, артериографии, селективной ангиографии.
Новым этапом в ангиографии является введение в практику неионогенных, т. е. не диссоциирующих в водных растворах РКС. Эти РКС (метризамид, йопамидол, йогексол), помимо миеловентрикулографии, применяют для периферической ангиографии и селективной коронарографии. Согласно сообщениям, представленным на 15-м Международном конгрессе радиологов в 1981 г. в Брюсселе, который был посвящен неионным контрастным средствам, и результатам многих последующих исследований, неионогенные препараты по сравнению с ионными имеют ряд преимуществ: меньшую (в 3—5 раз) токсичность, менее выраженное влияние на деформационные свойства эритроцитов и АД в легких, чем обусловлено снижение риска развития отека легких, менее выраженный (в 15 раз) вазодилатационный эффект, более низкий осмотический диурез, менее выраженное снижение сократительной силы миокарда при коронарной ангиографии. В настоящее время признано, что неионные РКС типа йопамидола, йопромида и йогексола дают радиологам наилучшие гарантии в отношении как безопасности, так и эффективности диагностики при проведении ангиографии и урографии. Несмотря на более высокую стоимость неионных РКС, применение их экономически выгодно, так как они менее токсичны и вызывают в 50 раз меньше летальных исходов [11].
Фармакокинетика йодсодержащих РКС для внутрисосудистого введения
Особенностью фармакокинетики ангиографических средств является высокая скорость их экскреции из организма почками при условии нормального функционирования мочевыделительной системы. Это в первую очередь объясняется низким связыванием этих веществ с транспортными белками крови. Одними из первых распределение трийодированных РКС после однократного внутривенного введения изучили Е. McChesney и J. Hoppe (1957). Они наблюдали за изменением содержания препарата в тканях и органах кошек и его выделением с мочой через 0,5, 1, 3 и 5 ч. В порядке убывания величины этого показателя ткани можно расположить следующим образом: кровь (11%), скелетная мускулатура (9%), печень (7%), почки (2,5%). Приведенный характер распределения соответствует 30-й минуте наблюдения. В мочу за указанное время поступает около 40% вещества.
С целью выяснения возможной роли непосредственного взаимодействия молекул рентгеноконтрастных препаратов с ЩЖ была изучена кинетика поглощения меченных радиоактивным йодом РКС этой тканью [2]. Результаты исследования показали интенсивное включение радиоактивного йода в ЩЖ после введения меченного триомбраста. И хотя общее количество связанного препарата было незначительным (ко 2-му часу исследования доля поглощенного радиоактивного йода составляла 0,5% от введенной дозы) из-за малого размера самой железы (около 0,01% от массы тела), удельная радиоактивность (или концентрация в ткани) была высокой. Со временем она не уменьшалась, как в других тканях, а возрастала. Интересно отметить, что в первые 5 мин удельная радиоактивность ЩЖ соответствовала концентрации РКС в крови и только через 0,5 ч начиналась фаза интенсивного поглощения радиоактивного йода. Это приводило к возрастанию концентрации последнего в ЩЖ, которая ко 2-му часу исследования превышала его концентрацию в плазме почти в 50 раз.
Метаболизм йодсодержащих РКС
Результаты исследования метаболизма йодсодержащих рентгеноконтрастных препаратов в организме животных и человека позволяют выделить 3 пути их биотрансформации: конъюгацию, расщепление боковых цепей, дейодирование.
Среди путей метаболизма РКС особый интерес представляет их дейодирование. Именно дейодирование может быть одной из причин длительной блокады йодпоглотительной функции ЩЖ. Печень и периферические ткани млекопитающих содержат дей- одиназы, которые могут дейодировать РКС [2] подобно тироксину [3, 10, 16, 23].
Механизм воздействия йодсодержащих РКС на функцию ЩЖ
Одним из побочных эффектов РКС является изменение функции ЩЖ. Хотя прошла уже почти четверть века с момента обнаружения у РКС данного эффекта, достаточно полного ответа на вопрос, почему так быстро и на такой продолжительный период блокируется функция ЩЖ, до настоящего времени не получено. Эффект РКС отличается от действия неорганического йода. РКС частично подавляет поглощение йода ЩЖ, в то время как натрия йодид в течение первых 5 сут полностью блокирует поступление радиоактивного йода в ЩЖ. Другим важным отличием РКС от натрия йодида является то, что тирео- статический эффект РКС отмечается и через 30—50 дней после введения препаратов, в то время как даже самые высокие дозы натрия йодида (850 мг/кг) угнетают функцию ЩЖ в течение 10—14 дней [2]. Полученные результаты свидетельствуют о том, что действие РКС на ЩЖ значительно сложнее, чем действие натрия йодида, и его механизм не может быть объяснен только процессом дейодирования. Кроме влияния на йодпоглотитель- ную функцию ЩЖ, РКС могут влиять на секрецию тиреоидных гормонов, их транспорт системой крови и взаимодействие с клетками-мишенями. У лиц с нормальной функцией ЩЖ РКС снижают концентрацию в сыворотке трийодтиронина (Т3), увеличивают уровень реверсивного Т3. Эти изменения сопровождаются подавлением активности 5″-дейодиназы и снижением превращения тироксина (Т4) в Т3. Отдаленные эффекты РКС зарегистрировали Н. Brenel и соавт. У больных без патологии ЩЖ через 6 нед после введения РКС наблюдалось увеличение концентрации Т3 в сыворотке, снижение уровня тиреотропного гормона (ТТГ) и уменьшение его секреции, стимулированной ти- ролиберином. Эти реакции сохранялись в течение 6 мес. Важно подчеркнуть, что, согласно наблюдениям авторов, влияние РКС на уровень тиреоидных гормонов было выражено сильнее у тех больных, которые проживали в условиях йодного дефицита. Кроме того, блокирующий эффект зависел от исходного состояния ЩЖ и уровня потребления йода.
По данным американских исследователей, пограничное количество йода, которое не оказывает влияния на функцию ЩЖ, составляет 500 мкг/сут [19]. В исследовании Peters и соавт. прием 1,5 мг йода в неделю в течение 6 нед с последующим приемом 2 мг йода еженедельно в течение 1,5 мес не влияет на тиреоидную функцию [15]. По данным других исследований, прием 500 мкг йода в день вызывает существенное увеличение базальной и стимулированной тиролиберином концентрации ТТГ [4, 9]. По данным R. Wahl и соавт., введение 1500 мкг йода в день в течение 15 дней здоровым людям приводит к значительному уменьшению концентрации сывороточного тироксина и увеличению уровня ТТГ [22]. Тем не менее многие люди регулярно принимают огромные дозы йода — от 10 до 200 мг в день — без каких-либо побочных эффектов [5]. Например, в составе амиодарона, содержащего 75 мг йода в капсуле, в составе пищевых продуктов (морепродуктов, молочных продуктов, обогащенных пищевыми добавками, в состав которых входит йод).
Как было отмечено выше, количество йода, вводимого в составе рентгеноконтрастных препаратов при коронарографии, в 200 000—350 000 раз превышает суточную потребность в элементе и составляет около 25—52 г. Лица, не имеющие патологии ЩЖ в анамнезе, как правило, сохраняют толерантность к приему больших доз йода и у них сохраняется эутиреоз. У лиц с предшествовавшими заболеваниями ЩЖ, особенно в йоддефицит- ных регионах, может развиться гипотиреоз в ответ на поступление в ЩЖ избыточных количеств йода или ЙИТ.
Гипотиреоз, индуцированный йодом (ЙИГ)
Считается, что развитие ЙИГ связано с персистированием эффекта Вольфа—Чайкова. У здоровых лиц такой эффект йодсодержащего препарата исчезает через 1—2 нед. У лиц с предшествующими заболеваниями ЩЖ может развиться гипотиреоз. Развитие гипотиреоза может быть обусловлено наличием скрытого дефекта метаболизма йода в ЩЖ, проявляющегося под действием избытка элемента. Наиболее часто ЙИГ встречается у лиц с существующими или перенесенными заболеваниями ЩЖ, такими как аутоиммунный тиреоидит, диффузный токсический зоб, после резекции ЩЖ по поводу узлового зоба. ЙИГ может носить явный или субклинический характер (т. е. в лабораторных анализах определяется нормальный уровень свободных фракций Т4 и Т3 при повышении уровня ТТГ). При обследовании определяется повышение уровня йода в плазме, снижение захвата радиоактивного йода ЩЖ. Больные могут предъявлять жалобы на болезненность в области ЩЖ. После введения РКС функция ЩЖ, как правило, восстанавливается через 2—6 мес. Если сохраняется гипотиреоз, проводят заместительную терапию L-тироксином под контролем уровня ТТГ.
Тиреотоксикоз, индуцированный йодом
Введение йода как в органической, так и в неорганической форме может приводить к развитию ЙИТ. Существует большое количество клинических наблюдений, свидетельствующих о воздействии РКС на функцию ЩЖ, вплоть до развития тиро- токсического криза после проведения диагностической процедуры с использованием йодсодержащих РКС. В Германии проводили сравнительное изучение последствий проведения коронарографии и холангиографии на функцию ЩЖ [14]. После коронарографии экскреция йода в течение 6 мес так и не вернулась к исходному уровню, а уровень ТТГ достоверно снизился. В группе после холангиографии (вводится около 0,6% йода от уровня, вводимого при коронарографии) все пациенты остались эутиреоидными. В другом исследовании 28 пациентам, включая 33 пациента с заболеваниями ЩЖ, было введено 100 мл йогек- соладо проведения компьютерной томографии [18]. Показатели функции ЩЖ измеряли до ведения препарата, через 1 нед и 1 мес после. Захват 131 1 уменьшился на 53% через 1 нед после введения йогексола, но нормализовался через несколько недель, за исключением 1 пациента. Восемь из 22 пациентов с болезнью ЩЖ имели временное изменение функции ЩЖ. У 4 пациентов уровень ТТГ был увеличен через 1 нед после введения йогексола. У 4 других пациентов развился тиреотоксикоз, сохранявшийся в течение нескольких месяцев.
ЙИТ чаще всего развивается у лиц с автономными образованиями в ЩЖ. Развитие тиреотоксикоза при наличии автономных узлов зависит от уровня потребления йода и размеров гиперфункционирующего узла [12]. При увеличении потребления йода его накопление в автономных узлах возрастает и может вызывать усиление синтеза и секреции тиреоидных гормонов, приводящее к тиреотоксикозу [6]. При узловом эутиреозном зобе очень часто обнаруживается автономная ткань, и именно она ответственна за развитие тиреотоксикоза после поступления в организм йода с РКС [7].
Автономию можно определить как функционирование фолликулярных клеток ЩЖ в отсутствие нормального физиологического стимула — ТТГ [19]. Об автономии свидетельствуют локальные изменения, проявляющиеся наличием высокоактивных очагов, видимых при сканировании ЩЖ. Такие изменения могут иметь вид одиночной гиперфункционирующей аденомы или, чаще, множественных автономных участков. Тиреоидные гормоны, секретируемые этими узлами, подавляют функцию гипофиза и снижают уровень ТТГ в сыворотке, приводя к ослаблению стимуляции неавтономной ткани. Автономные участки могут быть как моно-, так и поликлональными. Очаги автономии чаще появляются при многоузловых зобах, их частота выше у пожилых людей [12, 13, 17]. При увеличении потребления йода лицами с компенсированной функциональной автономией в узловой ткани возрастают синтез и секреция тиреоидных гормонов, и узловой зоб трансформируется из эутиреоидного в токсический. Об автономной секреции свидетельствует сниженная концентрация ТТГ в отсутствие тиреостимулирующих антител и диффузного токсического зоба. Однако автономная секреция в условиях дефицита йода может не проявляться, хотя именно в этих случаях ее диагностика должна иметь особое значение для прогнозирования ЙИТ. На автономию указывает присутствие «горячих» очагов в ЩЖ при сцинтиграфии, причем их сохранение на фоне введения супрессивных доз Т3 подтверждает диагноз. Однако применительно к больным с тяжелой кардиальной патологией возможность использования этого теста крайне ограниченна.
Развитие функциональной автономии преимущественно у лиц пожилого возраста определяет клинические особенности данного заболевания. Обычные симптомы тиреотоксикоза, такие как зоб, тахикардия, похудание, потливость, тремор рук и тела, повышенная возбудимость, могут быть выражены незначительно или отсутствовать. В клинической картине, как правило, доминируют сердечно-сосудистые и психические расстройства: апатия, депрессия, отсутствие аппетита, слабость, сердцебиение, нарушения сердечного ритма, симптомы недостаточности кровообращения. Часто больные страдают сопутствующими заболеваниями сердечно-сосудистой системы, патологией пищеварительного тракта, неврологическими заболеваниями, что маскирует основную причину заболевания. Повышенная чувствительность к адренергической стимуляции при тиреотоксикозе может увеличивать частоту желудочковых аритмий, особенно у больных с предшествующей сердечной патологией. Вначале мерцательная аритмия обычно носит пароксизмальный характер, но при сохраняющемся тиреотоксикозе становится постоянной. У больных с тиреотоксикозом и мерцательной аритмией повышен риск тромбоэмболических осложнений. При длительно существующем тиреотоксикозе у больных может развиться дилатационная кардиомиопатия, которая обусловливает снижение функциональной активности сердца и появление симптомов сердечной недостаточности.
В последнее время в литературе обсуждается вопрос о целесообразности превентивной тиреостатической терапии при введении РКС. В работе Н. Siggelkow и соавт. изучали пациентов с компенсированной автономией после коронарной ангиографии [21]. Из 1177 пациентов 51 имел критерии автономии (отрицательный тест с тиролиберином, повышенный захват 99п ‘Тс, нормальный уровень Т3 и Т4). Тиреостатическую терапию начинали за 1 день до ангиографии и продолжали в течение 14 дней. Часть пациентов получали 20 мг/день тиамазола, другая — 900 мг/день натрия перхлората, третья группа не получала никаких препаратов. Через 30 дней после ангиографии в группе пациентов, которые не получали тиреостатической терапии, отмечены 2 случая тиреотоксикоза, уменьшение захвата 99т Тс, подавление уровня ТТГ и достоверное повышение содержания свободных фракций Т4 и Т3. В то же время у лиц, принимавших тиреоста- тические препараты, имелось по 1 случаю тиреотоксикоза, уровни свободных фракций Т4 и Т3, ТТГ и 99т Тс остались неизменными. Из этого следует, что кратковременная тиреостати- ческая терапия дает защитный эффект у пациентов с «эутиреоидной» автономией. Однако в некоторых случаях тиреотоксикоз не был предотвращен.
Н. Fritzsche и соавт. рекомендуют всем пациентам, которым планируется проведение коронарографии, проводить профилактику ЙИТ [8].
На многие вопросы о механизмах взаимодействия РКС и ЩЖ еще нет ответов. В частности, не всегда однозначны результаты влияния РКС на уровень тиреоидных гормонов, неясна причина отдаленных (несколько месяцев) эффектов РКС, которые возникают не сразу, но сохраняются в ряде случаев до 6 мес. Учитывая, что на коронарную ангиографию направляют лиц с тяжелой коронарной патологией, у которых развитие тиреоидной дисфункции может привести к улучшению течения основного заболевания, перед проведением исследования необходимо оценить функциональное состояние ЩЖ и исключить наличие тиреоидной патологии. Больные с заболеваниями ЩЖ требуют более тщательного наблюдения и контроля уровня тиреоидных гормонов и ТТГ, а в случае развития гипотиреоза или тиреотоксикоза — проведения соответствующей патогенетической терапии.