стенка какого отдела сердца имеет наибольшую толщину почему
Стенка какого отдела сердца имеет наибольшую толщину почему
Стенки сердца состоят из 3 оболочек: внутренней — эндокарда, средней — миокарда и наружной — эпикарда, являющегося висцеральным листком перикарда, pericardium.
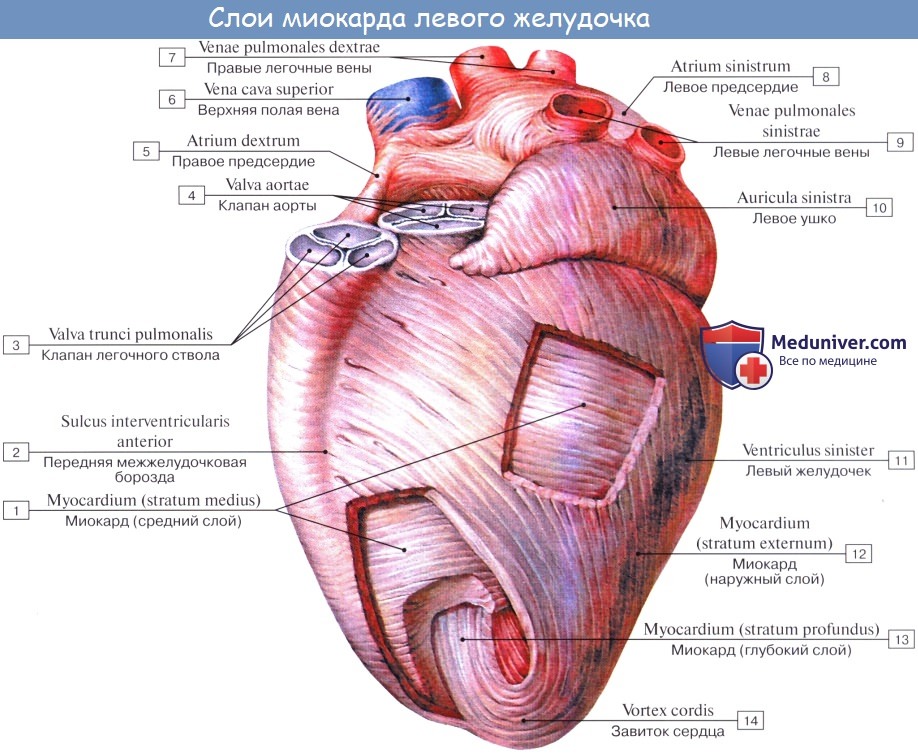
Толща стенок сердца образуется главным образом средней оболочкой, миокардом, myocardium, состоящим из сердечной исчерченной мышечной ткани. Наружная оболочка, epicardium, представляет серозный покров. Внутренняя оболочка, эндокард, endocardium, выстилает полости сердца.
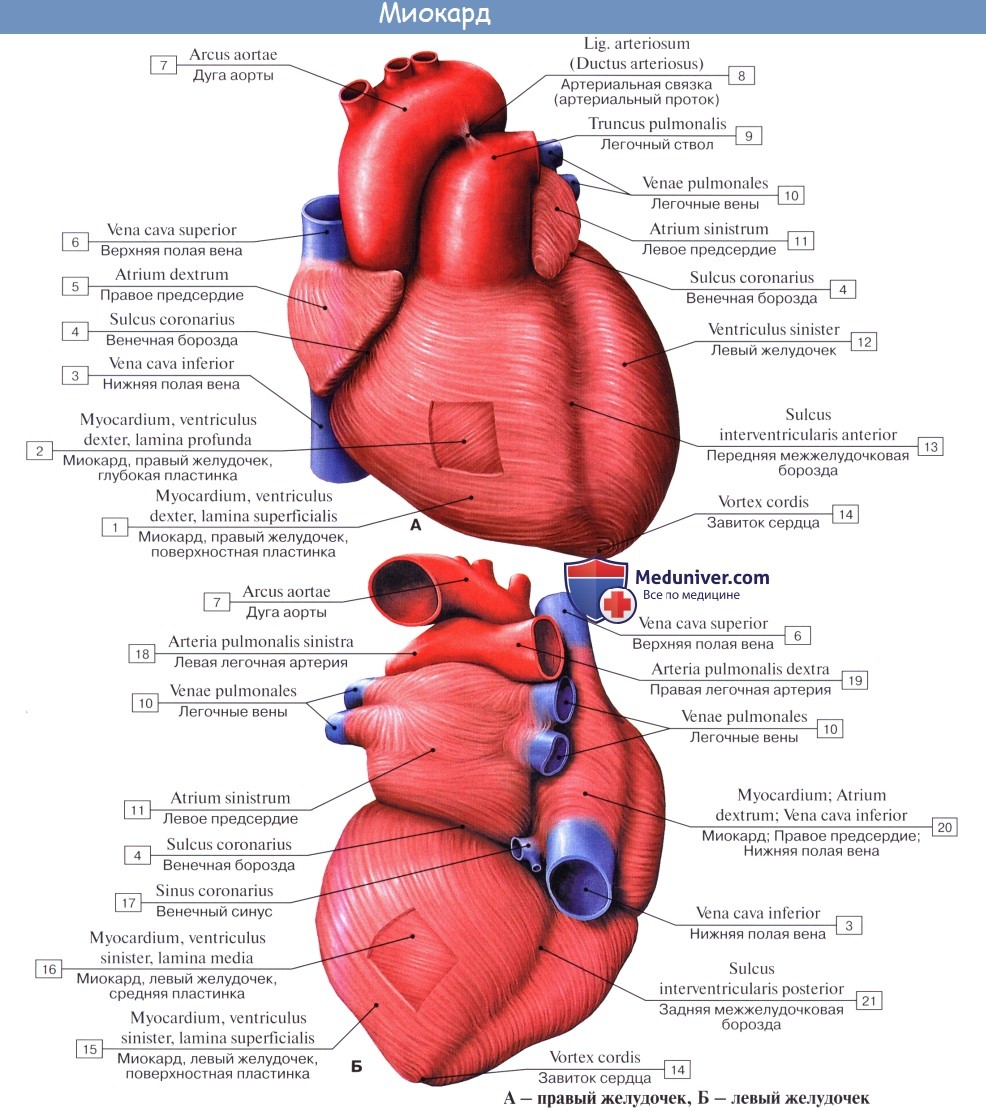
Миокард, myocardium, или мышечная ткань сердца, хотя имеет поперечную исчерченность, но отличается от скелетных мышц тем, что срстоит не из отдельных многоядерных волокон, а представляет собой сеть одноядерных клеток — кардиомиоцитов. В мускулатуре сердца различают два отдела: мышечные слои предсердия и мышечные слои желудочков.
Волокна тех и других начинаются от двух фиброзных колец — anulifibrosi, из которых одно окружает ostium atrioventriculare dextrum, другое — ostium atrioventriculare sinistrum. Так как волокна одного отдела, как правило, не переходят в волокна другого, то в результате получается возможность сокращения предсердий отдельно от желудочков.
В предсердиях различают поверхностный и глубокий мышечные слои: поверхностный состоит из циркулярно или поперечно расположенных волокон, глубокий — из продольных, которые своими концами начинаются от фиброзных колец и петлеобразно охватывают предсердие. По окружности больших венозных стволов, впадающих в предсердия, имеются охватывающие их циркулярные волокна, как бы сфинктеры. Волокна поверхностного слоя охватывают оба предсердия, глубокие принадлежат отдельно каждому предсердию.
Мускулатура желудочков еще более сложная. В ней можно различить три слоя: тонкий поверхностный слой слагается из продольных волокон, которые начинаются от правого фиброзного кольца и идут косо вниз, переходя и на левый желудочек; на верхушке сердца они образуют завиток, vortex cordis, загибаясь здесь петлеобразно в глубину и составляя внутренний продольный слой, волокна которого своими верхними концами прикрепляются к фиброзным кольцам.
Волокна среднего слоя, расположенные между продольными наружным и внутренним, идут более или менее циркулярно, причем в отличие от поверхностного слоя не переходят с одного желудочка на другой, а являются самостоятельными для каждого желудочка.
Стенка какого отдела сердца имеет наибольшую толщину почему
Сердце
Сердце у новорожденного расположено несколько выше, чем у взрослого, и занимает в грудной клетке почти срединное положение. Форма его приближается к шаровидной. Предсердие относительно больше, чем у взрослых. Толщина стенки правого и левого желудочков почти одинаковая. Наиболее интенсивный рост сердца происходит в первый год жизни и в период полового созревания (12-16 лет). В 12-15 лет у девочек размеры сердца больше, чем у мальчиков. В первый год жизни интенсивнее растут предсердия, несколько позднее начинается усиленный рост желудочков, причем в большей степени левого. Нарастание толщины стенки сердца идет за счет увеличения поперечных размеров мышечных волокон. Развитие мышцы сердца заканчивается к 16-20 годам. К этому времени мышечные клетки обогащаются саркоплазмой. Количество миофибрилл прогрессивно увеличивается. С 20 до 30 лет при обычной функциональной нагрузке сердце человека находится в состоянии относительной стабилизации. После 30-40 лет в миокарде начинает увеличиваться количество соединительнотканных элементов. Появляются жировые клетки, особенно в эпикарде.
* ( У плода легкие не функционируют.)
Левый желудочек. Строение левого желудочка сходно со строением правого желудочка: в нем также имеются мясистые перекладины и сосочковые мышцы, от которых тянутся сухожильные струны к двустворчатому клапану. Из левого желудочка выходит аорта. Отверстие в аорту закрывается клапаном аорты, имеющим такое же строение, как и клапан легочного ствола (состоит из трех полулунных клапанов).
Правый и левый предсердно-желудочковые клапаны, а также клапан аорты и клапан легочного ствола представляют собой складки эндокарда, внутри который находится соединительная ткань.
Перегородка между желудочками, за исключением самого верхнего ее отдела, построена из мышечной ткани и выстилающих ее листков эндокарда. Верхний отдел перегородки желудочков состоит из двух листков эндокарда, между которыми находится фиброзная ткань. Перегородка между предсердиями имеет соединительнотканное строение.
Мускулатура предсердий и мускулатура желудочков связаны проводящей системой сердца. К ней относятся: синусно-предсердный узел, предсердно-желудочковый узел и предсердно-желудочковый пучок. Импульсы, вызывающие сокращение сердца, возникают в синусно-предсердном узле, поэтому его называют водителем ритма сердца. Он расположен в стенке правого предсердия, между верхней полой веной и правым ушком. Далее импульсы распространяются по предсердиям к предсердно-желудочковому узлу, который лежит в стенке правого предсердия над трехстворчатым клапаном. От предсердно-желудочкового узла импульсы идут на миокард желудочков по предсердно-желудочковому пучку, прилежащему к перегородке желудочков. Этот пучок делится на правую и левую ножки, которые разветвляются в миокарде соответствующих желудочков.
При нарушении целостности проводящей системы сердца может наступить или остановка сердца, или изменение его нормального ритма.
Кровоснабжение сердца осуществляется ветвями правой и левой венечных, или коронарных, артерий, которые отходят от восходящей аорты, тотчас над полулунными клапанами. Ветви венечной артерии имеют очень большое количество анастомозов. Вены сердца многочисленны. Крупные вены собираются в венечный синус, а мелкие впадают непосредственно в правое предсердие.
Лимфатические сосуды сердца делятся на поверхностные и глубокие, широко анастомозирующие между собой. Поверхностные располагаются под эпикардом, а глубокие образуют сеть под эндокардом и в толще миокарда. Лимфатические сосуды сердца впадают в передние и задние лимфатические узлы средостения.
Макроскопический и органометрический анализ сердца в патологии (часть 1)
Макроскопический и органометрический анализ сердца в патологии : пособие для врачей / Л.Б. Митрофанова, Х.К. Аминева; под ред. проф. Г.Б. Ковальского. — Санкт-Петербург: ГПАБ, 1998. — 60 с.
В данном методическом пособии представлено детальное анатомическое описание сердца и обеспечивающих его нормальное функционирование систем с привлечением методов, адекватно оценивающих патологические изменения. Даны качественные, количественные параметры органа и его составных частей в соответствии с возрастом, полом и заболеваниями. В главе «Проводящая система сердца» изменения, возникающие в миокарде при электростимуляции изложены со ссылкой на методическое пособие тех же авторов «Номенклатура и атлас гистопатологии миокарда», СПб^ ГПАБ, 1994.
Пособие предназначено для патологоанатомов, судебно-медицинских экспертов, кардиологов и кардиохирургов
Городское патологоанатомическое бюро. Санкт-Петербург. 1998
библиографическое описание:
Макроскопический и органометрический анализ сердца в патологии (часть 1) / Митрофанова Л.Б., Аминева Х.К. — 1998.
код для вставки на форум:
СПИСОК СОКРАЩЕНИЙ
АВУ — атриовентрикулярный узел
ГБ — гипертоническая болезнь
ЖИ — желудочковый индекс
ИБС — ишемическая болезнь сердца
ИКМ — индекс кровоснабжения миокарда
ИЛЖ — индекс левого желудочка
ИПЖ — индекс правого желудочка
ИФ — индекс Фултона
ИЭЖ — индекс эпикардиального жира
Л — масса свободной стенки левого желудочка
ЛЖ — левый желудочек
ЛОА — левая огибающая артерия
ЛПс — левое предсердие
МК — митральный клапан
МП — масса межжелудочковой перегородки
МПП — межпредсердная перегородка
ОВП — объемно-весовой показатель
ОВПЛ — объемно-весовой показатель левого желудочка
ОВПП — объемно-весовой показатель правого желудочка
П — масса свободной стенки правого желудочка
ПА — правая артерия сердца
ПЖ — правый желудочек
ПМЖА — передняя межжелудочковая артерия
ПМК — пролапс митрального клапана
ППс — правое предсердие
РВЧС — раздельное взвешивание частей сердца
РОбЛ — резервный объем левого желудочка
РОбП — резервный объем правого желудочка
САУ — синоаурикулярный узел
СИ — сердечный индекс
ТК — трикуспидальный клапан
ФК — фиброзное кольцо
ЧМС — чистая масса сердца
ЭЖ — эпикардиальный жир
ЭИТ — электроимпульсная терапия
L — периметр коронарной артерии
S — суммарная площадь просвета артерий сердца
ПЕРИКАРД
Наружный листок перикарда обеспечивают кровью внутренние грудные (главным образом, из a. pericardiacophrenicae), верхние диафрагмальные, межреберные, бронхиальные и медиастинальные артерии, в передней складке перикарда, в области входа и выхода крупных сосудов анастомозирующие с системой венечных артерий, питающих эпикард. В критических ситуациях эти анастомозы создают дополнительное кровоснабжение миокарда.
Венозный отток осуществляется по венам, сопровождающим одноименные артерии.
Отток лимфы от перикарда идет к верхним передним средо-стенным, грудинным, диафрагмальным, бронхопульмональным и околопищеводным лимфоузлам.
Клинико-морфологическая классификация болезней перикарда
I. Перикардиты
А. Острые формы
1) сухой или фибринозный
2) выпотной или экссудативный (серозно-фибринозный и геморрагический):
а) с тампонадой сердца,
б) без тампонады сердца
3) гнойный и гнилостный
Б. Хронические формы
б) с функциональными нарушениями сердечной деятельности,
в) с отложением извести, панцирное сердце,
г) с экстраперикардиальными сращениями,
д) констриктивный перикардит (начальная, выраженная и дистрофическая стадии)
В.Диссеминация воспалительных гранулем («Жемчужница»)
II. Накопление в околосердечной сумке содержимого невоспалительного происхождения:
гидроперикардит, внутриперикардиальный выпот при микседеме, гемоперикард, пневмоперикард, хилоперикард
III. Новообразования:
солитарные, диссеминированные, осложненные перикардитом
IV. Кисты:
постоянного объема, прогрессирующие
Серозно-геморрагический перикардит развивается при кан-цероматозе перикарда, некоторых инфекционных заболеваниях. Гнойные перикардиты, подчас со значительным накоплением экссудата, осложняют гнойную инфекцию, иногда значительно отдаленную по времени и локализации. Скопление серозной жидкости (гидроперикард) наблюдается при заболеваниях, осложнившихся хронической сердечной недостаточностью. Постепенное накопление жидкости в перикарде приводит к растяжению сердечной сумки. При этом синдром сдавления полых вен возникает при объеме жидкости 1000 мл и более. В случае стремительного излияния жидкости в перикард развивается тампонада. Обычно такая ситуация обусловлена разрывом стенок желудочков сердца или аорты (зоны восходящей аорты, расположенной в перикарде). Сердечная сумка при этом напряжена, содержит 200-600 мл крови; полые вены полнокровны; полости желудочков пусты.
Наиболее редкой патологией являются дивертикулы и целомические кисты перикарда (синоним: перикардиальная грыжа, перикардиальная киста), содержащие обычно небольшое количество жидкости. Стенка их представлена волокнистой фиброзной тканью, выстланной мезотелием (аналогично перикарду). Целомические кисты относят к врожденным порокам развития. Они, в отличие от дивертикулов, утратили связь с полостью перикарда.
Мелкие кровоизлияния в эпикард, перикард (экхимо-зы) встречаются при геморрагическом диатезе любой этиологии, в том числе ДВС-синдроме, сепсисе, а также при асфиксии, отравлении окисью углерода, фосфором.
ЭПИКАРДИАЛЬНАЯ ЖИРОВАЯ КЛЕТЧАТКА
ФОРМА И РАЗМЕРЫ СЕРДЦА
МАССА СЕРДЦА
Масса сердца (МС) зависит от пола, возраста (см. табл. 2), массы, площади поверхности тела, роста, а также патологии и поэтому весьма неточна как показатель гипертрофии миокарда.
Нормальные показатели размеров и массы сердца в зависимости от возраста
| Возраст | Показатели размеров и массы сердца | |||
|---|---|---|---|---|
| Длина (см) | Ширина (см) | Толщина (см) | Масса (г) | |
| Новорожденный | 2,9-3,1 | 3,8-4,0 | 1,7-1,8 | 16-23 |
| 1 год | 4,9-5,0 | 5,9-6,1 | 2,9-3,0 | 52-56 |
| 3 года | 5,4-5,5 | 6,2-6,6 | 3,1-3,3 | 68-71 |
| 5 лет | 5,7-6,5 | 6,4-7,3 | 3,4-3,6 | 88-94 |
| 7 лет | 6,2-7,0 | 7,3-7,6 | 3,3-3,5 | 107-110 |
| 9 лет | 6,2-7,3 | 7,1-8,2 | 3,4-3,5 | 129-138 |
| 11 лет | 7,4-7,7 | 8,0 | 3,4-3,5 | 154 |
| 13 лет | 7,8 | 8,2-8,3 | 3,7-3,8 | 203-212 |
| 15 лет | 8,2-8,3 | 8,7-8,8 | 3,9 | 224 |
| взрослые | 10-15 | 8-11 | 6-8,5 | 236-234 |
КОРОНАРНЫЕ АРТЕРИИ
При вскрытии коронарных артерий предпочтение отдается сочетанию продольного и поперечного рассечения сосудов, чередуя продольные разрезы с поперечными через 2 см. Вскрытие начинают от устьев (от синусов Вальсальвы аорты), по току крови, оценивая степень и стадию атеросклеротического поражения.
Степени атеросклеротического поражения артерий по классификации ВОЗ:
Стадии атеросклероза:
При обнаружении тромба желательно определить давность его образования и указать точную локализацию (табл. 3, 4).
Дифференциальная диагностика тромбов и посмертных сгустков крови
| Тромбы | Посмертные сгутки |
|---|---|
| Поверхность тусклая, шероховатая | Поверхность гладкая, блестящая |
| Плотноватые, сухие, крошащиеся | Эластичные, сочные |
| Одиночные | Во многих сосудах |
| Плотные, спаянные со стенкой сосуда, извлечь целиком из сосуда трудно (возраст тромба более 4 дней) | Эластичные, легко и целиком извлекаются из сосуда, не спаяны с его стенкой |
| Утолщение стенки, шероховатость интимы | Стенка слоистая, эластичная, интима блестит |
Определение возраста тромба
| Возраст тромба | До 4 часов | До 10 часов | 1-2 дня | 3 дня | 4 дня | 8 дней | 12 дней | 1 мес. |
|---|---|---|---|---|---|---|---|---|
| Фибрин | волокна |
+++
ные глыбки
+++
ные глыбки
+++
ные глыбки
+++
базофиль-
ные глыбки
++
ные глыбки
+
рексис
+++
+++
рация
+
рация
+++
Для сопоставления с коронарографическим исследованием более точным будет оценка степени стеноза с помощью линейки: на поперечном срезе сосуда измеряются диаметр свободного просвета и наружный диаметр, затем вычисляется их процентное отношение. Можно сравнивать диаметр сосуда в зоне и вне зоны стеноза. Например, при диаметрах сосуда в зоне и вне зоны стеноза 1 мм и 4 мм, процент стеноза будет равен 75%, что следует указать в диагнозе. Еще удобнее сравнивать периметры. В норме периметр просвета (длина внутренней окружности) правой артерии 10 мм, диаметр 2,5-3,5 мм, периметр просвета ствола левой артерии 10-12 мм, диаметр 4-5 мм, длина 6-16 мм. Периметр передней межжелудочковой и левой огибающей артерии 10 мм, а диаметр 3 мм. При гистологической оценке удобно пользоваться сеткой Г.Г.Автандилова с тестовыми точками, сравнивая количество точек, приходящееся на свободный просвет и на стенку. С возрастом коронарные артерии постепенно погружаются в эпикард, и просвет их может расширяться (возрастная дилятация).
Существует метод заливки коронарных артерий барий-желатиновой смесью под давлением с постепенным повышением его в течении 10-15 мин от 100 до 120 мм рт. ст. с последующей 24-часовой фиксацией сердца в формалине и рентгенографией (Розенберг В.Д., 1987 г.), что не всегда возможно выполнить даже в хорошо оснащенных патологоанатомических отделениях.
ВЕНЫ СЕРДЦА
Вены сердца отличаются от артерий более тонкой стенкой, голубоватым оттенком интимы, отсутствием атеросклеротичес-ких изменений, спавшимся просветом. Локальные патологические изменения перикарда, патологические очаги после кардио-хирургических вмешательств нередко имеют отношение к венам сердца. В таких случаях необходимо указать заинтересованный бассейн и наименование сосуда.
Различают 3 группы вен:
К первой группе вен относят большую, среднюю, малую, заднюю ЛЖ и косую левого предсердия вены сердца.
Большая вена сердца (самая крупная) собирает кровь от верхушки, межжелудочковой перегородки, передних стенок желудочков; лежит в передней межжелудочковой борозде поверхностнее и левее передней межжелудочковой артерии, огибает ЛЖ по венечной борозде, где лежит глубже левая огибающая артерия, затем на задней стенке впадает в венечный синус.
Средняя вена сердца находится в задней межжелудочковой борозде поверхностнее и левее задней межжелудочковой ветви правой артерии, дренирует кровь задней стенки правого желудочка, межжелудочковой перегородки, верхушки сердца, небольшой части задней стенки ЛЖ.
Малая вена левого желудочка идет по задней стенке ЛЖ косо-вертикально, иногда впадает не в синус, а в большую вену сердца, или вовсе отсутствует. Собирает кровь из задней стенки ЛЖ.
Косая вена левого предсердия (вена Marschalli) непостоянна, извилиста, находится на задней стенке левого предсердия, идет косо вниз, вправо, собирая кровь из задней стенки левого предсердия, впадая иногда в большую вену сердца, а не в синус.
ЛИМФАТИЧЕСКАЯ СИСТЕМА СЕРДЦА
ИННЕРВАЦИЯ СЕРДЦА
Симпатические нервные волокна отходят от клеток боковых рогов II и III грудных сегментов спинного мозга. Аксоны этих нейронов заканчиваются в шейных и верхних грудных симпатических ганглиях, где расположены вторые нейроны, дающие постганглионарные симпатические волокна, встречающиеся с преганг-лионарными парасимпатическими в аортальном сплетении и в сердечных нервах. В сердце волокна распространяются вдоль венечных артерий. При раздражении симпатического нерва выделяется норадреналин, разрушаемый моноаминоксидазой и др., но его действие, в отличии от ацетилхолина, более длительное и распространенное.
Миокард и интрамуральные артерии, в отличие от перикарда и эндокарда, иннервируется чувствительными волокнами от нейронов, находящихся в левых верхних грудных ганглиях. Этим и объясняется характерная иррадиация болей в левое плечо при остром инфаркте миокарда.
Наибольшее количество рецепторов окончаний чувствительных волокон блуждающего нерва находится в перикарде и эндокарде. В эпикарде при ГБ и ИБС вокруг нервных стволов и в эндоневрии обнаруживаются лимфоцитарные инфильтраты, значение которых остается невыясненным. В случаях тяжелого течения сахарного диабета развиваются дегенеративные изменения указанных нервных волокон. Нередко клинически этому способствует безболевое течение стенокардии и острого инфаркта.
ВСКРЫТИЕ СЕРДЦА
Методом выбора при вскрытии сердца является рассечение его по току крови, которое позволяет в дальнейшем производить объемные измерения полостей и раздельное взвешивание частей сердца.
Правое предсердие открывается разрезом из нижней полой вены к верхней, затем по нижней поверхности, минуя сино-аурикулярный узел, вскрывается ушко. Полость правого желудочка, вскрывается разрезом по острому краю сердца до верхушки, затем от верхушки до клапана легочной артерии вдоль пути оттока. Разрез продолжается вдоль ствола легочной артерии и ее ветвей до легких. Левое предсердие открывается разрезом через боковую стенку между верхними и нижними легочными венами, затем проводится разрез к верхушке левого ушка. Полость левого желудочка вскрывается по тупому краю сердца до верхушки, от верхушки проводится разрез до аорты по пути оттока как можно ближе к межжелудочковой перегородке. От основания сердца разрез продолжается под углом 90° по стенке аорты.
Перед вскрытием полостей желудочков и рассечением колец клапанов необходимо исследовать сердце пальпаторно: проверить состояние клапанного аппарата, наличие или отсутствие стеноза, кальциноза створок или фиброзных колец. При обнаружении изменений можно расширить доступ к клапану, отсекая ткань предсердия или стенок крупных сосудов по окружности, отступя 1-2 см от фиброзного кольца. Этот метод удобен в случаях пороков сердца, позволяет легко измерить диаметр и площадь клапанного отверстия, оценить его форму, степень смыкания створок, состояние хирургических швов и клапанных протезов.
Для диагностики гипертрофический кардиомиопатии, определения точных координат острого инфаркта миокарда или рубцов, применяется метод «bread loaf» (буханки хлеба). Имеется в виду выполнение параллельных срезов через 1,5-2,0 см от верхушки к основанию на невскрытом сердце после исследования коронарных артерий (рис. 6). Возможен комбинированный метод: сочетание классического вскрытия сердца по току крови с последующим «bread loaf». Метод позволяет измерить толщину всех стенок левого желудочка и межжелудочковой перегородки на разных уровнях, выявить асимметричную гипертрофию, мышечный узел межжелудочковой перегородки, вычислить миокардиальный индекс Ольсена (отношение толщины межжелудочковой перегородки к толщине задней стенки ЛЖ). При значении индекса более 1,5 подтверждается диагноз асимметричной гипертрофии межжелудочковой перегородки при гипертрофической кардиомиопатии.
ОСМОТР ЧАСТЕЙ И ОРГАНОМЕТРИЯ СЕРДЦА
ПРАВОЕ ПРЕДСЕРДИЕ
Размеры правого предсердия в детском возрасте
| Возраст | Размеры правого предсердия | |||
|---|---|---|---|---|
| Ширина (см) | Высота (см) | Передне-задний размер (см) | Объём (куб.см) | |
| Новорожденный | 1,2-1,9 | 0,8-1,7 | 1,1-2,1 | 6,5-10 |
| 1 год | 1,2-1,9 | 0,8-2,2 | 1,1-2,5 | 11-18 |
| 7 лет | 1,3-2,3 | 0,9-2,2 | 1,3-2,5 | 36 |
Размеры и масса правого предсердия взрослых:
Критерием гипертрофии правого предсердия являются значения массы его свободной стенки (без межпредсердной перегородки) с 19 г и выше (см. раздел «Раздельное взвешивание частей сердца»).
ЛЕВОЕ ПРЕДСЕРДИЕ
В левое предсердие справа и слева впадают по 2 легочные вены (в некоторых случаях их может быть и Польше), и мелкие вены сердца (venae cordis minimarum). Задняя стенка предсердия с устьями легочных вен расположена экстраперикардиаль-но, образуя косую пазуху Галлери (sinus obliquus pericardii).
Размеры и масса предсердия зависят от возраста (табл. 6) и патологии.
Размеры левого предсердия в детском возрасте
| Возраст | Размеры левого предсердия | |||
|---|---|---|---|---|
| Ширина (см) | Высота (см) | Передне-задний размер (см) | Объём (куб.см) | |
| Новорожденный | 1,0-1,7 | 1,0-1,8 | 0,8-1,7 | 4-5 |
| 1 год | 1,0-1,7 | 1,0-1,8 | 0,8-1,7 | 10-14 |
| 7 лет | 1,3-2,1 | 1,2-2,4 | 0,8-2,2 | 24-32 |
Размеры и масса левого предсердия взрослых:
Увеличение объема левого предсердия наблюдается в первую очередь при митральном стенозе, когда предсердие может достигать размеров сердца в целом. Кроме того, дилятация левого предсердия сопровождает митральную недостаточность, аортальные пороки с так называемой «митрализацией», дилята-ционную кардиомиопатию, хронический миокардит, мерцательную аритмию.
Наряду с объединяющей все камеры сердца системой мышечных волокон, существует единый фиброзный скелет органа, к которому крепятся мышечные волокна всех камер и створки всех клапанов, за исключением легочных.
ПРАВЫЙ ЖЕЛУДОЧЕК
Трабекулы передней стенки правого желудочка более рельефны, чем в левом желудочке (табл.7).
Толщина стенки желудочков сердца в детском возрасте
| Возраст | Толщина стенки желудочков сердца (см) | |
|---|---|---|
| Правый желудочек | Левый желудочек | |
| Новорожденный | 0,32 | 0,45-0,46 |
| 1 год | 0,27-0,28 | 0,78-0,79 |
| 3 года | 0,24-0,27 | 0,79-0,8 |
| 5 лет | 0,25-0,28 | 0,85-0,86 |
| 7 лет | 0,26-0,27 | 0,8-0,88 |
| 9 лет | 0,28 | 0,82-0,92 |
| 11 лет | 0,26-0,28 | 0,98-1,0 |
| 13 лет | 0,28-0,29 | 1,0-1,02 |
| 15 лет | 0,27 | 1,02-1,05 |
Однако более надежным показателем гипертрофии правого желудочка является его масса, так как толщина стенки изменяется при дилятации полости. Нормальной считается масса правого желудочка (без межжелудочковой перегородки) до 105 г у мужчин, до 85 г у женщин. Увеличение массы желудочка наблюдается при хронических заболеваниях легких, «легочном сердце», стенозе легочной артерии, легочной гипертензии, кардио-миопатиях, хроническом миокардите, амилоидозе сердца.
ЛЕВЫЙ ЖЕЛУДОЧЕК
В левом желудочке описывают переднюю, заднюю, боковую и медиальную (межжелудочковая перегородка) стенки. В левом желудочке отчетливо представлены два конуса: входной и выходной тракты (отдел притока и оттока), разделенные передней створкой митрального клапана.
Медиальная стенка (межжелудочковая перегородка) состоит из мышечной и мембранозной частей. Последняя находится между основанием задней и правой заслонок аортального клапана (зона передней створки). В верхней и средней трети межжелудочковой перегородки проходят ветви левой ножки пучка Гиса.
Боковой стенки левого желудочка анатомически не существует. Она соответствует тупому краю сердца, выделяется искусственно для клинико-анатомических сопоставлений, в том числе, с данными ЭКГ.
Миокард желудочков состоит из субэпикардиальных, средних и субэндокардиальных пластов. На гистологическом срезе изменение направления мышечных волокон происходит постепенно, так что в норме они не пересекаются. Субэпикардиальные пучки начинаются от фиброзных колец, идут спиралеобразно к верхушке сердца, где переходят в субэндокардиальные пучки другого желудочка и прикрепляются к его фиброзному кольцу. Средние пучки имеют циркулярный ход, глубокие их пласты являются отдельными для каждого из желудочков. Таким образом, большая часть мышечных волокон являются общими как для обоих желудочков, так и для обоих предсердий.
КЛАПАННЫЙ АППАРАТ СЕРДЦА
Периметры клапанов сердца в зависимости от возраста
Периметры клапанов сердца (см)
Фиброзное кольцо (ФК) митрального клапана в норме имеет периметр 9-10 см, толщину от 0,3 до 4,4 мм, граничит с кольцами трикуспидального клапана и аорты. По мнению некоторых авторов (Константинов Б.А. и соавт., 1989 г.), фиброзное кольцо аортального и митрального клапана общее, переходит с АК на МК, что подтверждается обычной заинтересованностью обоих клапанов в кальцинозе. Однако И.И.Беришвили и соавт. (1991) считают, что в норме между кольцами этих клапанов нет реального контакта, их разделяет узкая полоса фиброзной ткани. Граница аортального и трикуспидального клапанов проходит в фиброзном центре (центральном фиброзном теле) сердца позади аорты. Фиброзная ткань центра продолжается в мембра-нозную часть межжелудочковой перегородки и межпредсердную перегородку. Гистологически фиброзное кольцо представлено, в основном, толстыми гиалинизированными пучками циркуляр-но идущих коллагеновых волокон. Часть пучков идет перпендикулярно, вплетаясь в створки, миокард предсердий и желудочков. Через фиброзное кольцо проходят пучки мышечных волокон, спускающиеся из предсердия в основание створок, где они переплетаются с коллагеновыми волокнами. Эластические волокна в фиброзном кольце представлены скудно, располагаются ближе к основанию створок. К фиброзному кольцу прикрепляются мышечные пучки предсердий и желудочков (рис. 7).
Передняя створка имеет хорды только к грубой зоне и комиссуральные. Иногда есть хорды первого порядка, идущие от головок сосочковых мышц к свободному краю створки.
Рис. 7. Гистоанатомия створки митрального (трехстворчатого) клапана (схема)
Хордальные нити (рис. 7, 8, 9) имеют толщину до 2 мм, длину 0,3-2,8 см. Различают три вида хорд (что справедливо и для трикуспидального клапана):
В норме створки имеют сосуды, в том числе, лимфатическую сеть, вагусную иннервацию (ацетилхолиновые рецепторы). В основании клапана расположены пучки мышечных волокон, переплетенные мощными пучками коллагеновых волокон. Коллагеновые волокна спускаются в хордальные нити, образуют их сердцевину (рис. 9). В местах прикрепления хордальных нитей коллагеновые волокна сгущаются, гиалинизируются, образуя «корни» хордальных нитей. Эластические волокна в створках расположены частоколом, перпендикулярно к свободному краю, а в хордальных нитях они оплетают сердцевину (рис. 9).
Таким образом, клапанный аппарат представляет собой единый комплекс анатомически и физиологически связанных структур, включающих стенки предсердий и желудочков, наиболее пассивным звеном которого являются створки. Поэтому при коррекции пороков хирурги предпочитают минимально разрывать связь структур (Константинов Б.А. и др., 1989 г.).
Диаметр митрального клапана имеет высокий коэффициент корреляции (0,9-0,93) с массой и площадью поверхности тела.
Интерес к морфологии и функции митрального клапана с каждым годом повышается, что связано с нарастанием числа больных пролапсом митрального клапана. В настоящее время эта патология лидирует среди всех заболеваний клапанов. Различают первичный пролапс (при миксоматозной дегенерации или мезенхимальной дисплазии створок) и вторичный (при отрыве хорд в результате инфаркта миокарда, последующих рубцовых изменений папиллярных мышц, травмы). Первичный пролапс митрального клапана относят к врожденной патологии, однако в некоторых случаях нельзя исключить экологически обусловленную приобретенную миксоматозную дегенерацию створок.
Renu Virmani и соавт. (1987) предложили классификацию этой патологии. Различают четыре вида пролапса митрального клапана:
При пролапсе митрального клапана (ПМК) на аутопсии можно увидеть расширение интерхордальных пространств (между точками прикрепления хорд), межхордальные капюшоны (выпячивание створок в сторону предсердия), удлинение и расширение створок с увеличением площади (более 10 см 3 ), сопровождающееся истончением их. Створки желеобразной или студневидной консистенции, грязно-белые или серые, влажные. Хордальные нити удлинены, истончены, извилистые, могут быть разрывы. Со временем происходит вторичный фиброз с утолщением створок по свободному краю, очаговым утолщением хорд, особенно в месте разрыва. Считается, что задняя створка вовлекается первой и чаще, но в меньшей степени, чем передняя. Изолированное выбухание передней створки наблюдается редко. У больных с митральной регургитацией происходит расширение фиброзного кольца (более 10 см), усугубляющее митральную недостаточность. Эта патология сопровождается электрофизиологической нестабильностью сердца.
Гистологически в створках находят мезенхимальную дисплазию в виде миксоматозной дегенерации и оскуднения коллагенового каркаса. Слоистая архитектоника клапана стерта за счет расширения спонгиозного слоя, полей миксоматоза с отрогами в другие слои, очаговых, гемодинамически обусловленных фиб-розно-эластических утолщений в желудочковом слое. Реваску-ляризации клапана нет. Такие же миксоматозные изменения обнаруживаются в хордальных нитях и фиброзном кольце. При вторичном пролапсе митрального клапана такой гистологической картины не будет, хотя можно обнаружить очаги миксоматозной дегенерации в пределах одного слоя.
Ревматизм — самая частая причина приобретенного порока митрального клапана. Ревматический порок сердца в преобладающем большинстве случаев диагностируется макроскопически ввиду характерного поражения створок. В отличии от пороков другой этиологии, процесс начинается с утолщения ко-миссур, срастания створок в зоне комиссур, максимально выражен по свободному краю и линии смыкания створок. Хор-дальные нити утолщены и укорочены, сращены, подчас представляют собой единый конгломерат. В конечном итоге формируется комбинированный порок сердца с преобладанием стеноза. Клапан может иметь форму «пиджачной петли» (изменения в основном касаются створок, отверстие клапана резко сужено) или «рыбьего рта» (канал воронкообразной формы, стенки которого образованы не только створками, но и утолщенными хор-дальными нитями, спаянными с сосочковыми мышцами).
Различают четыре степени стеноза митрального клапана:
Текущий инфекционный эндокардит не вызывает трудностей в морфологической диагностике. Перенесенный же инфекционный вальвулит оставляет после себя «метки» в виде отверстий с обкатанными краями — валиками, очаговые и диффузные утолщения створок по свободному краю. Гистологически наблюдается нарушение слоистой архитектоники клапана с разрастанием грануляционной ткани или грубых коллагеновых волокон с обильной реваскуляризацией.
Нередко на аутопсии патологоанатом сталкивается с каль-цинозом фиброзного кольца митрального клапана, максимально выраженным в зоне прикрепления передней створки, распространяющимся на ее основание и основание заслонок аортального клапана (без поражения свободного края, линии смыкания клапанов). Чаще всего это дистрофическая (дегенеративная) каль-цификация. За дегенеративной кальцификацией могут «скрываться» дисплазия створок митрального и аортального клапанов, врожденный двустворчатый клапан аорты, но кальциноз может развиться и на изначально здоровых клапанах (идиопатическая кальцификация) у людей среднего и пожилого возраста (возрастная кальцификация). Кроме того, кальцификация может быть проявлением уремической кардиомиопатии (см. главу «Раздельное взвешивание частей сердца»). В последнем случае отмечают выраженный кальциноз коронарных артерий. И, наконец, кальциноз является закономерным исходом ревматического вальву-лита, но, в отличие от идиопатического и возрастного, процесс начинается с комиссур и максимально выражен по свободному краю створок.
Различают три степени кальцификации:
похожие статьи
Ложная посттравматическая аневризма бедра как причина смерти / Федченко Т.М., Дмитриева О.А., Боканович И.Б., Дмитриев М.О. // Медицинская экспертиза и право. — 2010. — №6. — С. 46-48.
Идентификация причин внезапной сердечной смерти при посредстве гистохимических методов исследования / Швалев В.Н., Гуски Г., Сосунов А.А. // Матер. IV Всеросс. съезда судебных медиков: тезисы докладов. — Владимир, 1996. — №2. — С. 29-31.
К вопросу о саморазрывах сердца / Кечек К.С. // Судебно-медицинская экспертиза. — М.: Изд-во Наркомздрава, 1928. — №8. — С. 109-111.