стеноз устья аорты шум какой
«Старческий» порок сердца: истина и мифы
Что скрывается за диагнозом «атеросклеротический стеноз устья аорты»? Каков механизм развития аортального стеноза? Есть ли разница в лечебной тактике в России и за рубежом? Рисунок 1 Многим терапевтам и кардиологам
Что скрывается за диагнозом «атеросклеротический стеноз устья аорты»?
Каков механизм развития аортального стеноза?
Есть ли разница в лечебной тактике в России и за рубежом?
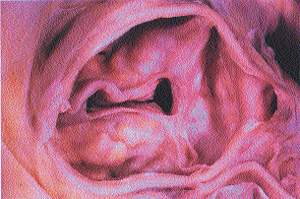 |
| Рисунок 1 |
Многим терапевтам и кардиологам хорошо известен такой нередко встречающийся клинический феномен: у пожилого человека без ревматического анамнеза при выслушивании сердца определяется грубый систолический шум над аортальными точками. Зачастую его практически никак не трактуют и в диагнозе не отражают. Но иногда в попытке объяснить подобную аускультативную картину врач все же выносит примерно такой вердикт: «атеросклеротический стеноз устья аорты». Но нельзя забывать, что диагноз — это формула для лечения, и от того, насколько правильно он будет сформулирован, во многом зависит дальнейшая тактика. Это касается любого диагноза, и данного — в частности. Именно поэтому следует серьезно разобраться не только и не столько в правомочности термина «атеросклеротический стеноз», сколько в том, что же в действительности скрывает за собой «неревматический» систолический шум на основании сердца.
В СССР традиционно рассматривались три основные причины приобретенного аортального стеноза: 1) ревматизм, 2) инфекционный эндокардит и 3) атеросклероз. Именно эта триада, и, как правило, именно в таком порядке перекочевывала из руководства в руководство, из одного учебника в другой до середины настоящего десятилетия, тогда как другим предпосылкам отводилось место в графе «и прочие». Большинство авторов после описания ревматического и «септического» эндокардитов в той или иной форме упоминают атеросклероз, который обычно в преклонном возрасте может привести к формированию кальцинированного стеноза аортального клапана [1].
Между тем за рубежом уже более 30 лет придерживаются иной точки зрения. Она последовательно рассматривается в англоязычных источниках, вышедших в свет в 60-е, 70-е и 80-е годы, и последнее десятилетие исключением не является. Согласно мнению западных исследователей, аортальный стеноз у взрослых может быть результатом: 1) кальцификации и дистрофических изменений нормального клапана, 2) кальцификации и фиброза врожденного двустворчатого аортального клапана или 3) ревматического поражения клапана, причем первая ситуация является наиболее частой причиной аортального стеноза [2].
Итак, налицо очевидная разница в подходах к этой проблеме в России и за рубежом. «Точкой пересечения» был и остается лишь ревматизм, тогда как отечественная и зарубежная школы «дополняют» его каждая двумя разными этиологическими формами: первая — инфекционным эндокардитом и атеросклерозом, вторая — идиопатическим кальцинозом и кальцификацией врожденного порока (чаще двустворчатого клапана). Но следует учитывать, что существуют две оговорки. Во-первых, изолированный кальциноз как трикуспидального, так и бикуспидального аортального клапана — по сути есть один и тот же процесс, наблюдающийся лишь в разных временных диапазонах. Во-вторых, инфекционный эндокардит работами современных авторов фактически исключен из списка существенных причин аортального стеноза. Таким образом, по большому счету остаются два состояния, определяющие диагностические, лечебные и методологические разночтения: атеросклероз и идиопатический кальциноз. Принципиальная разница между этими двумя патологическими состояниями станет понятна после более детального рассмотрения сенильного кальциноза устья аорты как самостоятельной нозологической формы.
В 1904 году в журнале «Архив патологической анатомии» 28-летний немецкий врач Иоганн Георг Менкеберг описал два случая стеноза устья аорты со значительным обызвествлением клапанов [3]. Он предложил рассматривать изменения в створках как дегенеративные, как результат изнашивания тканей с последующим их «склерозом» и обызвествлением. Обнаружив, по-видимому, что-то подобное тому, что изображено на рис. 1, он изобразил в своей статье деформированный клапан, в котором на фоне жировой дегенерации расположено множество известковых депозитов (рис. 2). Его правота будет подтверждена спустя много лет, что найдет отражение в самом термине «дегенеративный кальцинированный аортальный стеноз». Но в начале века статья И. Г. Менкеберга существенного резонанса не вызвала. И лишь через полтора десятка лет она станет объектом внимания и ляжет в основу жарких дискуссий, ведущихся на протяжении долгого времени. Морфогенез порока также вызвал много споров.
 |
| Рисунок 2 |
С менкеберговской гипотезой конкурировали в основном две теории: атеросклеротического поражения и поствоспалительного кальцинирования.
В нашей стране основное значение приобрела атеросклеротическая гипотеза. Считается, что детальное изучение «атеросклероза аортального клапана» в динамике развития «атеросклеротического порока» было выполнено профессором А. В. Вальтером в конце 40-х годов. Он описывал интенсивную липоидную инфильтрацию фиброзного пласта клапана на уровне замыкательной линии и на дне синусов Вальсальвы, причем отложение липоидов он наблюдал также на синусовой поверхности створок в небольших утолщениях субэндотелиального слоя. Далее имела место петрификация липоматозных очагов. Известковые массы раскалываются, что исследователь объяснял подвижностью створок, а образовавшиеся трещины заполняются плазменными белками и новыми порциями липоидов, в которых снова откладывается кальций. Раскалывание петрификатов продолжается, а вслед за этим продолжается и кальцинирование клапана. Фиброзное кольцо становится ригидным, створки твердыми и малоподвижными. Развивается аортальный стеноз [4].
Думается, в 1948 году опубликования этих данных было достаточно для обоснования атеросклеротической гипотезы, хотя критического осмысления требует даже сама идея «раскалывания» петрифицированных масс: если бы оно имело место, вероятно, в значительной степени возросла бы частота микроэмболических осложнений. Сегодня же, когда знания об атерогенезе куда более обширны, представляется возможным выдвинуть минимум два контраргумента теории А. В. Вальтера.
Черту под этими рассуждениями можно подвести выдержкой из статьи об атеросклерозе профессора Вашингтонского университета Э. Бирмана: «С атеросклерозом не следует путать локальное кальцифицирующее поражение клапана аорты, когда с возрастом происходит постепенное накопление кальция на аортальной поверхности клапана» [8].
Поствоспалительная гипотеза, распространенная в основном на Западе, предлагала искать связь кальцинирования с перенесенным когда-то инфекционным эндокардитом, или, что еще более вероятно, латентным ревмокардитом. Так, одни исследователи указывают на наличие в кальциевых конгломератах микробных агентов [9]. Другие публикуют сообщение о результатах гистологического исследования 200 обызвествленных аортальных клапанов, в 196 из которых обнаружены признаки ревматического поражения [10]. Сейчас сложно дать объективную оценку таким данным, но, вероятно, это были секционные находки у людей не столь пожилых и без выраженных известковых отложений. Именно к таким выводам приходишь, изучая мнение современных патологов, утверждающих, что у старых пациентов массивность петрификации всегда маскирует признаки, быть может, когда-то перенесенного ревматического эндокардита.
Однако наметившийся в первой половине века подход привел к формированию двух бытующих теперь за рубежом взглядов. Один из них предполагает, что ревматический вальвулит, даже не оставив стойких гранулематозных повреждений, делает клапан более ранимым в будущем, в значительной степени повышая риск структурной дегенерации [11] и позволяя рассматривать сенильный аортальный стеноз действительно как «дегенеративный», тогда как имеет место поствоспалительная дистрофия, постревматическая дегенерация; при этом перенесенное воспаление как бы детерминирует соединительнотканную деструктуризацию створок в пожилом и старческом возрасте, оказываясь своего рода предиктором кальцинирования клапанного аппарата аорты. Согласно другому взгляду, старческий кальцинированный стеноз является не столько результатом инфекционного эндокардита, сколько сам по себе может вызываться персистирующим в аортальных створках инфекционным возбудителем [12], то есть речь вообще идет о совершенно самостоятельной нозологической форме.
О своеобразности разбираемой патологии свидетельствует также и то, что все чаще появляются публикации об обнаружении в обызвествленных створках аортального клапана различных клеток костной ткани и даже элементов красного костного мозга [13].
Напоминание хорошо известных признаков аортального стеноза врачебной аудитории в данном случае не случайно. Дело в том, что у пожилых и старых пациентов доктора зачастую склонны объяснять наличие тех или иных жалоб скорее ишемической болезнью или общими инволютивными процессами в организме, нежели сформировавшимся «старческим» пороком сердца. Поэтому — коротко об основных особенностях этого заболевания.
 |
| Рисунок 3 |
Аортальный стеноз — один из самых длительно компенсируемых пороков из-за гипертрофии миокарда, столь сильно выраженной, как можно встретить при других заболеваниях сердца (рис. 3). В связи с этим значительно возрастает конечное диастолическое давление в левом желудочке, его наполнение (особенно при физической нагрузке и в условиях тахикардии) затрудняется, что постепенно приводит к повышению давления заклинивания легочной артерии. Развивающаяся при этом одышка, таким образом, на первых порах оказывается следствием первичной диастолической дисфункции левого желудочка, а в период декомпенсации — и систолической дисфункции. С повышенным тонусом миокарда в диастолу связано и нарушение его оксигенации. В то время как увеличение массы левого желудочка усиливает потребность миокарда в кислороде, сдавленные коронарные артерии удовлетворить ее не могут. Отсюда столь типичные для этой категории больных стенокардические боли. При этом, хотя стенокардия возникает у 70% больных с аортальным стенозом, лишь у половины из них имеется коронарный атеросклероз [2]. Третья частая жалоба — обмороки — является следствием снижения сердечного выброса, развивающегося в результате, с одной стороны, уменьшения диастолического наполнения желудочка, с другой — возрастающего градиента давления на уровне аортального клапана [14]. Эквивалентами синкопального состояния могут служить головокружения.
Среди осложнений сенильного стеноза следует отметить эмболии крошащимися известковыми массами (чаще всего коронарных, почечных и церебральных артерий), плохо переносимые и прогностически неблагоприятные аритмии (связанные как с ишемической миокардиопатией, так и с увеличением и дисфункцией левого предсердия) и изредка развивающиеся желудочно-кишечные кровотечения, связанные с ангиодисплазией правых отделов толстой кишки. При этом риск инфекционного эндокардита кальцинированных клапанов снижается в сравнении с изолированными аортальными стенозами ревматической этиологии.
При осмотре редко можно обнаружить что-то специфическое для дегенеративного стеноза у пожилых больных. В отличие от молодых пациентов, имеющих нередко «медленный и малый» пульс, у них даже при тяжелом стенозе в силу снижения эластичности артерий пульс может оставаться нормальным. Пальпаторно длительный приподнимающийся верхушечный толчок определяется в V межреберье несколько кнаружи от среднеключичной линии; нередко может пальпироваться систолическое дрожание. При аускультации первый тон может не изменяться, но в силу функционально-гемодинамических изменений нередко наблюдается его
 |
| Рисунок 4 |
ослабление. При этом второй тон, как правило, меняется, что особенно отчетливо фиксируется при длительном наблюдении за пациентом: пока кальциноз клапана не привел к стенозу, второй тон усилен (при этом в точке Боткина вслед за первым тоном иногда выслушивается систолический тон изгнания), затем из-за уменьшения подвижности створок ослаблен. Для аортального стеноза характерен грубый веретенообразный систолический шум, максимально выслушивающийся у левого края грудины и проводящийся на сонные артерии. При сенильном поражении этот шум имеет некоторые патогенетические особенности (рис. 4). Как видно из схемы, ревматический кальцинированный порок создает при систолическом изгнании гемодинамический эффект «струи», рождающий одни аускультативные феномены, а изолированный кальцинированный стеноз — эффект «спрея» с несколько другими гемодинамикой и нюансами выслушиваемой картины [15]. Так, при выраженной петрификации возникает симптом Галлавардена: высокочастотные компоненты шума проводятся в подмышечную область, имитируя шум митральной регургитации.
В диагностике клиницисту помогут рутинные инструментальные методики: ЭКГ (признаки гипертрофии и нарушения кровоснабжения миокарда левого желудочка, аритмии), рентгенография (кальциноз аортального клапана, изменение конфигурации сердца, признаки застоя в легких) и, конечно, ЭхоКГ (характер изменений в створках клапана, точная оценка степени стеноза и гипертрофии миокарда, измерение показаний внутрисердечной гемодинамики, нарушение локальной сократимости, фракция выброса, градиент давления между аортой и левым желудочком).
Лабораторные показатели, как правило, малоспецифичны и отражают экстракардиальную патологию.
Прогноз при изолированном дегенеративном аортальном стенозе определяется степенью сужения отверстия аортального клапана (см. табл.), но в целом, как правило, благоприятен. Это определяется длительной компенсацией с бессимптомным течением и медленной прогрессией из-за отсутствия комиссуральных сращений, как при ревматическом пороке. При этом следует помнить, что при появлении симптомов летальность и риск осложнений резко возрастает, а 15-20% больных умирают внезапно.
В России изучения этой нозологии как таковой не проводилось, а значит, практикующий врач не ориентирован на соответствующий диагностический поиск. При этом довольно редкое установление диагноза «атеросклеротический стеноз устья аорты» из-за непонимания истинной природы порока приводит к тому, что больному чаще назначают диету и холестеролснижающие средства, нежели направляют на консультацию к кардиохирургу. Но подобное «патогенетическое лечение» приводит лишь к прогрессированию петрифицированного стеноза. Консервативная же симптоматическая тактика вообще у больных аортальным стенозом малоэффективна, а кальцинированным — тем более. Вазодилатирующая и инотропная терапия требует большой осторожности, а назначения нитратов и диуретиков следует избегать.
Скорость прогрессирования стеноза устья аорты
Другими словами, отказ от трактовки сенильного кальцинированного стеноза устья аорты как «атеросклеротического» подведет российских кардиологов и терапевтов к формированию совершенно определенного взгляда на лечебные перспективы у таких пациентов. Единственно эффективным во всем мире признано хирургическое лечение либо путем протезирования аортального клапана (метод с наилучшими показателями отдаленной выживаемости), либо путем баллонной вальвулопластики. Второй метод имеет целый ряд существенных недостатков: большой риск осложнений и вероятность повторной обструкции, высокая интраоперационная летальность (>6%) и смертность в течение года (25%). Между тем именно этот вариант вмешательства остается основным у пожилых пациентов за рубежом; и вообще дегенеративный кальциноз стал основной причиной хирургического лечения при изолированном аортальном стенозе (51% случаев чрескожной баллонной вальвулопластики, тогда как кальциноз бикуспидального клапана и постревматическое поражение — соответственно 40 и 8% случаев). Причем возраст прооперированных больных нередко превышает 80 лет [16].
При написании последнего параграфа автор, разумеется, отдавал себе отчет в том, что проецировать зарубежную ситуацию на российскую действительность невозможно. Нередкая соматическая «запущенность» наших пациентов и стоимость кардиохирургической операции в ближайшее время не позволяют надеяться на какие-то кардинальные изменения в этом вопросе. Настоящая статья лишь подняла геронтологическую проблему, к обсуждению которой в нашей стране не обращались уже многие годы. И дело не столько в том, что 1999 год объявлен «годом пожилого человека» — отечественные медики должны располагать современной информацией и отказаться от устаревших формулировок и несуществующих диагнозов.
Аортальный (клапанный) стеноз (I35.0)
Версия: Справочник заболеваний MedElement
Общая информация
Краткое описание
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
По происхождению:
— врожденный (порок развития);
— приобретенный.
По локализации:
— подклапанный;
— клапанный;
— надклапанный.
По степени нарушения кровообращения:
— компенсированный;
— декомпенсированный (критический).
По степени выраженности (определяется по площади проходного отверстия клапана и по градиенту систолического давления (ГСД) между левым желудочком и аортой):
Аортальный стеноз — критерии АСС/АНА (Американский кардиологический колледж/ Американская ассоциация сердца)
Скорость потока (м/с)
Средний градиент (мм рт. ст.)
Площадь отверстия клапана (см 2 )
Индекс площади отверстия клапана (см 2 /м 2 )
Этиология и патогенез
Ревматический аортальный стеноз обычно сочетается с аортальной недостаточностью и пороками митрального клапана. Ревматизм является редкой причиной тяжелого изолированного аортального стеноза в развитых странах.
Подклапанный аортальный стеноз (субаортальный стеноз) представляет собой врожденный порок (может не проявляться при рождении). Под аортальным клапаном в выносящем тракте левого желудочка, как правило, имеется мембрана с отверстием. Данная мембрана часто вступает в контакт с передней створкой митрального клапана. Реже обструкцию вызывает не мембрана, а мышечный валик в выносящем тракте левого желудочка.
Патогенез подклапанного аортального стеноза не ясен. Принято считать, что он является приспособительной реакцией, обусловленной нарушением гемодинамики в выносящем тракте левого желудочка.
Подклапанный аортальный стеноз может сочетаться с другими обструктивными пороками левых отделов сердца (кoарктация аорты, при синдроме Шона и пр.).
Патогенез
Эпидемиология
Клиническая картина
Cимптомы, течение
Основные симптомы:
1. Одышка при физической нагрузке. Одышка и утомляемость нарастают в течение болезни и постепенно ограничивают работоспособность больных.
2. Стенокардия. Более выраженное препятствие кровотоку из левого желудочка увеличивает силу сердечных сокращений, в результате больные начинают ощущать сердцебиение. Приступы стенокардии провоцируются нагрузкой и исчезают в покое (наблюдается схожая со стенокардией в рамках ишемической болезни сердца картина). Стенокардия отмечается приблизительно у 2/3 больных с тяжелым (критическим) аортальным стенозом (у половины из них есть ишемическая болезнь сердца).
Диагностика
Фонокардиография. Систолический шум имеет характерную ромбовидную или веретенообразную форму.
Рентгенологическое исследование. Имеет важное значение. На ранних этапах выявляется умеренное расширение сердца влево и удлинение дуги левого желудочка с закруглением верхушки. При выраженном сужении отверстия аорты и длительном течении порока сердце имеет типичную аортальную конфигурацию. При «митрализации» порока (развитии относительной недостаточности митрального клапана) наблюдается увеличение размеров левого предсердия и появление рентгенологических признаков застоя в малом круге кровообращения.
Показания к проведению эхокардиографии при аортальном стенозе (Американский кардиологический колледж, 1998):
— диагностика и оценка степени тяжести аортального стеноза;
— оценка размеров левого желудочка, функции и/или степени нарушения гемодинамики;
— повторное обследование пациентов, у которых имеется аортальный стеноз с изменяющимися симптомами;
— оценка изменений нарушения гемодинамики и компенсации желудочков в динамике у больных с диагнозом аортального стеноза в период беременности;
— повторное обследование пациентов с компенсированным аортальным стенозом и признаками дисфункции левого желудочка или его гипертрофией.
Катетеризация правых отделов применяется для получения представления о степени компенсации порока: позволяет определить давление в левом предсердии, правом желудочке и в легочной артерии.
Катетеризация левых отделов используется для определения степени стенозирования аортального отверстия по систолическому градиенту между левым желудочком и аортой.
Дифференциальный диагноз
Необходима дифференциальная диагностика с пороками и другими заболеваниями сердца, при которых определяются систолический шум и гипертрофия левого желудочка сердца.
Осложнения
Лечение
Показания к протезированию аортального клапана при аортальном стенозе
Тяжелый аортальный стеноз при любых симптомах
Тяжелый аортальный стеноз при показаниях для аортокоронарного шунтирования (АКШ), операции на восходящем отделе аорты или другом клапане
Тяжелый аортальный стеноз с систолической дисфункцией левого желудочка (фракция выброса левого желудочка
Тяжелый аортальный стеноз с появлением симптомов во время пробы с физической нагрузкой
Тяжелый аортальный стеноз со снижением артериального дваления во время пробы с физической нагрузкой, по сравнению с его исходным уровнем, если нет симптомов
Умеренный аортальный стеноз* при показаниях для АКШ, операции на восходящем отделе аорты или другом клапане
Тяжелый аортальный стеноз с умеренно выраженным кальцинозом аортального клапана и увеличением пиковой скорости S 0,3 м/с в год, если нет симптомов
Аортальный стеноз с низким градиентом давления на аортальном клапане (
Тяжелый аортальный стеноз с резко выраженной гипертрофией левого желудочка (> 15 мм), не связанной с артериальной гипертензией, если нет симптомов
Баллонная вальвулопластика рассматривается как «переходной мост» к хирургической операции у гемодинамически нестабильных пациентов с высоким риском оперативного вмешательства или у пациентов с симптомным тяжелым аортальным стенозом, которым требуется неотложное некардиальное хирургическое вмешательство.
Медикаментозная терапия
При тяжелом аортальном стенозе медикаментозная терапия неэффективна.
Цели лечения при бессимптомном аортальном стенозе: профилактика ишемической болезни сердца, поддержание синусового ритма, нормализация артериального давления.
Дигоксин используют в качестве симптоматического средства при систолической дисфункции левого желудочка и перегрузке объемом, особенно при мерцательной аритмии.
Вазодилататоры противопоказаны при аортальном стенозе, так как снижение ОПСС при ограниченном сердечном выбросе может привести к обморокам.
Особенности фармакотерапии при аортальном стенозе (согласно рекомендаций Европейского общества кардиологов):
1. Необходима модификация факторов риска атеросклероза. Одновременно с этим анализ серии ретроспективных исследований показал неоднозначность результатов применения статинов и преимущественно пользу ингибиторов АПФ.
2. Лекарственных средств, способных «отсрочить» хирургическое вмешательство при аортальном стенозе у симптомных пациентов, не существует.
3. При наличии сердечной недостаточности и противопоказаний к операции возможно применение следующих препаратов: дигиталис, диуретики, ингибиторы АПФ или блокаторы ангиотензиновых рецепторов. Следует избегать бета-блокаторов.
4. В случае развития отека легких у пациентов с аортальным стенозом возможно применение нитропруссида (при тщательном мониторинге гемодинамики).
5. При сопутствующей артериальной гипертензии следует тщательно титровать дозы антигипертензивных средств и чаще контролировать артериальное давление.
6. Поддержание синусового ритма и профилактика инфекционного эндокардита являются важными аспектами ведения пациентов с аортальным стенозом.
Прогноз
Профилактика
Пациенты с бессимптомным аортальным стенозом должны быть информированы о важности своевременного извещения врача о появлении любых клинических проявлений болезни.
В настоящее время отсутствуют профилактические меры, которые бы могли замедлить прогрессирование сужения устья аорты у больных с бессимптомным аортальным стенозом. Один из возможных методов подобной профилактики заключается в назначении статинов.
Лекарственная терапия направлена на профилактику осложнений заболевания и включает антибиотикопрофилактику инфекционного эндокардита и повторных ревматических атак. Следует удостовериться, что больные с аортальным пороком осведомлены о риске развития инфекционного эндокардита и знают принципы антибиотикопрофилактики при проведении стоматологических и других инвазивных процедур.

